Erhöhte Leberwerte sind auch in der Hausarztpraxis ein häufiges Problem – sei es als Zufallsbefund oder als Ergebnis einer Abklärung von Beschwerden. Schon hinter einer leichten Erhöhung der klassischen Leberwerte wie ALT, AP, γ-GT oder Bilirubin kann sich eine schwere Lebererkrankung verbergen, die mitunter in eine Zirrhose mündet. Und auch weniger ernste, aber gut behandelbare Leberkrankheiten sollten möglichst früh erkannt werden.
Die unklare Leberwerterhöhung ist ein relevantes Problem in der hausärztlichen Routine (vgl. Fallbeispiel) [1, 2]. Nach der Gutenberg-Herz-Studie hat in Deutschland etwa jeder Fünfte erhöhte Leberwerte (γ-GT, ALT) [3]. Bei Routinekontrollen fallen häufig beschwerdefreie Personen auf. Die weitere Abklärung ist hier essenziell, um schwere oder lebensbedrohliche Erkrankungen früh zu erkennen und Spätfolgen, wie eine Leberzirrhose, zu verhindern. Neben den häufigsten Ursachen wie der nichtalkoholischen Fettleber (NAFLD) (75 % aller chronischen Lebererkrankungen) sowie der äthyl- und medikamententoxischen Schädigung [4] ist immer auch an typische Lebererkrankungen zu denken. Dazu zählen virale Hepatitiden, autoimmune Hepatitis (AIH), Hämochromatose, Primär biliäre Cholangitis (PBC), Primär sklerosierende Cholangitis (PSC) oder M. Wilson. Diese Erkrankungen sind zwar deutlich seltener, einige – wie die autoimmune Hepatitis – aber sehr gut behandelbar. Angesichts der unterschiedlichen Rahmenbedingungen – Hausarztpraxis/Notaufnahme/Intensivstation/Leberambulanz – ist es sinnvoll, einen situationsbezogenen Algorithmus zur weiteren Abklärung erhöhter Leberwerte mit regionalen und individuellen Risikofaktoren zu entwickeln. Die serologische Hepatitisdiagnostik sollte bei Patienten aus einer Risikogruppe früh erfolgen – gegebenenfalls auch bei "hochnormalen" Transaminasen. Im Folgenden wird das mögliche Vorgehen in einer Hausarztpraxis beschrieben.
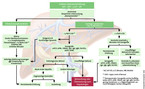
Initial ist die Differenzierung wichtig, in welchem Fall man besser abwartet und wann eine sofortige Abklärung indiziert ist. Hierfür sollte man zuerst die Basisparameter bestimmen: ALT, AST, Alkalische Phosphatase, γ-GT, Bilirubin, INR, Blutbild. Anhand der Ergebnisse kann man in der Regel grob zwischen toxischem, hepatitischem und cholestatischem Schädigungsmuster unterscheiden (Tabelle 1). Bei toxischem Schädigungsmuster ist besonders die γ-GT erhöht – in Verbindung mit einer geringeren AST- und ALT-Erhöhung. Bei cholestatischem Schädigungsmuster zeigen sich jedoch AP-, γ-GT- und Bilirubinerhöhungen. Je nach Genese liegen die Trans-aminasen ebenfalls höher [5].
Bei hepatitischem Schädigungsmuster finden sich stark erhöhte Transaminasen, wobei ALT meist höher ist als AST. Der sogenannte DeRitis-Quotient (AST/ALT) weist auf eine eher entzündliche (< 1), nekrotisierende (> 1) oder äthyltoxische Genese (> 2) hin. Ein Normwert schließt dabei eine Leberzirrhose keineswegs aus [6]. Wichtig ist, bei erhöhter ALT/AST und nach Ausschluss einer Lebererkrankung auch an eine chronische Muskelerkrankung zu denken. Eine anhaltende isolierte γ-GT-Erhöhung gilt als kardiovaskulärer Risikofaktor, auch wenn kein Anhalt für eine Pathologie der Leber nachweisbar ist [7]. Die Genese der Erhöhung ist vielfältig und meist exogen-toxisch (Diabetes, Schilddrüsenfunktionsstörung, Medikamente etc.).
Neben den Laborwerten und der körperlichen Untersuchung ist die ausführliche Anamnese mit Reise- und Medikamentenanamnese inklusive Phytotherapeutika und Nahrungsergänzungsmitteln sowie Alkohol- und Drogenkonsum ein weiterer wichtiger Baustein zur Abklärung (Tabelle 2). Prinzipiell empfiehlt sich bei erhöhten Leberwerten immer eine Sonografie des Abdomens. Zeigt sich schon in der ersten Phase der Kontrolle ein akutes Krankheitsbild – wie Leberversagen, schmerzloser Ikterus oder Choledocholithiasis –, ist eine rasche Abklärung und eventuell eine sofortige stationäre Einweisung angezeigt.
Deutliche Leberwerterhöhung
Bei stabilen Patienten mit deutlicher Leberwerterhöhung (> 3-fach Upper Limit of Normal, kurz: ULN) sollte eine kurzfristige Kontrolle innerhalb einer Woche erfolgen. Bei einer relevanten Dynamik ist eine sofortige und gegebenenfalls stationäre Abklärung indiziert. Andernfalls ist eine direkte weitere laborchemische Diagnostik mittels aHCV, aHBc, aHEV, aHAV, HBsAg, IgG, IgA, IgM und Ferritin zu empfehlen (Abb. 1 und 3). Bei einer akuten viralen Hepatitis reichen engmaschige ambulante Laborkontrollen, solange die Lebersynthese vollständig intakt ist. Normalisieren sich die Leberwerte nicht zeitnah, ist ebenfalls an eine Abklärung beim Hepatologen, nötigenfalls stationär, zu denken. Das gilt vor allem für die antivirale Behandlung bei akuter HBV-, HCV- und HEV-Infektion. Auch bei persistierend erhöhten Leberwerten empfiehlt sich eine Vorstellung beim Hepatologen zur weiteren Abklärung (Abb. 1).
Geringfügige Leberwerterhöhung
Bei geringfügiger Leberwerterhöhung (< 2-fache ULN) ist in der Regel eine Kontrolle der "Basisparameter" und der Sonografie innerhalb von drei Monaten ausreichend, um eine harmlose Mitreaktion auszuschließen. Es finden sich immer wieder transiente Erhöhungen und individuelle Schwankungen ohne Krankheitswert [9, 10].
Persistiert die geringfügige Erhöhung, sind aHCV, aHBc, HBsAg, IgG, IgA, IgM und Ferritin zur Abklärung einer chronischen Lebererkrankung wichtig. Sind diese Parameter pathologisch oder bleiben wegweisende Befunde aus, sollte man auch hier an den Hepatologen überweisen. Es ist wichtig, bei normalen Leberwerten eine erneute Kontrolle in drei Monaten abzuwarten (Abb. 1), denn auch bei chronischen Lebererkrankungen kommt es zu einer transienten Normalisierung der Leberwerte. Erkrankungen, die gut behandelbar und mit relativ geringem Aufwand zu diagnostizieren sind, sollte man frühzeitig erkennen und therapieren, um Spätfolgen zu verhindern. Hierzu zählen u. a. die Hepatitis B und C, die autoimmune Hepatitis, die Hämochromatose und die PBC. Bei Diagnose oder starkem Hinweis auf eine chronische Lebererkrankung ist die Überweisung zum Hepatologen in der Regel hilfreich. Auch eine geringe persistierende Leberwerterhöhung sollte weiter abgeklärt werden, um zu verhindern, dass eine subklinische Leberschädigung erst diagnostiziert wird, wenn der Schaden kaum noch reversibel ist.
Häufige Ursachen erhöhter Leberwerte
NASH
5 bis 20 % der Patienten mit NAFLD entwickeln im Verlauf eine nichtalkoholische Steatohepatitis (NASH). Bei circa 10 – 20 % geht diese in eine höhergradige Fibrose über und bei < 5 % in eine Zirrhose [13]. Die Symptome sind meist unspezifisch und die Transaminasen typischerweise erhöht [14]. Oft ist nicht der eigentliche Leberschaden, sondern das kardiovaskuläre Risiko wichtiger. Dieses so gering wie möglich zu halten, ist essenziell. Normale Leberwerte schließen die Erkrankung oder gar eine Zirrhose nicht aus. Goldstandard für die Diagnose einer NASH bleibt die Biopsie. Um früh das Risiko für eine Fibrose nicht-invasiv einzuschätzen, gibt es einfache Scores, wie den NAFLD Fibrosis Score (NFS), der sich aus Alter, BMI, Diabetes, GOT, GPT, Thrombozyten und Albumin zusammensetzt. Mittels APRI (AST to Platelet Ratio Index) lässt sich wiederum das Ausmaß der Fibrose abschätzen.
Hepatitis B
Die Hepatitis B hat mit rund 0,5 % eine ähnliche Prävalenz wie die Hepatitis C (0,3 %) [15, 16].
Beide liegen je nach Risikogruppe (Drogenabusus, Herkunft (Afrika, Länder der früheren Sowjetunion, Ostasien, Naher Osten), Bluttransfusion (vor 1992)) aber deutlich höher. Nur 30 % der Patienten mit akuter Hepatitis B zeigen akute Symptome wie Abgeschlagenheit, Ikterus, Erbrechen oder Diarrhoe. Als Suchtest gilt die HBsAg-Bestimmung. Zur weiteren Differenzierung zwischen akuter oder chronischer Infektion bestimmt man HBV-DNA, HBeAg, anti-HBe und anti-HBs (Tabelle 3). Die akute Infektion heilt bei circa 95 % ohne spezifische Therapie. Über eine antivirale Behandlung der akuten HBV-Infektion sollte der Arzt in Absprache mit dem lokalen Leberzentrum und bei Rückgang der Lebersynthese (Anstieg der INR) entscheiden. Bei einer chronischen Infektion erfolgt dies abhängig von der Höhe der Transaminasen, der Viruslast und einer Parenchymschädigung.
Hepatitis C
Die akute Hepatitis C verläuft meist asymptomatisch oder unspezifisch. Etwa 80 % der akuten Infektionen werden nicht diagnostiziert [9]. Als Suchtest gilt die anti-HCV-IgG-Bestimmung. Dann wird die Viruslast mittels HCV-RNA bestimmt (Tabelle 3). Bei 50 – 85 % geht die akute Hepatitis C in eine chronische Infektion (> 6 Monate) über und führt nach 20 Jahren bei etwa 20 % zur Zirrhose. Das Risiko eines hepatozellulären Karzinoms ist mit circa 4 % pro Jahr sehr hoch. Durch die neuen, direkt antiviralen Substanzen hat sich die Behandlung dramatisch verbessert. Heute liegen die Heilungsraten der chronischen Hepatitis C bei über 90 %.
Autoimmune Hepatitis
Die AIH ist zwar mit einer Prävalenz von 10 – 30/100.000 Einwohner deutlich seltener als NASH, chronische Hepatitis B und C, hat aber durch ihr hohes Zirrhoserisiko (unbehandelt entwickelt etwa die Hälfte der Patienten in 15 Jahren eine Leberzirrhose) und die relativ gute Therapierbarkeit einen hohen diagnostischen Stellenwert [17]. Die AIH kann in jedem Alter auftreten. Frauen erkranken etwa dreimal häufiger als Männer. Bei knapp 30 % der Patienten wird die Diagnose erst im Zirrhosestadium gestellt [18]. Bei erhöhten Leberwerten sind immer auch IgG-,
IgA- und IgM-Spiegel-Bestimmungen empfohlen, da eine selektive IgG-Erhöhung stark auf eine AIH hinweisen kann. Bei Verdacht ist eine Autoantikörperbestimmung indiziert (Tabelle 3). Die Diagnose lässt sich nur in der Zusammenschau der Befunde und spezifischer Scores (IAHG-Score der Autoimmunhepatitis oder vereinfachter AIH-Score nach Hennes) stellen. Die Diagnosesicherung bedarf zwingend einer Biopsie und sollte vor der Therapie erfolgen. Die primäre Therapie der Wahl ist eine Kombination aus Glukokortikoid und Azathioprin.
- Erkrankungen mit geringem diagnostischen Aufwand und guter Behandelbarkeit sollte man nicht übersehen – vor allem Hepatitis B, Hepatitis C, Autoimmunhepatitis und Hämochromatose, PBC
- Nach sechsmonatiger unklarer Leberwerterhöhung: Überweisung an den Hepatologen
- Auch eine geringe Leberwerterhöhung sollte man ernst nehmen und weiterverfolgen, um mögliche Spätfolgen zu verhindern
Interessenkonflikte: MS: Vortrags- und Beratungshonorare der Firmen AbbVie, Gilead, Intercept, Norgine
Erschienen in: Der Allgemeinarzt, 2019; 41 (8) Seite 24-28