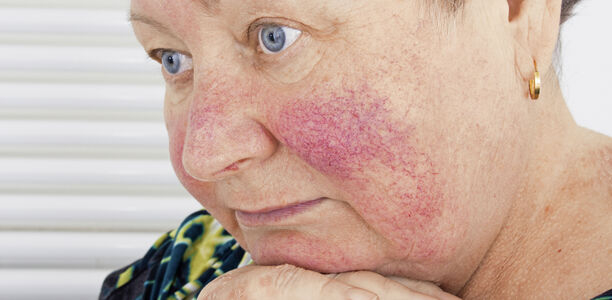
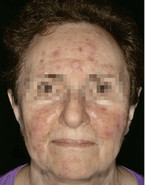
Die Rosacea ist mit einer Prävalenz von ca. 12 % der Erwachsenen in Deutschland eine der häufigsten Dermatosen des mittleren Alters. Das Erscheinungsbild der Erkrankung ist heterogen, meist verläuft sie chronisch und in Schüben. Häufig werden die Symptome mit anderen Hauterkrankungen verwechselt.
Die Pathophysiologie und Ursachen der Rosacea sind noch nicht abschließend geklärt [4, 14]. Angesichts des heterogenen klinischen Erscheinungsbilds lässt sich ein komplexes Geschehen vermuten, das auf einer Dysfunktion verschiedener Regulationssysteme beruht und zu einer chronischen Entzündung sowie vaskulären Reaktionen führt [4, 14, 15, 16]. Dabei spielen eine genetische Veranlagung, Störungen im angeborenen und adaptiven Immunsystem ebenso eine Rolle wie neuroinflammatorische Mechanismen, Veränderungen der Gefäß- und Lymphregulation und lokale Entzündungsreaktionen auf kutane Mikroorganismen [17]. Bei Letzteren steht vor allem die Haarbalgmilbe Demodex folliculorum im Fokus.
Die typischen Symptome der Rosacea-Erkrankung wie Rötungen, Papeln und Pusteln treten charakteristischerweise im zentrofazialen Bereich auf. Begleitend findet sich häufig eine Bindegewebs- und Talgdrüsenhyperplasie, bei etwa 50 % der Patienten liegt zudem eine Augenbeteiligung vor [5]. Die Erkrankung verursacht oft einen großen Leidensdruck, weil sich die Betroffenen entstellt und stigmatisiert fühlen. Daher kann die Dermatose mit psychosomatischen Störungen einhergehen [2, 5]. Der psychosomatische Einfluss der Rosacea wird häufig von ärztlicher Seite und den Angehörigen unterschätzt [6].
Hohe Krankheitsbelastung im Alltag
Wie stark Rosacea-Patienten im privaten und beruflichen Alltag eingeschränkt sind, zeigen die Ergebnisse einer globalen Online-Befragung mit über 500 Ärzten und 700 Patienten [7].
Ein Drittel der Befragten gab an, dass die Symptome einen sehr großen Einfluss auf ihr Leben und die Lebensqualität haben. 90 % der Patienten mit schwerer Rosacea waren stark in ihrer Lebensqualität beeinträchtigt. Die Mehrheit berichtete, dass sie trotz einer Therapie dauerhaft an Symptomen leidet und von Krankheitsschüben betroffen ist. Ein Großteil der Patienten war zudem nur eingeschränkt arbeitsfähig.
Bei erscheinungsfreien Patienten (ohne Papeln und Pusteln) hatte die Erkrankung keinen oder nur einen sehr geringen Einfluss auf die Lebensqualität. Damit profitieren diese Patienten hinsichtlich ihrer Lebensqualität und Arbeitsproduktivität im Vergleich zu fast erscheinungsfreien Patienten (wenige Papeln und Pusteln).
ROSCO-Expertenkonsens für eine individualisierte Rosacea-Therapie
Die Klassifikation der Rosacea erfolgt bisher in die Stadien Rosacea erythematosa-teleangiectatica, Rosacea papulopustulosa sowie glandulär hyperplastische Rosacea. Diese Einteilung wird jedoch der Realität nicht gerecht, da die Übergänge häufig fließend sind und Symptome oftmals parallel auftreten.
Internationale Experten haben daher einen gemeinsamen Konsensus zur Diagnostik und Therapie der Rosacea erarbeitet [10, 11]. Nach den ROSCO (ROSacea COnsensus)-Empfehlungen wird die Erkrankung nicht mehr nach Stadien eingeteilt, sondern nach den verschiedenen Phänotypen, basierend auf Anzeichen und Symptomen des Krankheitsbilds. Der ROSCO-Behandlungsalgorithmus orientiert sich am individuellen Erscheinungsbild mit dem Ziel, die Ergebnisse der Therapie zu verbessern [10, 11].
- Symptome werden häufig mit anderen Hautkrankheiten verwechselt, wie z. B. Akne.
- Bei der Rosacea sind in der Regel keine Komedonen vorhanden.
- Patienten, die erscheinungsfrei sind, profitieren durch eine längere rezidiv-freie Zeit.
- ROSCO gibt eine Übersicht, welche Therapieoptionen bei den unterschiedlichen Symptomen geeignet sind; ROSCO kann somit den Arzt unterstützen.
Für die Hauptphänotypen persistierendes Erythem sowie entzündliche Läsionen (unterteilt in drei Schweregrade), Teleangiektasien und Phyme werden konkrete Empfehlungen für die symptomorientierte Erstlinientherapie gegeben [11]. So ist die topische Anwendung von Brimonidin die einzige medikamentöse Option für die Behandlung des persistierenden Erythems. Bei verschiedenen Schweregraden entzündlicher Läsionen werden die Topika Azelainsäure, Metronidazol und Ivermectin 10 mg/g Creme empfohlen. Die Verordnung erfolgt nach der Ausprägungsstärke der Rosacea-Erkrankung: Azelainsäure für leichte, Metronidazol für leichte bis mittelschwere und Ivermectin für leichte bis schwere Formen. Nur Ivermectin 10 mg/g ist als First-Line-Therapie für alle Schweregrade geeignet. Auch schwere Formen der Rosacea können mit Ivermectin 10 mg/g topisch erfolgreich behandelt werden. Sollte eine First-Line-Option keine Besserung bringen, kann eine der Alternativen gewählt oder eine weitere Therapie ergänzt werden.
Das einzige in Deutschland für die systemische Behandlung der papulopustulösen Rosacea zugelassene Präparat ist Doxycyclin 40 mg mit veränderter Wirkstofffreisetzung. In einer multizentrischen Nichtunterlegenheits-Studie mit 91 Patienten erwies sich niedrig dosiertes Doxycyclin mit veränderter Wirkstofffreisetzung (40 mg/Tag) als ebenso wirksam wie die Standarddosierung (100 mg/Tag) [12]. Doxycyclin 40 mg mit veränderter Wirkstofffreisetzung kann bei mittelschwerer bis schwerer Rosacea und bei therapieresistenten leichten Formen eingesetzt werden.
Die Kombination dieser systemischen Therapie mit einer topischen Behandlung ist möglich und kann die Wirksamkeit noch weiter erhöhen. Eine aktuelle Studie zeigt, dass es unter Doxycyclin 40 mg in der teilretardierten Formulierung nicht zu vermehrten Komorbiditäten wie gastrointestinalen Erkrankungen kommt [13].
Was der Arzt seinen Patienten mitgeben kann
Mit einem stimmigen Rosacea-Management kann die Krankheit in der Regel gut kontrolliert werden. Primäres Ziel ist dabei die Verbesserung der Symptome, um den Leidensdruck der Betroffenen zu reduzieren.
Topische Arzneimittel sind die Grundpfeiler der Erstlinientherapie der erythematösen und leichten bis schweren papulopustulösen Rosacea. Für ein optimales Behandlungsergebnis kann die Kombination verschiedener Topika mit unterschiedlichem Wirkansatz erforderlich sein.
Die regelmäßige Hautpflege ist außerdem ein wesentlicher Bestandteil der Rosacea-Therapie. Die Gesichtshaut sollte hierfür sanft gereinigt werden (keine Seifen-haltigen Produkte), im Anschluss kann ggf. ein topisches Arzneimittel aufgetragen werden. Wenn dieses in die Haut eingezogen ist, wird als letzter Schritt eine Feuchtigkeitspflege aufgetragen (Öl-in-Wasser-Emulsionen, welche die Haut nicht fetten und die keine Duftstoffe enthalten).
Begleitend zur Therapie sollten Patienten Selbsthilfemaßnahmen ergreifen. Dazu gehören die Vermeidung von Triggerfaktoren (z. B. Alkohol, scharfe Speisen) sowie ein konsequenter UV-Schutz (mindestens SPF 30+).
Ohne Papeln und Pusteln: Mehr Lebensqualität, weniger Rezidive
Die komplette Erscheinungsfreiheit sollte das Ziel einer konsequenten Rosacea-Therapie sein. Denn, so das Fazit einer retrospektiven Analyse von insgesamt vier klinischen Studien mit insgesamt 1.366 Teilnehmern, die Patienten profitieren von dem Behandlungsziel der vollständigen Erscheinungsfreiheit langfristig, da sie eine längere rezidivfreie Zeit und eine deutliche Verbesserung der Lebensqualität erfahren [8].
In einer der vier Studien konnte zudem gezeigt werden, dass unter Ivermectin mehr Patienten erscheinungsfrei wurden und somit länger rezidivfrei waren als unter der Standardtherapie Metronidazol [6].
Interessenkonflikte: Referententätigkeiten für Galderma, Mylan, LaRochePosay (L’Oreal), Pierre Farbre, LETI.
Erschienen in: Der Allgemeinarzt, 2019; 41 (6) Seite 36-38