Der Ursache von Bauchschmerzen auf die Spur zu kommen, ist nicht immer einfach. Oft ist der erste Eindruck irreführend. Hier einige Tipps für den Hausarzt, um falsche Fährten zu vermeiden und die weitere Diagnostik in richtige Bahnen zu lenken.
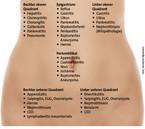
Die Diagnose beim Leitsymptom Bauchschmerzen ist in der Praxis oft nicht einfach. Das fängt schon mit der Einteilung an: organbasiert oder anatomisch beschrieben, somatisch oder funktionell, extra- oder intraabdominell? Für den Gastroenterologen Dr. Pascal Frei von der Gemeinschaftspraxis Gas-troenterologie Bethanien in Zürich hat sich die Einteilung nach Quadranten (z. B. Schmerzen im rechten Oberbauch) (vgl. Abb. 1) zusammen mit der Bewertung der Dringlichkeit (akut oder chronisch) bewährt [1].
Akut oder chronisch?
Natürlich ist es in der Praxis für das weitere Vorgehen wichtig, ob es sich um ein akutes, potenziell gefährliches Geschehen, das sofort abgeklärt werden muss, oder um einen eher chronischen Verlauf handelt. Hier helfen anamnestische Fragen nach Charakteristika für entzündliche und maligne Erkrankungen weiter (vgl. Tabelle 1). Frei unterscheidet in seinem Review das unklare vom akuten Abdomen. Letzteres ist hauptsächlich gekennzeichnet durch akute heftige Spontanschmerzen, Abwehrspannung, Übelkeit und schlechten Allgemeinzustand.
Bei einem perakuten Geschehen sollte vor allem an ein rupturiertes Aortenaneurysma, eine Hohlorganperforation oder an eine Urolithiasis gedacht werden. Abgesehen von diesen dramatischen Prozessen sind die häufigsten Ursachen für ein akutes Abdomen eine Peritonitis (z. B. verursacht durch eine Appendizitis oder Cholezystitis) oder eine Obstruktion (z. B. Bridenileus, stenosierender Tumor).
Aufgepasst bei alten Patienten!
Bei alten Menschen verlaufen bekanntlich auch abdominelle Erkrankungen oft untypisch und weniger symptomatisch. "Alte Bäuche sind kalte Bäuche", so Frei. So haben zwei Drittel der alten Patienten mit einer Cholezystitis keinen rechtsseitigen Flankenschmerz, 5 % überhaupt keine Schmerzen. Übrigens kann auch eine Steroidtherapie eine abdominelle Symptomatik verschleiern.
Ebenfalls häufig kann vor allem bei voroperierten Patienten eine intestinale Obstruktion vorliegen – gekennzeichnet durch diffuse, kolikartige Schmerzen, Nausea, Erbrechen, pathologische Darmgeräusche, Dehydration sowie geblähtes Abdomen. Die häufigsten Ursachen für einen Kolonileus sind das stenosierende Karzinom, Divertikulitis und ein Volvulus.
Bei alten Patienten kann auch eine Pseudoobstruktion vorliegen: Durch die vielen verschiedenen Medikamente, die bei dieser Patientengruppe häufig verordnet werden, kann es zu Elektrolytstörungen kommen, die zu einer Ileus-ähnlichen Symptomatik führen. Vor allem bei älteren Patienten können Abdominalschmerzen auch ischämisch bedingt sein. Bei der Angina abdominalis treten vor allem postprandial intermittierende Schmerzen auf, bei der ischämischen Kolitis kann es zu blutig tingierten Durchfällen kommen. Lebensbedrohlich ist die seltene akute Mesenterialischämie. Meist ist dabei die A. mesenterica superior betroffen. Hier gilt das Vorhofflimmern als wichtigster Risikofaktor. Gibt ein alter Raucher starke Bauch- und eventuell auch Rückenschmerzen an, sollte an ein Bauchaortenaneurysma gedacht werden.
Biliär oder gastroduodenal?
Durchaus auch knifflig kann die Differenzialdiagnostik bei Oberbauchschmerzen sein. Klar erscheint die Sache bei einer Gallenkolik, der Choledocholithiasis, die bekanntlich mit starken Schmerzen vor allem postprandial einhergeht. Bei den Laborwerten steigen zuerst die Transaminasen, erst später die Cholestaseparameter. Allerdings klingen die Schmerzen nach dem Steinabgang wieder ab.
Anders sieht dies bei der manifesten Cholezystitis aus. Hier sind die Beschwerden länger anhaltende Übelkeit und Erbrechen. Entzündungszeichen können erst verzögert auftreten. Druckdolenz und Murphy-Zeichen geben diagnostische Hinweise auf die Gallenblasenentzündung. Und auch nächtliche Schmerzen mit Ausstrahlung in die Schulter können auf eine Cholezystitis hinweisen. Bei eher unspezifischen Beschwerden sollte genau unterschieden werden, ob es sich – selbst bei nachgewiesenen Gallensteinen – wirklich um ein Geschehen an der Gallenblase handelt oder ob etwa Magen oder Duodenum Ausgangspunkte der Schmerzen sein könnten.
Bei einer Magensymptomatik ist auf Alarmzeichen zu achten: Blutung, Anämie, frühes Sättigungsgefühl, Gewichtsverlust, Dysphagie, wiederholtes Erbrechen, persönliche oder Familien-Anamnese positiv auf Magenkarzinom. Liegen keine solchen Alarmzeichen bei Patienten unter 50 Jahren vor, kann mit einer Magenspiegelung noch abgewartet werden. Hier ist eher eine nicht-invasive Helicobacter-Suche mit entsprechender Behandlung sinnvoll.
CED oder Reizdarm? – entzündlich vs. funktionell
Bei länger andauernden unspezifischen Bauchschmerzen, eventuell mit Durchfällen, stellt sich – wie bei Oberbauchschmerzen – die Frage, ob es sich um ein entzündliches oder funktionelles Geschehen handelt. Praktisch heißt das, die chronisch-entzündlichen Darmerkrankungen (CED) Colitis ulcerosa und Morbus Crohn gegen das Reizdarmsyndrom abzugrenzen.
Ein Morbus Crohn führt durch Lumeneinengungen oder Abszesse viel eher zu Abdominalschmerzen als die Colitis ulcerosa, die hauptsächlich die Symptome Stuhldrang, Durchfälle, Tenesmen und Blutabgänge aufweist. Auf die Spur führen auch anamnestische Fragen zu ex-traabdominellen Manifestationen (Arthralgien, Haut- oder Augenprobleme). In der Abdomensonografie deutet eine Wandverdickung auf ein entzündliches Geschehen hin. Bei den Laborparametern weisen Anämie und Thrombozytose auf eine CED hin. Weiterhin treten Eisen-, Vitamin-B12-, und Vitamin-D-Mangel und eine CRP-Erhöhung häufig bei einer CED auf. Aber: Ein normales CRP schließt eine CED nicht aus.
Ein weiterer nützlicher Marker bei der Diagnostik chronischer Bauchschmerzen ist das fäkale Calprotectin. Das zytoplasmatische Eiweiß in Leukozyten ist bei Darmentzündungen erhöht. Allerdings ist es kein spezifischer CED-Marker, sondern auch bei Infektionen (bakteriell, viral, parasitär), Ischämie oder Tumor erhöht. Beim Reizdarmsyndrom ist der Calprotectin-Wert hingegen im Normbereich. Weitere diagnostische Schritte bei Verdacht auf CED sind die Endoskopie oder auch die Röntgen-Kontrastmittel-Untersuchungen bzw. CT.
Bei wiederholten Abdominalschmerzen mit Blähungen und Durchfällen ist als Differenzialdia-gnose auch eine Sprue in Erwägung zu ziehen, vor allem wenn nicht-gastroenterologische Symptome hinzukommen. Hier lohnt es sich, zunächst eine entsprechende Serologie durchzuführen.
Extraabdominelle Ursachen
Bauchschmerzen bedeuten nicht automatisch, dass die Schmerzursache auch im Bauch liegt. Extraabdominelle Ursachen können beispielsweise von der Lunge (Pneumonie, Pleuritis, Lungenembolie), vom Herzen (Myokardinfarkt, Perikarditis) oder der Wirbelsäule (Wirbelkörperfrakturen, spondylogene Schmerzen) ausgehen. Die Schmerzen können auch in der Bauchwand lokalisiert sein. Hinweisend darauf sind konstante Schmerzen, Lage-, Belastungs- oder Bewegungsabhängigkeit, kein Zusammenhang mit Ernährung und Defäkation und kein Hinweis auf eine intraabdominelle Ursache. Wenn beim Anspannen der Bauchdecke die Druckschmerzhaftigkeit unverändert oder verstärkt ist, spricht dies für einen Bauchwandschmerz – Carnett-Zeichen: Bei willkürlicher Anspannung der Bauchdecke schützt die angespannte Bauchwand die darunterliegenden Eingeweide, wodurch ein durch Palpation bedingter intraabdomineller Schmerz vermindert werden sollte (Tabelle 2).
Nephrologische Ursachen
Auch urogenitale Prozesse können abdominelle Schmerzen hervorrufen. So machen bekanntlich Harnsteine beim Abgang extreme Schmerzen. Je nach Lokalisation können Harnleitersteine bei einer Kolik hochlumbale oder ins Genitale ausstrahlende Schmerzen verursachen. Distale Steine bedingen häufig eine Pollakisurie oder Dysurie, wie bei einer Zystitis oder Prostatitis. Sind die Schmerzen nicht kolikartig, sondern eher kontinuierlich, ist an eine Infektion zu denken. Die mit einer Harnwegsinfektion häufig einhergehenden Symptome Erbrechen und Schmerzen unter dem Rippenbogen können hier diagnostisch fehlleiten. Letztere sind aber bewegungsabhängig und nicht kolikartig. Wichtig für die Zuordnung zu einer Verdachtsdiagnose ist die Häufigkeit. So sind Nierenabszesse eine Rarität und Nierensteine sind seltener als Harnwegsinfektionen.
Hinter perinealen, anorektalen oder Unterbauchschmerzen kann auch eine Prostatitis stecken, die leicht mit einer Divertikulitis verwechselt werden kann.
Gynäkologische Differenzialdiagnose
Bei Frauen mit Bauchschmerzen, vor allem im Unterbauch, sind auch gynäkologische Ursachen in Erwägung zu ziehen. Zunächst gilt es, gynäkologische Notfallsituationen auszuschließen:
- rupturierte Extrauterin-Schwangerschaft,
- Tuboovarialabszess und Saktosalpinx,
- rupturierte Ovarialzyste und Stieldrehung.
Liegen Schmerzen und eine vaginale Blutung vor, muss bei Frauen im gebärfähigen Alter immer auch an eine Schwangerschaft gedacht werden.
Außer der üblichen Anamnese mit Frage nach Voroperationen und Schwangerschaften gehört auch die Menstruationsanamnese bei Frauen zu den diagnostischen Basics. Auch lohnt es sich, die Patientinnen nach dem Schmerzcharakter zu fragen: Diffuse, krampfartige, in die Oberschenkel ausstrahlende Schmerzen weisen auf den Uterus als Ort des Geschehens hin. Adnex-Schmerzen sind über dem Leistenband lokalisiert. Ovulatorische Schmerzen treten plötzlich zur Zyklusmitte hin auf und haben oft einen messerstichartigen Charakter. Bei Stieldrehungen (Ovar, Adnexe, Myome) kommt es – häufig nach ruckartigen Bewegungen – ebenfalls zu messerstichartigen einseitigen Schmerzen.
Chronische oder intermittierende Schmerzen treten oft im Zusammenhang mit Endometriose, Adnexpathologien, Adhäsionen, Myomen oder einem Prolaps auf.
Angelika Ramm-Fischer
Erschienen in: Der Allgemeinarzt, 2016; 38 (4) Seite 16-21