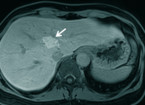
Abdominelle Beschwerden bergen ein weites Spektrum möglicher Ursachen – von harmlos bis lebensbedrohlich. Die geklagten Symptome sind jedoch leider oft sehr unspezifisch, so dass zur Abklärung meist bildgebende Verfahren zum Einsatz kommen müssen. An erster Stelle steht hierbei die Sonographie. Bringt diese keine endgültige Klarheit, sollte sorgsam abgewogen werden, welche Bildgebung dann indiziert ist. Welche Überlegungen hierbei eine Rolle spielen, klärt der folgende Beitrag.
Abdominelle Beschwerden gehören zu den häufigsten Konsultationsgründen der Allgemeinarztpraxis [1]. Bei Schmerzen im Bauchraum ist einerseits zwischen eher unspezifischen Symptomen ohne Lebensbedrohung (unklares Abdomen), chronischen Beschwerden und abklärungsbedürftigen Zufallsbefunden, andererseits dem Bild eines akuten Abdomens zu unterscheiden.
Akutes Abdomen
Unter dem Begriff "akutes Abdomen" versteht man einen ganzen Symptomenkomplex, den viele Erkrankungen verursachen können. Häufig tritt das akute Abdomen durch heftige Bauchschmerzen, eine peritoneale Reizung mit Abwehrspannung, eine veränderte Darmperistaltik mit gestörter Darmentleerung, eventuellem Fieber und Zeichen einer inneren Blutung zutage [2]. Die häufigsten Ursachen eines akuten Abdomens sind Appendizitis (28 %), Cholezystitis (10 %) und Dünndarmobstruktionen (4 %). Auch Urolithiasis (3 %), die akute Pankreatitis (3 %) und das perforierte peptische Ulcus (2,5 %) zählen dazu [2]. Seltenere Krankheitsbilder wie das rupturierte Aortenaneurysma oder eine Mesenterialischämie sollten zudem differenzialdiagnostisch ausgeschlossen werden.
Das akute Abdomen erfordert immer eine sofortige diagnostische Abklärung und schnelles therapeutisches Handeln. Die Radiologie ist hier ein unverzichtbarer Bestandteil der Diagnosekette. Patienten mit einem akuten Abdomen sollten sofort ins Krankenhaus überwiesen werden. Die erste bildgebende Untersuchung ist dort meist die Sonographie, wenn diese nicht schon in der Praxis erfolgte. Sie ist in der Regel schnell verfügbar, ohne Strahlenbelastung und hat zumeist eine hohe Aussagekraft. Allerdings kann das Sichtfeld bei Adipositas oder starker Überblähung des Patienten oftmals extrem eingeschränkt sein. Zudem ist die Qualität des Ultraschallbefunds stark vom Können des Untersuchers abhängig.
Die Abdomenleeraufnahme ist heute weitgehend durch die Schnittbildgebung abgelöst. Zahlreiche Studien konnten zeigen, dass die CT diagnostisch genauer und kosteneffizienter ist [3, 4, 5]. Die geringe – aber dennoch vorhandene – Strahlenbelastung steht dabei in keinem Verhältnis zur Aussagekraft.
Beim akuten Abdomen sollte – nach erfolgtem Ultraschall – heute also frühzeitig die CT durchgeführt werden [6, 7]. Sie zeigt die höchste Sensitivität und Spezifität [8] und kann Alternativdiagnosen aufspüren (Abb. 1). Eine Studie von Tsushima und Mitarbeitern [9] konnte zeigen, dass die diagnostische Genauigkeit (Accuracy) der Diagnosestellung von 71 % vor CT auf 93 % nach der Computertomographie gesteigert werden konnte.
Die MRT spielt in der Akutdiagnostik des Abdomens aufgrund ihrer Untersuchungsdauer, der vielerorts eingeschränkten Verfügbarkeit und der noch immer relativ hohen Kosten keine wesentliche Rolle. Ausnahmen gibt es insbesondere für schwangere Patientinnen [10] und Kinder [11].
Unklares Abdomen
Beim Bild eines unklaren Abdomens bzw. bei chronischen abdominellen Beschwerden sieht es anders aus. Die Beschwerden sind häufig durch funktionelle Störungen, wie das Reizdarmsyndrom, bedingt. Dennoch sollten chronisch entzündliche Darm- und Parenchymerkrankungen abgeklärt und Tumorerkrankungen ausgeschlossen werden. Im Gegensatz zu akuten Beschwerden kann hier eine Stufendiagnostik erfolgen. Die Sonographie ist dabei bildgebende Methode der ersten Wahl. Zudem sollte auch auf "Red Flags" geachtet werden, die eine endoskopische Abklärung erfordern. Je nach Befund sollte zur weiteren Abklärung eine CT oder eine MRT erfolgen.
Auch bei chronischen Erkrankungen des Abdomens ist in der Regel zunächst eine Sonographie angezeigt, gegebenenfalls gefolgt von einer CT. Bei nicht eindeutigen Befunden sollte sich eine MRT anschließen, die in der Diagnostik unklarer Leberläsionen [12], zystischer Pankreastumoren [13, 14] und des Stagings des Rektumkarzinoms [15] zweifelsfrei am genauesten ist.
Immer wieder stehen auch spezielle Fragestellungen im Raum. So gibt es bei Patienten mit Niereninsuffizienz oft Unklarheiten. Für die CT besteht bei jodhaltigem Kontrastmittel (kontrastmittelinduzierte Nephropathie – CIN) eine Gefahr, für die MRT bei gadoliniumhaltigem Kontrastmittel (nephrogen-systemische Fibrose – NSF). Erwiesen ist jedoch, dass bei Nierenpatienten, bei denen eine Bildgebung dringend erforderlich ist, die MRT mit Gadolinium das kleinere Übel darstellt. Die Prävalenz einer CIN bei einer GFR < 60 ml/min beginnt bei etwa 10 % und steigt bei einer GFR < 30 ml/min auf bis zu 40 % [16, 17]. Die NSF tritt vornehmlich bei stark eingeschränkter Nierenfunktion (GFR < 30 ml/min) und mit einer Inzidenz von lediglich < 5 % auf [18]. Je nach Kontrastmittelstruktur ist das Risiko mitunter noch geringer. Kontrastmittel mit zyklischer Struktur gelten unter den gadoliniumhaltigen Kontrastmitteln als diejenigen mit dem geringsten Risiko [19].
Sollte der Patient eine Jodallergie haben, kann der Arzt bedenkenlos auf eine MRT ausweichen, da das MRT-Kontrastmittel, wie erwähnt, nicht jod-, sondern gadoliniumhaltig ist. Bei schwangeren Patientinnen muss zunächst an eine Sonographie gedacht werden und gegebenenfalls eine MRT zur Abklärung unklarer abdomineller Beschwerden erfolgen, da ionisierende Strahlen deterministische Effekte auf den Fetus haben können. Auch bei Kindern hat die Vermeidung einer unnötig hohen Strahlenexposition (ALARA-Prinzip) höchste Priorität [20].
Technische Innovationen
In den letzten zehn Jahren konnten sich in der Radiologie wegweisende technische Innovationen durchsetzen. Ziel war es, die Bildqualität zu verbessern und – noch wichtiger – bei Einsatz ionisierender Strahlen (CT/Durchleuchtung) die Strahlenexposition deutlich zu verringern.
Bei der CT wollte man vor allem die Untersuchungszeit verringern, so dass eine optimale Organkontrastierung – auch in arterieller Kontrastmittelphase – erreicht werden kann. Dies wurde durch schnellere Rotationszeiten und fortwährende Verbreiterung des Detektors erzielt. Waren vor wenigen Jahren noch 16-Zeiler "State of the art", werden heute Geräte mit bis zu 320 Detektorzeilen eingesetzt. Letztlich kann mit einem breiteren Detektor mehr Volumen pro Zeit erfasst werden. Dies ermöglicht – neben einer optimalen Gefäß-/und Organkontrastierung – z. B. auch den Einsatz von Perfusionsuntersuchungen der Leber [21, 22] oder des Pankreas [22, 23].
Zur Verbesserung des Patientenwohls wurden zudem neue Mechanismen zur Dosisreduktion entwickelt. Die Computertomographie stand hier besonders im Fokus, da sie, laut Bundesamt für Strahlenschutz, für bis zu 62 % der medizinischen Strahlenexposition verantwortlich ist. Früher setzte man für die CT zunächst relativ einfache Algorithmen, wie die Z-Achsen-Dosismodulation, ein. Dabei wird – je nach durchstrahltem Gewebe – die Dosis angepasst. Je dichter es ist (z. B. das Becken aufgrund der Knochen), desto mehr Strahlung wird benötigt, um eine gute Bildqualität aufrechtzuerhalten. Bei weniger dichten Körperabschnitten, wie der Lunge, reguliert sich die Dosis automatisch herunter. Allein damit konnte die Dosierung in experimentellen Studien [24] um bis zu 46 % reduziert werden.
Den Durchbruch brachte erst später ein veränderter Bildberechnungsalgorithmus. Jahrzehntelang wurde das CT-Bild über die sog. gefilterte Rückprojektion erstellt, die dann die iterative Bildrekonstruktion abgelöst hat. Damit lässt sich die Strahlenexposition um bis zu 74 % reduzieren [25). Ein CT Abdomen kann heute mit einer Patientendosis von etwa 2,6 mSv gemacht werden. Zum Vergleich: Die natürliche, jährliche Strahlenexposition liegt in Deutschland bei etwa 2,3 mSv. Diese Neuerungen prädestinieren die Computertomographie umso mehr als schnelles, weitläufig verfügbares, diagnostisches Instrument, das – neben der Sonographie – in der diagnostischen Kette für Abdominalerkrankungen an erster Stelle steht.
Auch bei der Magnetresonanztomographie gab es bahnbrechende technische Neuerungen. Die Erhöhung der Feldstärke des Magneten (bis zu 3 Tesla in der klinischen Routine) ermöglicht ein besseres Signa-Rausch-Verhältnis (SNR), um die Bildqualität zu optimieren oder schnellere Sequenzen zu erzeugen. Diese können ganze Organblöcke in nur einem Atemanhalt akquirieren. Darüber hinaus wurden Sequenzen entwickelt, die Aufnahmen ohne Atemanhalt ermöglichen [26]. Die Untersuchungszeit wird damit extrem verkürzt, der Patientenkomfort verbessert. Zudem konnte die oft sehr enge Geräteöffnung von 60 cm auf 70 cm Durchmesser – ohne Einbußen der Bildqualität – vergrößert werden, was vor allem klaustrophobischen Patienten zugutekommt.
Heute ist die MRT (auch Kernspintomographie) einer der wichtigsten Problemlöser im Bereich des Abdomens. Unklare Leberherde können mittels speziellem, hepatozytenspezifischem Kontrastmittel mit höchster diagnostischer Genauigkeit eingestuft werden [27]. Auch die Diagnostik des Pankreas, und hier insbesondere der zystischen Tumoren, ist eine Domäne des Kernspins. So hilft die MRT mit MR-Cholangiopankreatikographie (MRCP) bei zystischen Läsionen, einen Ganganschluss nachzuweisen (Abb. 2). Eine intraductal papillär-muzinöse Neoplasie (IPMN) lässt sich so ausschließen bzw. bestätigen. Gallengangserkrankungen lassen sich ebenso mit MRCP in brillanter Aufnahmequalität darstellen. Die MRCP hat die endoskopisch retrograde Cholangiopankreatikographie (ERCP) als Erstlinienuntersuchung weitgehend abgelöst [28].
Mehrwert der Radiologie
Die moderne Radiologie sollte dem überweisenden Arzt den bestmöglichen Zugang zu technischen Innovationen ermöglichen, was auch dem betroffenen Patienten zugutekommt. Dabei ist ein enges Zusammenspiel zwischen Zuweiser und Radiologen entscheidend. Der Radiologe ist hierbei stark auf die Angaben des überweisenden Arztes angewiesen [29]. Nur so kann er das richtige diagnostische Instrument finden und die Untersuchungsparameter gezielt auf die ärztliche Fragestellung anpassen.
Im Rahmen des Strahlenschutzgesetzes ist der Radiologe letztlich für die Untersuchungsqualität verantwortlich. Er stellt die rechtfertigende Indikation für die Anwendung ionisierender Strahlen am Menschen, wenn dies, wie bei der Computertomographie, notwendig sein sollte. Ein aktuelles Labor, insbesondere für Untersuchungen, die eine Kontrastmittelapplikation erfordern, erleichtert ihm zudem erheblich das Prozedere der Untersuchungsdurchführung und -auswertung.
Liegen alle erforderlichen Informationen vor, sollte eine möglichst zügige, jedoch qualitativ hochwertige Auswertung der Aufnahmen erfolgen. Bei der Beurteilung des Befunds ist darauf zu achten, die Fragestellung des niedergelassenen Kollegen adäquat zu beantworten. Um diese kommunikative Schnittstelle zu optimieren, gibt es unterschiedliche Bestrebungen, eine standardisierte Befundung zu etablieren. So soll der Zuweiser eine schnelle, pragmatische Befundbeurteilung erhalten. Das Resultat könnte – letztlich ähnlich der BI-RADS-Klassifikation bei der Mammographie – eine standardisierte Auswertung für verschiedene Erkrankungen ergeben. Eine solch standardisierte Befundung ist z. B. für das Prostatakarzinom (PI-RADS-Klassifikation) bereits klinisch etabliert.
Fazit
Die moderne Radiologie bietet heute mit teils bahnbrechenden technischen Neuerungen eine qualitativ höchstwertige Medizin. Letztlich ist der Radiologe jedoch auf die Zusammenarbeit mit dem überweisenden Arzt angewiesen. Nur so kann die geeignete Diagnostik bzw. das passende Untersuchungsprotokoll ausgewählt und der Patient der bestmöglichen radiologischen Kontrolle zugeführt werden.
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2017; 39 (16) Seite 26-30