Aufgrund der Häufigkeit ist die Abklärung von Unterbauchschmerzen für Allgemeinärzte, Internisten und Chirurgen ein alltägliches Problem. Dringlich sind dabei oftmals vor allem Diagnose oder Ausschluss einer akuten Appendizitis. Die Diagnosestellung ist mitunter schwierig. Im internationalen Vergleich gibt es erhebliche Unterschiede im diagnostischen Vorgehen, vor allem was die Anwendung der Computertomographie betrifft. Auch in der Behandlung stehen traditionelle Strategien auf dem Prüfstand und werden in randomisiert kontrollierten Studien neu evaluiert.
Im Jahr 2012 wurden in Deutschland knapp 140.000 Appendektomien durchgeführt. Die Appendektomie ist damit hierzulande eine der 50 häufigsten Operationen [25]. Noch viel häufiger ist die Vorstellung von Patienten mit rechtsseitigen Unterbauchschmerzen in der Arztpraxis und der Notaufnahme. Die Differenzierung der akuten Appendizitis von harmlosen, oft selbstlimitierenden Beschwerden ist mitunter schwierig. Darüber hinaus ist die Indikationsstellung mit einer hohen Rate an Fehldiagnosen belastet. Eine deutschlandweite Datenerfassung aus dem Jahr 2003 ergab, dass nur 75 % der unter der Verdachtsdiagnose "akute Appendizitis" entfernten Appendizes histologisch entzündet oder perforiert waren, d. h. die negative Appendektomierate betrug 25 %.
Das traditionelle Verständnis der Erkrankung geht davon aus, dass bei Verdacht auf Appendizitis eine rasche chirurgische Exploration erfolgen sollte, um Perforationen zu verhindern [2]. Dieses Vorgehen wird von neueren Daten allerdings zunehmend infrage gestellt.
Wann kommt es zur Perforation?
Epidemiologische Untersuchungen weisen darauf hin, dass die Erkrankung heterogener und komplexer ist, als bisher gedacht. Langzeittrends in der Inzidenz perforierter und nicht-perforierter Formen weichen stark voneinander ab und lassen es unwahrscheinlich erscheinen, dass die perforierte Appendizitis nur durch das Fortschreiten einer nicht oder zu spät behandelten unkomplizierten Appendizitis entsteht [12]. Diskutiert wird vielmehr eine unterschiedliche Pathophysiologie, ohne dass diese bisher näher geklärt wäre. Einzelne Arbeiten beschreiben Unterschiede in der Mikrobiologie [3] oder der Immunantwort [12]. Bestimmte ethnische Gruppen weisen ein erhöhtes Perforationsrisiko auf, was auf eine entsprechende genetische Prädisposition hindeuten könnte [11]. Zur Vorstellung zweier unterschiedlicher Krankheitsentitäten passt auch, dass zahlreiche Studien keinen Zusammenhang zwischen Perforationsrate und Zeitdauer zwischen Krankenhausaufnahme und Operation nachweisen konnten [6]. Offenbar kann weder durch eine besonders rasche Operation noch durch eine liberale Indikationsstellung die Perforationsrate gesenkt werden. Die Perforation ist wahrscheinlich in den meisten Fällen ein prä-hospitales Ereignis [2].
Diagnostisches Vorgehen
Anamnese und klinische Beurteilung sind zweifelsohne die zentralen Bausteine der Diagnose "akute Appendizitis". Der rechtsseitige Unterbauchschmerz als klassisches Symptom ist fast immer vorhanden, aber sehr unspezifisch. Häufig findet sich ein kontralateraler Loslassschmerz. Relativ spezifisch ist der periumbilikale Schmerzbeginn mit Wanderung in den rechten Unterbauch. Dieses Symptom findet sich aber nur bei ca. 50–60 % der Patienten mit Appendizitis. Insofern besteht ein weitgehender Konsens, dass weitere diagnostische Hilfsmittel verwendet werden sollten. Dies sind vor allem Laborparameter und bildgebende Verfahren. Leukozyten und CRP sind zwar unspezifisch, erreichen aber in der Kombination eine sehr hohe Sensitivität und helfen daher vor allem beim Ausschluss einer Appendizitis. Sind beide Parameter normal, beträgt der negativ-prädiktive Wert je nach Studie bis zu 98 % [16]. Score-Systeme finden in Deutschland kaum Beachtung. Der bekannteste ist der Alvarado-Score (Tabelle 1). Dieser erreicht ebenfalls eine hohe Sensitivität, schneidet in Studien aber nicht besser ab als die Beurteilung durch einen erfahrenen Chirurgen [16, 19].
Obligat zu fordern ist eine präoperative Bildgebung, da diese nachweislich die Zahl an Fehldiagnosen senkt [5]. In Deutschland steht die Sonographie an erster Stelle, während in den USA und einigen anderen Ländern nahezu alle Patienten eine CT-Diagnostik erhalten, selbst Kinder und Jugendliche. Die Computertomographie hat sich als das genaueste Verfahren erwiesen. Durch ihre regelhafte Anwendung kann die Rate an negativen Appendektomien auf 3–5 % gesenkt werden [5, 16]. Wesentlichstes Argument gegen den Einsatz der CT ist die hohe Strahlenbelastung, die insbesondere bei den oft jungen Patienten problematisch ist. Untersuchungen aus den letzten Jahren weisen auf das Risiko strahleninduzierter Tumorerkrankungen hin, die wahrscheinlich mit 1 : 2.000 abdominellen CTs deutlich häufiger sind, als allgemein angenommen wird [18]. Daneben stellt sich die Frage der flächendeckenden 24-h-Verfügbarkeit der CT-Diagnostik. Low-Dose-CT-Protokolle haben sich in einzelnen Zentren durchgesetzt [10] und werden gerade in einer großen multizentrischen Studie evaluiert [1].
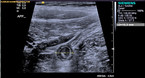
Die Sonographie als kostengünstige, nebenwirkungsfreie und beliebig wiederholbare Untersuchung erzielt in erfahrenen Händen ebenfalls hervorragende Ergebnisse (Abb. 1 und 2). Vor allem, wenn die Appendix dargestellt werden kann, ist die diagnostische Genauigkeit hoch [16]. Problematisch ist vor allem die starke Untersucherabhängigkeit. Da sich die Patienten im klinischen Alltag oft außerhalb der Kernarbeitszeit vorstellen, ist es schwierig, zu jeder Tages- und Nachtzeit eine entsprechende Expertise vorzuhalten. Bei unklaren Fällen stellt insbesondere auch die aktive Beobachtung und engmaschige Re-Evaluation der Patienten (Untersuchungsintervall alle 6 bis 8 Stunden) eine geeignete Methode dar, die Zahl der Fehldiagnosen zu reduzieren. Dieses Vorgehen ist sicher und führt nicht zu einer erhöhten Rate an Perforationen oder anderen Komplikationen [2]. Zudem sind bei unauffälliger initialer Sonographie komplizierte Formen selten, was die Sicherheit dieses Vorgehens erhöht [20].
Insgesamt ist mit der Kombination entsprechender diagnostischer Strategien eine negative Appendektomierate unter 10 % auch ohne regelhaften Einsatz der Computertomographie zu erreichen. Letztere kommt im eigenen Vorgehen selektiv vor allem bei älteren Patienten und erhöhtem OP-Risiko zum Einsatz.
Konservative Behandlung der akuten Appendizitis?
In den letzten Jahren gab es randomisiert kontrollierte Studien, welche die alleinige antibiotische Therapie der unkomplizierten (nicht-perforierten) Appendizitis im Vergleich zur Operation untersuchten. Diese Idee ist keineswegs neu, bereits 1959 wurde eine umfangreiche Fallserie zu diesem Thema publiziert [4]. Etabliert ist das konservative Vorgehen als Behandlung der Wahl seit langem beim perityphlitischen Abszess, wo mit interventioneller Drainage und antibiotischer Therapie meist eine erfolgreiche Behandlung ohne Operation möglich ist [17]. Unstrittig ist die notfallmäßige OP-Indikation hingegen bei der freien Perforation mit Peritonitis.
Als Argumente gegen die Operation werden u. a. allgemeine OP- und Narkoserisiken, Schmerzen, Narben und spätere Verwachsungen genannt. Die aktuelle Literatur umfasst insgesamt fünf randomisiert kontrollierte Studien (RCTs) zur Frage der konservativen Therapie der unkomplizierten Appendizitis [7, 21, 8, 23, 14] (vgl. Tabelle 2). Mittlerweile gibt es auch eine Cochrane-Analyse zu diesem Thema [24]. In den aktuelleren Arbeiten erfolgt die Diagnosestellung mittels CT. Auf diese Weise sollen Patienten mit Perforation bzw. auch solche mit Appendikolith ausgeschlossen werden, da bei diesen die konservative Therapie in früheren Arbeiten deutlich häufiger versagte. Insgesamt beträgt die Rate an Appendektomien auch in diesem selektionierten Patientengut innerhalb eines Jahres nach dem Erstereignis ca. 25 bis 30 %, d. h. die konservative Therapie ist den Studien zufolge primär bei etwa 70 % der Patienten erfolgreich.
Die Übertragbarkeit der Ergebnisse in den klinischen Alltag bleibt allerdings zweifelhaft. Eine Selektion der Patienten mittels CT wird aus oben genannten Gründen in Deutschland weitestgehend abgelehnt. Die außerordentlich langsame Rekrutierung erweckt auch Zweifel, ob nicht eine zusätzliche Selektion über die definierten Ein- und Ausschlusskriterien hinaus erfolgt ist – ein in der Literatur umfangreich beschriebenes Problem vieler RCTs [13]. Die Rezidivrate im ersten Jahr nach initial erfolgreicher Behandlung war erheblich, vor allem in einer französischen Studie waren darunter auch etliche Patienten mit komplizierter Appendizitis. Die Rezidivrate im längerfristigen Verlauf ist bisher unbekannt.
Aus den genannten Gründen kommt die Cochrane-Analyse zu der Schlussfolgerung, dass die Appendektomie vorerst der Standard in der Therapie der akuten Appendizitis ist und die antibiotische Therapie bestimmten klinischen Situationen vorbehalten bleibt.
Operatives Vorgehen
Die laparoskopische Appendektomie hat sich rasant verbreitet und ist in den meisten Kliniken mittlerweile Standard. Vorteile sind mehr als 50 % weniger Wundinfekte, weniger Schmerzen, kürzerer Krankenhausaufenthalt und eine schnellere Rückkehr zu normaler Aktivität, Sport und Arbeit sowie ein besseres kosmetisches Ergebnis. Die Unterschiede zur offenen Appendektomie sind allerdings gering, diese ist darüber hinaus kostengünstiger und möglicherweise mit weniger intraabdominellen Abszessen verbunden [15]. Weitere Vorteile der laparoskopischen Appendektomie sind weniger Probleme durch Verwachsungen im Langzeitverlauf [9] und die Möglichkeit zur Inspektion der gesamten Abdominalhöhle, was die simultane Diagnose und Behandlung anderer Erkrankungen ermöglicht (u. a. gynäkologische Erkrankungen, Meckel-Divertikel, Appendicitis epiploicae).
Nachbehandlung
Eine postoperative antibiotische Therapie ist nur bei komplizierter Appendizitis indiziert, und auch dort in der Regel nicht länger als drei bis fünf Tage [22]. Sie muss damit nur selten im ambulanten Bereich weitergeführt werden. Zu beachtende Komplikationen nach Appendektomie sind v. a. Wundinfekte und das Auftreten intraabdomineller Abszesse. Somit ist beim Auftreten von Bauchschmerzen oder Fieber eine Bildgebung primär in Form der Sonographie zu veranlassen, in der Regel ist eine erneute Krankenhauseinweisung erforderlich. Meist können Abszesse durch das Einbringen einer interventionellen Drainage behandelt werden, eine operative Revision ist nur selten erforderlich.
Zusammenfassend kann man feststellen, dass die Diagnosestellung der akuten Appendizitis weiterhin eine Herausforderung bleibt. Die Computertomographie kommt aus den genannten Gründen in Deutschland nur sehr selektiv zur Anwendung. Somit stellen nach aktueller Literaturlage die laparoskopische Exploration und Appendektomie weiterhin den Goldstandard in der Behandlung der akuten Appendizitis dar.
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2017; 39 (7) Seite 54-58