Angst, phobische Reaktionen, Panikattacken und Hyperventilationsanfälle werden nicht nur von den Betroffenen dramatisch erlebt, sondern aktivieren das Umfeld in höchstem Maß, weil das Verhalten des Betroffenen lebensbedrohliche Ursachen vermuten lässt. Dieser Artikel soll zeigen, wie man mit einfachen Atmungsübungen und körperorientierten Maßnahmen intervenieren kann, um die Betroffenen zu stabilisieren und zu beruhigen.
Angst ist als Hinweis auf ein bedrohliches Ereignis eine an sich sinnvolle und lebenswichtige Gefühlsreaktion. Sie führt dazu, dass wir unsere Aufmerksamkeit erhöhen und uns entscheiden können, ob das Ereignis zu bewältigen ist oder unsere Kräfte übersteigt und wir sofort flüchten beziehungsweise uns schützen müssen. Für Menschen mit einer Angsterkrankung steht jedoch das Gefühl unangenehmer Beunruhigung und angespannter Erwartung auf das bedrohliche Ereignis im Vordergrund. Es dominieren die Gedanken, bedroht zu sein. Parallel dazu werden physiologische Veränderungen wahrgenommen. Darum fliehen sie aus der vermeintlich bedrohlichen Situation, oder die Situation wird zumindest vermieden.
Aus phänomenologischer Sicht lassen sich zwei Seiten der Angsterkrankung unterscheiden: die Bedrohungsseite und die Abwehrseite.
Die Bedrohungsseite bezieht sich auf
- Gefühle: Angst, Unsicherheit, existenzielle Angst, Panik, Hilflosigkeit, Ausgeliefertsein, Angst vor der Angst, Peinlichkeit, als zusätzliche Reaktion auch depressive Verstimmung.
- Wahrnehmung: Daueraufmerksamkeit, hohe Fokussierung auf Gefahrenreize und -signale, Röhrenblick und Fehlwahrnehmungen.
- Denken: katastrophisierendes Denken, Einschätzung der Angstsymptome und der körperlichen Symptome als gefährlich und unerträglich, Einteilung der Welt in „Gefahrensignale versus Sicherheitssignale“, eine Überblick schaffende Distanzierung zur vernünftigen Problemlösung ist unmöglich, Selbstabwertung und Selbstvorwürfe.
Die Abwehrseite unterteilt sich in
- passive Vermeidung: potenziell bedrohliche Situationen werden nicht mehr aufgesucht, zunehmende Passivität, Lähmung und Blockierung des Denkens und Verhaltens beim Auftreten von Angst.
- aktive Vermeidung: sofortige Flucht, Hilfe suchen und anfordern, ständiges Abchecken der Umgebung und des Körpers nach möglichen Gefahren, Anhäufung von sicherheitgebenden Faktoren.
Angstreaktion als Teufelskreis
Ist die aktive oder passive Vermeidung von angstauslösenden Situationen (z. B. Agoraphobie) oder Objekten (z. B. spezifische Phobie) nicht möglich, kommt es rasch zu einer hohen inneren Anspannung (physiologische Veränderungen), verbunden mit dem Wunsch nach sofortiger Flucht vor der Gefahr. Die innere Anspannung wird in der kognitiven Selbstwahrnehmung als bedrohliche Körperempfindung bewertet. Die Angstreaktion steigt noch mehr. Es entsteht ein Teufelskreis, der sich auch mehr oder weniger dramatisch im Verhalten niederschlägt. Folgende Symptome werden erlebt oder sind auch von außen sichtbar:
- Herzklopfen, Herzrasen
- Brustschmerzen, Druck- und Engegefühl
- Atemnot
- Benommenheit, Schwindel
- Schwitzen
- Bauchschmerzen
- zitternde Muskeln
- schlotternde Knie
- kalte Hände und Füße
- leerer Kopf
- Angst zu sterben, die Kontrolle zu verlieren
- hilfesuchendes Verhalten, Fluchtverhalten
Hyperventilation
Infolge der Atemnot, der Brustschmerzen und der Druck- und Engeempfindung während der Angstreaktion kann sich die Atemfrequenz erhöhen. Der dringende Wunsch nach mehr Luft beziehungsweise Sauerstoff lässt die betroffene Person schneller einatmen. Das Ausatmen wird gleichzeitig reduziert. Ein weiterer Teufelskreis beginnt: Eine akute Hyperventilation baut sich auf, deren Symptome die subjektiv erlebte Bedrohung noch erhöhen:
- schnelle Atemfrequenz (Tachypnoe)
- gleichzeitig Atemnot
- Zwang, tief einatmen zu müssen
- Engegefühl über der Brust
- Gähnen, Seufzer, Reizhusten
- Gefühllosigkeit und Missempfindungen in den Extremitäten (z. B. Ameisenlaufen)
- Verkrampfung der Hände (Pfötchenstellung) und der Lippen (Karpfenmaul), Zittern, Muskelschmerzen, unter Umständen Lähmungen der Extremitäten
- Schwindel, Kopfschmerzen, Sehstörungen, Benommenheit
- teilweise Synkopen
Interventionen in der Akutsituation
Die folgenden Empfehlungen stellen einen sinnvollen Interventionsablauf dar, der zu jedem Zeitpunkt abgeschlossen werden kann, wenn sich die angstgepackte Person zu beruhigen beginnt. Insbesondere bei den Atmungs- und Körperinterventionen ist der betroffenen Person genügend Zeit zu lassen, zu spüren, zu entdecken und zu erleben, das heißt wieder eine ruhige Beziehung zu ihrem Körper zu bekommen:
1. Zeit haben!
Die Ruhe und Gelassenheit des Helfers ohne Zeitdruck schafft eine günstige Voraussetzung, dass der von den Symptomen der Angstreaktion erschütterte Betroffene offen wird für die vorgeschlagenen Hilfestellungen und wieder zur Ruhe findet. Hektik hingegen ist ein Signal, dass etwas droht und Angst angebracht ist.
2. Beruhigendes Zusprechen
Ein ruhiger und fürsorglicher Ton mit wenig, aber klarer Information, ruhig und langsam gesprochen, kann den Betroffenen eher erreichen. Manchmal ist es weniger der Inhalt, der beruhigt, als die Stimmlage und die „Sprachmusik“. Lautes Sprechen in einem Befehlston wirkt hektisch und signalisiert möglicherweise Bedrohung.
3. An einen „ungefährlichen Ort“ führen
Aus der „Gefahrensituation“ hinausführen in eine geschützte Umgebung oder einen Raum mit wenig medizinischer Ausrüstung, wo der Helfer einigermaßen ungestört die Stabilisierung unterstützen kann.
4. Sitzen oder liegen
Auf einen bequemen, gut stützenden Sessel hinsetzen lassen. Möglichkeit zum Liegen in Rücken- oder Seitenlage anbieten (Couch, Behandlungsliege, Bett, Gymnastikmatte etc.).
Die folgenden Empfehlungen haben eine ruhige regelmäßige Bauch- oder Zwerchfellatmung zum Ziel. Die bei Angst häufig stark beteiligte Brust- und Schulteratmung soll reduziert werden.
5. Zum ruhigen Atmen anhalten
Geduldig zum ruhigen Atmen ermuntern. Gewicht auf das Ausatmen legen; eher kurzes Einatmen und langsames „tiefes“ Ausatmen. Das Idealziel „Ein : Aus = 1 : 2“ muss nicht erreicht werden (keinen Druck ausüben!).
6. Der Betroffene legt eine Hand auf den Bauch
Den Betroffenen dazu anregen, mit einer oder beiden Händen die Bewegungen des Bauches bei der Atmung zu verfolgen (Abb. 1). Dies erhöht die Wahrscheinlichkeit, dass der Betroffene unwillkürlich eher auf eine Zwerchfellatmung umstellt (bei Hyperventilation meist verstärkte Brustatmung). Die unterstützende Formel „beim Einatmen hebt, dehnt sich der Bauch - beim Ausatmen senkt sich der Bauch“ kann, muss aber nicht angeleitet werden. Es soll kein Druck ausgeübt werden, auf eine bestimmte Art zu atmen, sondern Raum gegeben werden, dass sich eine ruhige Atmung wie von selbst entwickeln kann.
7. Mitatmen
Für den Betroffenen kann es hilfreich sein, wenn der Helfer geräuschvoll gleichzeitig ausatmet und so ein langes Ausatmen und einen gewissen Rhythmus vorschlägt.
8. Mit Bewegungen Atem begleiten
Wie ein Dirigent kann der Helfer den Atemfluss begleiten: Arm heben beim Einatmen - Arm senken beim Ausatmen. Sitzt oder steht die betroffene Person, kann sie diese Bewegungen selbst aufnehmen (z. B. mit beiden Armen, wie ein fliegender Vogel). Dabei ist weiterhin Gewicht auf ein langes Ausatmen zu legen.
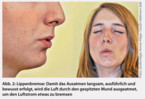
9. Lippenbremse und/oder Ton beim Ausatmen
Damit das Ausatmen langsam, ausführlich und bewusst erfolgt, kann dazu angeleitet werden, die Luft durch den gespitzten Mund (wie zum Pfeifen) auszuatmen (Abb. 2). So wird der Luftstrom etwas gebremst. Dies kann auch mit einem Ton oder Laut unterstützt werden (Pfeifen, Stöhnen, Seufzen). Das Einatmen erfolgt wenn möglich durch die Nase.
10. Atmen mit Pausen
Als hilfreich hat sich auch erwiesen, nach dem Ausatmen eine bis zwei Sekunden Pause zu machen, bevor wieder eingeatmet wird. Selten sind auch längere Pausen möglich. Dies hat eine weitere Verlangsamung der Atmung und eine bessere Verwertung des aufgenommenen Sauerstoffs zur Folge.
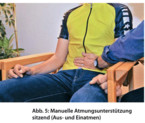
11. Manuelle Unterstützung durch den Helfer
Der Helfer legt der betroffenen Person die Hand auf deren Hand oder direkt auf den Bauch und gibt beim Ausatmen sanften (!) Druck (Abb. 3 - 5). Beim Einatmen wird der Druck gelöst und die Hand folgt der Atembewegung des Bauches. Diese Unterstützung soll einige Atemzüge aufrechterhalten bleiben. Danach beobachtet man den Atemfluss einen Moment. Wenn er sich noch nicht normalisiert, kann diese Hilfe ein weiteres Mal eingesetzt werden. Ergänzend kann mit der anderen Hand beim Einatmen ein leichter (!) Druck auf den Thorax gegeben werden. Es entsteht eine atembegleitende Schaukelbewegung beziehungsweise Unterstützung (Abb. 6). Dadurch wird die Zwerchfell- oder Bauchatmung weiter gefördert.
Es ist wichtig, dass bei solchen Körperinterventionen die betroffene Person um Erlaubnis gefragt und das Vorgehen erklärt wird. Invasive, vielleicht unverständliche Unterstützungen werden als bedrohlich erlebt und sind zu vermeiden. Während der Unterstützung ist es sinnvoll, mit der betroffenen Person im Dialog zu bleiben. Vielleicht wünscht sie mehr oder weniger Druck.
12. Lob und Wertschätzung!
Jeder kleinsten Entwicklung in Richtung einer allgemeinen Beruhigung und einer Normalisierung der Atmung soll mit Lob und Wertschätzung begegnet werden.
13. Die Atmung beruhigt sich mit dem bisherigen Vorgehen nicht
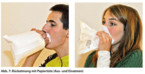
Falls das Hyperventilieren trotz der oben genannten Maßnahmen nicht zurückgeht, soll der hyperventilierenden Person eine Papier(!)-Tüte zum Ein- und Ausatmen gereicht werden (Kartonbecher, Tasse oder gewölbte Hände vor Nase und Mund erfüllen den Zweck zur Not auch). Es sollen zirka zehn Atemzüge in die Tüte aus- (aufblasen) und eingeatmet werden (Abb. 7).
Danach soll die Person zirka 15 Sekunden ohne Tüte atmen, dann wieder mit der Tüte, bis sich die Atmung normalisiert.
14. Medikamentöse Intervention oder Unterstützung nur als letzte Wahl
Beruhigende Medikamente tragen die Gefahr der physischen und psychischen Abhängigkeit in sich. Außerdem lernt die angsterkrankte Person so keine eigene und selbstständige Bewältigungsmöglichkeit der Angstreaktion und Panikattacke beziehungsweise Hyperventilationsreaktion. Die obigen Methoden gehen ja bereits in Richtung „Hilfe zur Selbsthilfe“, welche in einer Psychotherapie weiterentwickelt werden kann.
15. Psychotherapie
In der Akutsituation geht es nicht um Therapie, sondern um Stabilisierung. Nach der Stabilisierung ist aber eine psychotherapeutische Behandlung nötig, da die Stabilisierung als einzige Maßnahme die Angstreaktion und Panikattacke möglicherweise verstärken würde. Aus verhaltenstherapeutischer Sicht ist Zuwendung und Entlastung von außen eine positive Konsequenz auf das Angstverhalten und hält dieses aufrecht (operante Konditionierung oder Verstärkerlernen). Der Betroffene lernt:
- Ich bin der Angst und der Angstreaktion ausgeliefert.
- Nur Flucht und Vermeidung bringt Entlastung.
- Am schnellsten kann ich mich beruhigen, wenn andere mir helfen und mich unterstützen.
Deshalb sollte der betroffenen Person zu einer Psychotherapie geraten werden. Empfehlenswert ist der kognitiv-verhaltenstherapeutische Ansatz, welcher heute bei Angststörungen die Methode der Wahl ist (z. B. TherapeutInnen-Liste der Schweizerischen Gesellschaft für kognitive und Verhaltenstherapie unter www.sgvt.ch).
Genehmigter und bearbeiteter Nachdruck aus Ars medici 3/2012

Erschienen in: Der Allgemeinarzt, 2012; 34 (8) Seite 44-49