Männer mit Erektionsstörungen sollten genau abgeklärt werden. Welche diagnostischen Schritte routinemäßig erforderlich sind, erläuterte Professor Ian Eardley, Chef der Urologischen Klinik an der Universität Leeds und einer der Autoren der EAU-Guidelines über sexuelle Funktionsstörungen bei Männern.
Man könnte meinen, dass sich die Diagnose einer erektilen Dysfunktion zwangsläufig aus der vorgetragenen Klage des Mannes über Erektionsprobleme ergebe. Doch so einfach ist es nicht immer. Männer erläutern ihre Probleme nicht immer direkt und präzise, und was zunächst nach Erektionsschwierigkeiten klingt, beschreibt in Wahrheit mangelnde Libido oder auch einen vorzeitigen Samenerguss. Die Diagnose einer erektilen Dysfunktion muss also in jedem Fall erst einmal anamnestisch gesichert werden.
Organisch oder psychisch?
Als Nächstes geht es laut Eardley darum, Anhaltspunkte dafür zu finden, ob die Potenzstörung in erster Linie organisch oder aber psychisch bedingt ist. Für eine organische Ursache spricht es, wenn sich die Störung langsam entwickelt hat und zudem die nächtliche/morgendliche Erektion ausbleibt oder schwächer geworden ist. Männer mit organisch bedingter Erektionsschwäche erreichen auch bei der Masturbation keine vollständige Steifigkeit des Penis. Psychische Ursachen liegen meist vor, wenn die Erektionsprobleme plötzlich auftreten oder von der jeweiligen Situation abhängig sind. Wenn ein Mann bei der Masturbation eine zufriedenstellende Erektion hat, spricht dies eher gegen ein organisches Leiden. Typischerweise sind spontane Erektionen am Morgen bei psychischer Ursache ebenfalls erhalten.
Anders liegt der Fall bei Vorliegen einer Depression, die die Erektionsfähigkeit insgesamt in Mitleidenschaft ziehen kann.
Fragebogen empfehlenswert
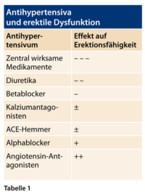
In einem nächsten Schritt geht es darum, die Schwere der erektilen Dysfunktion zu bestimmen. Dazu hat sich laut Eardley auch in der täglichen Praxis der IIEF-Fragebogen (International Index of erectile Dysfunction) als nützlich erwiesen (Abbildung S. 33). Anschließend gilt es abzuklären, ob hinter der Erektionsstörung womöglich eine behandelbare Erkrankung steht (Übersicht 1). Auch die Medikamentenanamnese ist wichtig. So können beispielsweise Antihypertensiva die Erektionsfähigkeit beeinflussen (Tabelle 1). Eardley verwies darauf, dass unter den Antihypertensiva Angiotensin-(AT-)Antagonisten einen günstigen Effekt haben. So zeigten laut einer Studie Patienten, die neu mit Valsartan behandelt oder auf dieses Antihypertensivum umgestellt wurden, eine signifikante Verbesserung ihres Sexuallebens, einschließlich einer erhöhten Erektionsfähigkeit.
Im Rahmen der körperlichen Untersuchung gilt es laut Eardley, das Genitale genau zu inspizieren und auf Zeichen einer sekundären Gynäkomastie, auf die Körperbehaarung und die Fettverteilung zu achten.
Welche Laboruntersuchungen sind nötig?
Männer mit einer erektilen Dysfunktion haben doppelt so häufig ein metabolisches Syndrom wie gleichaltrige Männer ohne Potenzprobleme. Entsprechend sollten folgende Laboruntersuchungen routinemäßig erfolgen:
- Nüchternblutzucker
- Lipidstatus
- Serumtestosteron.
Laut Eardley kommt es nicht selten vor, dass ein Diabetes oder eine Dyslipidämie erstmals im Rahmen einer solchen Abklärung entdeckt wird.
Erektile Dysfunktion als Risikomarker
Der Zusammenhang zwischen erektiler Dysfunktion und koronarer Herzkrankheit wird heute von Urologen und Kardiologen anerkannt. Eardley ging so weit, zu sagen: Bis zum Beweis des Gegenteils ist ein Patient mit erektiler Dysfunktion auch ein kardiologischer Patient. Warum? Es gilt heute als gesichert, dass die erektile Dysfunktion oftmals kardialen Ereignissen als Frühwarnzeichen vorausgeht. Das hat einen einfachen Grund: Die Gefäße im Penis haben einen geringeren Durchmesser als die Koronargefäße und werden früher von Plaques eingeengt. Arteriosklerotische Prozesse machen sich deshalb zuerst als erektile Dysfunktion bemerkbar. Heute weiß man, dass Patienten mit Erektionsstörungen oft drei bis fünf Jahre später kardiale Probleme bekommen - insbesondere jüngere Männer sind gefährdet. Das kardiovaskuläre Risiko eines 40- bis 50-jährigen Mannes mit Erektionsstörungen ist 50-fach höher als bei einem gleichaltrigen Mann ohne Potenzprobleme (Tabelle 2).
Testosteron - eine eindeutige Untergrenze gibt es nicht
Die Testosteronspiegel unterliegen einem zirkadianen Rhythmus: Sie steigen am Morgen an und fallen am Nachmittag um bis zu 40 % ab. Testosteron sollte deshalb am Morgen, zusammen mit Blutglukose und Lipidparametern, bestimmt werden. Was aber sagen Testosteronspiegel aus, welche Konsequenzen ergeben sich aus den ermittelten Plasmakonzentrationen? Bis heute gibt es laut Eardley keine allgemein akzeptierte untere Normgrenze. Hingegen besteht Einigkeit darüber, dass (Gesamt-)Testosteronspiegel über 12 nmol/l grundsätzlich keine Substitution rechtfertigen. Patienten mit Testosteronkonzentrationen unter 8 nmol/l hingegen profitieren mehrheitlich von einer Hormonsubstitution. Im Grenzbereich zwischen 8 und 12 nmol/l kann laut Eardley die Ermittlung des freien Testosterons hilfreich sein. Ein Wert von unter 225 pmol/l rechtfertigt nach Auffassung des Urologen eine Substitution.
Bei Patienten mit einem niedrigen Testosteronspiegel kann zudem die Bestimmung von LH (luteinisierendes Hormon) und Prolaktin differenzialdiagnostisch weiterhelfen. Ist LH erhöht, dann liegt das Problem im Hoden, wenn es erniedrigt oder normal ist, dann liegt das Problem in der Hypophyse. Serum-Prolaktin kann bestimmt werden, wenn der Testosteronspiegel unter 5,2 nmol/l liegt oder ein Verdacht auf einen sekundären Hypogonadismus besteht, zum Beispiel bei einem Hypophysentumor.
Uwe Beise
Genehmigter und bearbeiteter Nachdruck aus Ars medici Sonderreport Mai 2011
Erschienen in: Der Allgemeinarzt, 2011; 33 (14) Seite 32-34