Physiologische, psychologische, aber auch pathophysiologische Veränderungen innerhalb der Schwangerschaft können über regelmäßige körperliche Aktivität positiv beeinflusst werden. Aktive Frauen zeigen die geringsten Prävalenzraten für einen Gestationsdiabetes (GDM) und eine Präeklampsie und es besteht eine geringere Inzidenz für Adipositas und Typ-2-Diabetes bei Mutter und Kind. Der protektive Effekt von körperlicher Aktivität kann durch verbesserte kardiorespiratorische und metabolische Prozesse erklärt werden.
In der Schwangerschaft kommt es im mütterlichen Organismus zu Anpassungsreaktionen, die die körperliche Leistungsfähigkeit beeinflussen. Neben der Gewichtszunahme sind dies kardiovaskuläre und respiratorische Veränderungen. Bereits in der Frühschwangerschaft führt eine hormonell bedingte Tonusabnahme der glatten Muskulatur zur Dilatation der Arteriolen und venösen Gefäße [1]. Dadurch kommt es zu einer relativen Abnahme des zirkulierenden Blutvolumens, welche das Renin-Angiotensin-Aldosteron-System aktiviert. Natrium- und Wasser-Rückresorption steigen an, und als Folge davon nimmt das Plasmavolumen zu [2, 3]. Die Ausbildung von Varizen im Bereich der Beine, Vulva, Vagina und rektalem Venenplexus sowie Ödemen in den Beinen wird begünstigt. Die Koagulabilität des Plasmas ist erheblich gesteigert. Dadurch erhöht sich das Risiko für Thrombosen, Thrombophlebitiden und für Lungenembolien [4]. Hormonelle Veränderungen während der Schwangerschaft führen zunehmend zu einer erhöhten Insulinresistenz und bewirken damit eine vermehrte Insulinausschüttung. Diese diabetogene Stoffwechsellage sowie die Zunahme des Körpergewichtes können zu der Entwicklung eines Gestationsdiabetes (GDM) führen. Die Inzidenz des GDM liegt in Deutschland bei 5–10 % [5–7]. Das Körpergewicht steigt um 15–25 % an und erhöht die Kräfte, die auf die Gelenke wirken. Am Bewegungsapparat kommt es unter dem Einfluss von Relaxin und Östrogenen zu einer leichteren Dehnbarkeit von Sehnen und Bändern [3, 8]. Damit ist in den Endstellungen der Gelenke die Verletzungsgefahr durch ungünstigere Hebelverhältnisse und durch zusätzliches Gewicht erhöht [9, 10].
In der Schwangerschaft kommt es zu hormonellen und körperlichen Veränderungen, die auch die Psyche beeinflussen. Die anfängliche Übelkeit, deutliche Müdigkeit und Antriebsminderung verschwinden oder verbessern sich deutlich nach den ersten 12 Wochen. Veränderungen der Stimmungslage bis hin zur Depression und Schlafstörungen werden nur selten beschrieben.
Pathophysiologische Veränderungen
Das Risiko von mütterlichen und fetalen Komplikationen steigt mit dem Grad des Übergewichts. Ebenso erhöht sich das Risiko des Gestationsdiabetes (GDM) progressiv für Frauen, die übergewichtig und adipös sind [11, 12]. Bei Frauen mit GDM ist die Erhöhung der Insulinresistenz überschießend. Diese unkontrollierten Hyperglykämien führen zu schwierigen Wehen und Geburtsverlauf und anderen Komplikationen [13]. Darüber hinaus sind ein hoher BMI und eine Adipositas vor der Schwangerschaft Prädiktoren für einen Typ-2-Diabetes nach der Geburt [14]. Generell ist die Überernährung der Mutter und mangelnde körperliche Aktivität ebenfalls eine entscheidende Weichenstellung für das Neugeborene [15, 16]. Studien haben gezeigt, dass diese betroffenen Kinder dauerhaft gefährdet sind, an Adipositas und Diabetes zu erkranken. Die Inzidenz der Präeklampsie verdoppelt sich mit jeden 5–7 kg/m2 Zunahme des vor der Schwangerschaft bestehenden BMI [17]. Dies betrifft 2–7 % aller gesunden, nullipari-Schwangeren [18]. Die Komplikationen reichen von Frühgeburt, Nierenversagen, Lungenödem, zerebralen Blutungen bis hin zur Notwendigkeit einer sofortigen Sectio.
Prävention und Therapie
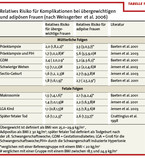
Körperliche Aktivität während der Schwangerschaft kann Frauen helfen, eine exzessive Gewichtszunahme zu verhindern und damit leichter das Ausgangsgewicht vor der Geburt wieder zu erreichen [19] (Tabelle 1). Durch ein Interventionsprogramm mit einer Gewichtsreduktion durch körperliche Aktivität über 6 Monate konnte die Fehlgeburtenrate dramatisch reduziert werden. Weiterhin wird sowohl die physiologisch entstehende Insulinresistenz als auch der Gestationsdiabetes über körperliche Aktivität moduliert, da sowohl Ausdauer- als auch Krafttraining die Glukoseaufnahme in die Zellen verbessern [21]. Epidemiologische Studien weisen darauf hin, dass regelmäßige körperliche Freizeitaktivität in der frühen Schwangerschaft mit einem reduzierten Risiko der Präeklampsie assoziiert ist [22, 23]. Regelmäßige körperliche Aktivität in der frühen Schwangerschaft stimuliert das Plazentawachstum und könnte vor den pathophysiologischen plazentaren Veränderungen, die zur Präeklampsie führen, schützen. Frauen, die in der Frühschwangerschaft mit einem körperlichen Training beginnen, zeigen ein erhöhtes Planzentavolumen, eine größere Wachstumsrate [24] und ein erhöhtes villöses Zottengewebe.
Sportliche Betätigung
Durch Sport wird die körperliche Leistungsfähigkeit während und nach der Schwangerschaft erhöht. Dies erleichtert die Entbindung und das Wochenbett. Darüber hinaus wird einer übermäßigen Gewichtszunahme in der Schwangerschaft entgegengewirkt und nach der Schwangerschaft wird das frühere Gewicht häufiger wieder erreicht [25] (Tabelle 2). Das Problem einer Inkontinenz tritt bei Frauen, die in der Schwangerschaft sportlich aktiv waren, später seltener auf [24, 27]. Unterstützend kommt hinzu, dass generell kein kausaler Zusammenhang zwischen sportlicher Betätigung während der Schwangerschaft und erhöhten Fehlbildungsraten aufgezeigt werden konnte [28–30]. Tatsächlich zeigte sich, dass ein moderates Training in Abhängigkeit von Gestationsalter, mütterlicher Fitness und betriebener Sportart bei unauffälligem Schwangerschaftsverlauf und ohne Risikofaktoren keinen Einfluss auf die fetale Mortalität und Morbidität hat [3, 29, 31, 32].
Die Risiken einer sportlichen Betätigung in der Schwangerschaft für das Kind liegen in erster Linie in der Verletzungsgefahr [27]. Durch die physiologische Auflockerung von Sehnen, Bändern und Gelenken und die schwangerschaftsbedingt höheren Kräfte, die auf die Gelenke wirken, steigt das Risiko für Distorsionen oder andere Verletzungen [3, 27]. Ein ständiges Training in der Schwangerschaft erhöht die Bewegungssicherheit und schult die Koordination der sich ständig ändernden Hebelverhältnisse aufgrund der Brust- und Bauchentwicklung nach vorne. Darüber hinaus lassen sich Haltungsschäden und Rückenpro-
bleme vermindern.
Auch die psychischen Veränderungen in der Schwangerschaft werden von sportlich aktiven Frauen besser kompensiert. Plötzliche Stimmungsschwankungen treten seltener auf, das Körpergefühl ist verbessert und das allgemeine Wohlbefinden erhöht. Postpartale Depressionen sind seltener und die Mutter-Kind-Beziehung ist entspannter [3, 8, 27, 29].
Trainingsempfehlungen
Die körperlichen Belastungen müssen den bereits genannten physiologischen Veränderungen in einer Schwangerschaft Rechnung tragen. Die bisherigen, sportlichen Aktivitäten können bei Eintritt einer Schwangerschaft beibehalten werden, sollten aber im 2. und 3. Trimenon langsam reduziert werden. Eine leistungsorientierte Sportausübung oder Wettkämpfe sind nicht zu empfehlen. Voraussetzung für ein regelmäßiges Training ist eine unkomplizierte Schwangerschaft. Bei Komplikationen muss die sportliche Betätigung abgebrochen und der Frauenarzt konsultiert werden. Frauen, die bis zur Schwangerschaft sportlich aktiv waren, kann geraten werden, ihr Training entsprechend den oben genannten Einschränkungen fortzuführen. Bei sportlich bisher nicht aktiven Frauen sollte die Trainingsdauer und -häufigkeit langsam auf 3 – 4 x 30 min/Woche gesteigert werden:- Aerobes Ausdauertraining (2–3 x 30 min/Woche) [28].
- Kräftigungsübungen (2–3 x 30 min/Woche) sollten für alle großen Muskelgruppen (6–8 Übungen) durchgeführt werden. Dabei sind die Widerstände gering und die Wiederholungszahlen hoch zu halten (2–3 x 20 Wdh.; 45–60 % MVC) [28].
- Nach Artal [3] kann das Training bei trainierten Schwangeren auch bis zu 60 min dauern.
- Die Trainingsintensität sollte im aeroben Bereich liegen. Als eine einfache Methode, um eine Überanstrengung zu vermeiden, gilt der sog. "Talk-Test", bei dem eine normale Unterhaltung während der Belastung möglich ist. Alternativ kann man sich auch nach der Borg-Skala richten, bei der das Belastungsempfinden zwischen 12 und 14 liegen sollte [33].
- Ausreichende Flüssigkeitszufuhr, vorwiegend bei Ausdauerbelastungen, um die Versorgung von Mutter und Feten sicherzustellen und das Thromboserisiko zu senken.
- Extreme Beschleunigungen oder extremes Abbremsen des Körpers sind zu vermeiden, ebenso Übungen mit einer deutlichen Erhöhung des intraabdominalen Drucks.
- Ab der 28. – 30. Woche sollte zur Vermeidung eines V. cava-Kompressionssyndroms kein Sport in Rückenlage erfolgen.
- Wandern, Walking, Jogging, Nordic Walking, Skilanglauf, Gymnastik
- sportliche Aktivitäten auf max. 1 400 bis 2 000 m Höhe [3]
- Radfahren in der Ebene – hier trägt das Rad das Gewicht und entlastet die Wirbelsäule
- Schwimmen eignet sich besonders bei Schwangeren, die zu Ödemen neigen. Durch den hydrostatischen Druck im Wasser erfolgt eine Umverteilung von Flüssigkeit aus dem extravasalen Raum und den oberflächlichen Venen in die großen, venösen Gefäße und damit eine Erhöhung des intravasalen Volumens. Dadurch werden die Nieren besser durchblutet und die Diurese erhöht. Ödeme werden ausgeschwemmt. Entgegen weitläufiger Meinungen ist das Risiko für Vaginal- oder Amnioninfektionen durch Schwimmen nicht erhöht. Die Wassertemperatur sollte nicht unter 20 °C und nicht über 33 °C liegen, um zusätzliche Kreislaufreaktionen zu vermeiden.
Moderates, dynamisches Krafttraining an Geräten, weniger mit freien Gewichten, unter Beanspruchung verschiedener Muskelgruppen kräftigt allgemein und verbessert die Beweglichkeit. Durch entsprechende Übungen zur Kräftigung der Rückenmuskulatur können Rückenschmerzen vermieden werden. Auf eine richtige Atemtechnik zur Vermeidung eines Valsalva-Manövers ist zu achten.
Nicht zu empfehlende Sportarten- Sportarten mit erhöhtem Sturz- und Verletzungsrisiko (Reiten, Klettern, alpines Skifahren, Mountainbiking, Eiskunstlauf, Geräteturnen, Wasserski, Surfen, Fallschirmspringen, Gleitschirmfliegen, Bungee-Jumping usw.)
- Mannschafts-, Kontakt- und Kampfsportarten (Ballsportarten, Fechten, Judo, Karate, Boxen usw.)
- Flaschentauchen (Gefahr von Spontanaborten, teratogene Effekte im 1. Trimenon, erhöhtes Frühgeburtenrisiko, Wachstumsretardierung und Dekompressionskrankheit mit dem Risiko der verschlechterten, plazentaren Durchblutung)
- körperliche Anstrengungen über 2 000 m Höhe, Marathonlauf, Triathlon
- Bodybuilding, Gewichtheben, Kraftsport
Bei diesen Sportarten ist das Verletzungsrisiko für Mutter und Kind und die Belastungsintensität sehr hoch oder die Sauerstoffversorgung für das Kind ungewiss.
Interessenkonflikte: Die Autorin hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2015; 37 (14) Seite 16-20