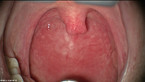
Die Mandeloperation ist eine der häufigsten Operationen und eine der am vehementesten diskutierten Eingriffe in den Körper. Auf der einen Seite kann durch die Tonsillektomie eine Einengung der Atemwege oder ein quälender Infektherd beseitigt werden. Auf der anderen Seite birgt dieser Eingriff ein nicht unerhebliches Blutungsrisiko. Hier wird der aktuelle Stand der Diskussion zusammengefasst.
Tumorverdacht, Peritonsillarabszess und Luftnot bei Mononukleose sind unbestrittene, jedoch eher seltene Operationsindikationen. Im Folgenden sollen dagegen die beiden häufigsten Gründe für eine Entfernung der Tonsillen – die Hyperplasie und die rezidivierende Mandelentzündung – besprochen werden.
Tonsillenhypertrophie
Die Vergrößerung der Gaumen- wie auch der Rachenmandeln kann die physiologische Atmung behindern. Im Schlaf kann dies zum Schnarchen, aber auch zu unphysiologischen Atempausen führen (obstruktives Schlaf-Apnoe-Syndrom). Die Folge sind Sauerstoffentsättigungen, pulmonale Hypertension, hormonelle Dysregulationen u. a. m. Bei Kindern können hieraus Störungen resultieren, die die gesamte weitere Entwicklung behindern. Gesichert sind Minderwuchs, Konzentrationsstörungen, Lernschwächen und pulmonale Hypertension. Für Kinder ist eine Polysomnographie schwierig. So muss die Entscheidung darüber, ob Tonsillen zu einem gestörten Schlaf beitragen, anhand anamnestischer und klinischer Daten getroffen werden, wohl wissend, dass valide Scores oder Ähnliches nicht existieren [2]. Dabei kommt einer ausführlichen Anamnese (unzureichendes Körperlängenwachstum, Schlafatemgeräusche, Apnoephasen von mehr als 10 Sekunden, bevorzugte Schlafposition mit stark rekliniertem Kopf, Hypermobilität im Schlaf, Schlafwandeln, nächtliches Einnässen, erschwerte, morgendliche Erweckbarkeit, Hyperaktivität oder auch Antriebsarmut am Tag) eine überragende Bedeutung zu. In der Behandlung von Kindern hat die Teilentfernung der Gaumenmandeln (Tonsillotomie) eine Renaissance erfahren, wenn die rezidivierende Tonsillitis im Hintergrund und die Symptome der Tonsillenhyperplasie im Vordergrund stehen.
Rezidivierende Tonsillitis
Im Erwachsenenalter stellt die rezidivierende Tonsillitis eine dankbare Indikation für die Tonsillektomie dar. Zwar haben Paradise und Mitarb. [7] 1984 belegen können, dass Kinder dann von einer Tonsillektomie profitieren, wenn sie entweder im Jahr davor 7 Tonsillitiden, in den beiden Jahren davor jeweils 5 oder in den drei Jahren vor dem Eingriff jeweils 3 Tonsillitiden erlebten. Einige Autoren übertragen diese "Paradise-Kriterien" auf Erwachsene, was aber im klinischen Alltag in Deutschland kaum praktikabel erscheint. So müsste man einem Erwachsenen, der innerhalb von 6 Monaten 5 Tonsillitiden erlebt hat, verständlich machen, dass er in den folgenden 6 Monaten noch mindestens 2 dieser Infektionen erleben müsste, bevor er tonsillektomiert werden könnte. Für Erwachsene sollten großzügigere Kriterien angewandt werden [1, 6, 10]. Es wurde gezeigt, dass Erwachsene, die 3 oder mehr Halsinfektionen pro Jahr erlebt haben und dann tonsillektomiert wurden, eine signifikante Verbesserung ihrer Lebensqualität erfahren, seltener zum Arzt gehen, seltener arbeitsunfähig sind und weniger häufig Antibiotika und Schmerzmittel einnehmen.
Techniken der Mandeloperationen
Neben der Tonsillektomie (TE) besteht auch die Möglichkeit einer Teilentfernung der Mandeln, der Tonsillotomie (TT), deren Techniken im Folgenden kurz beschrieben werden sollen.
Dass eine TT im Vergleich zur TE weniger häufig zu Nachblutungen führt, ist unbestritten und eine jahrtausendealte Beobachtung [5]. Dies liegt daran, dass bei der TT die verhältnismäßig kaliberstarken Arterien der Tonsillenkapsel nicht verletzt werden und der Schnitt durch das lymphatische Gewebe der Gaumenmandel geführt wird.
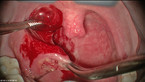
Ganz anders ist die Situation bei der TE (Abb. 1 bis 3). Hierbei ist es notwendig, die von der Tonsille getrennten, etwas kaliberstärkeren arteriellen Gefäße zu verschließen, die schon während der Präparation zwischen Tonsille und Pharynxmuskulatur leicht zwischen die Fasern dieser Muskulatur zurückrutschen. Dort können sie sich vorübergehend verschließen, nach Lösung des physiologischen Krampfes der muskelbewährten Wandung aber sogenannte Frühblutungen verursachen.
Zur Technik des Gefäßverschlusses wurden in den letzten Jahren viele neue Instrumente eingeführt. Es hat sich in großen Studien [8, 9] aber gezeigt, dass „kalte“ Techniken (Schere, Klemme, Raspatorium) den „heißen“ Techniken (CO2-Laser, elektrisches Messer, Ultraschallskalpell u. a. m.) überlegen sind, was die Häufigkeit von Nachblutungen betrifft. Wenn man vorsorglich die Gaumenbögen direkt nach der Entfernung der Gaumentonsillen verschließt, kann man die Zahl der versorgungspflichtigen Tonsillektomienachblutungen fast halbieren [11].
Nachsorge
Es gibt keinen Beleg dafür, dass die anfängliche Reduktion auf flüssige oder weiche Kost einen Vorteil bringt. Patienten nach Tonsillektomie können unmittelbar essen, was ihnen guttut. Viele Patienten meiden zunächst säurehaltige Kost. Der Nutzen von Kaugummikauen wurde mehrfach überprüft, die Ergebnisse sind uneindeutig [3, 4]. Eine adäquate Schmerzbehandlung ist nicht nur ein Gebot der Menschlichkeit. Sie ist wahrscheinlich auch deshalb sinnvoll, weil die durch das häufige Schlucken betriebene Mundhygiene zu einer geringeren Besiedlung der Pharynx und der Wundfläche mit Bakterien führt. Da der Schmerz nach TE in der Regel erheblich ist, sollte die postoperative Analgesie durch Opiate sofort nach der Operation eingeleitet werden. Man sollte die Analgesie ausreichend stark beginnen und dann deeskalieren. Die häufig beobachtete, tagelange Eskalation von nichtsteroidalen Antirheumatika über leichte zu starken Opiaten ist sinnlos, weil auch ohne Schmerztherapie der postoperative Wundschmerz naturgegeben nach etwa drei Tagen deutlich nachlässt.
Interessenkonflikte: keine deklariert
Erschienen in: Der Allgemeinarzt, 2013; 35 (16) Seite 36-38