Schlafstörungen gehören zu den häufigsten Beschwerden in der hausärztlichen Praxis. Im Alter treten sie häufiger auf als bei jungen Menschen oder im mittleren Lebensalter. Schlafstörungen im Alter werden in der Hausarztpraxis zum einen oft nur ungenügend abgeklärt, zum anderen aber zu schnell mit Hypnotika therapiert. Der folgende Beitrag soll typische Fallstricke aufzeigen, was die diagnostische Einordnung sowie die Therapie von Schlafstörungen im Alter angeht.
Zunächst einmal müssen Einschlafstörungen (Latenz > 30 Minuten) von Durchschlafstörungen (länger als 30 Minuten am Stück wach liegen) und morgendlichem Früherwachen (Gesamtschlafzeit < 6 h) unterschieden werden. Eine schlechte Schlafqualität besteht, wenn zu wenig erholsamer Schlaf (Tiefschlaf und Traumschlaf) erreicht wurde bzw. wenn der Schlaf durch viele kleine Mikroweckreaktionen gestört wird.
Schlafstörung = Krankheit?
Erst wenn die Schlafstörung wenigstens dreimal/Woche für die Dauer von mindestens einem Monat besteht und der Patient einen echten Leidensdruck entwickelt, so dass die Alltagsaktivitäten gestört sind und er sich Tag und Nacht nur noch mit seiner Schlafstörung beschäftigt, dann besteht nach ICD-10 eine Insomnie mit Krankheitswert.
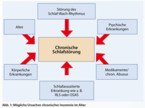
Ältere Frauen klagen häufiger über subjektive Ein- und Durchschlafstörungen, ältere Männer berichten dagegen häufiger über objektivierbare Durchschlafstörungen [4]. Im Rahmen des physiologischen Alterungsprozesses kommt es zu charakteristischen Veränderungen des Schlafes wie Abnahme der Gesamtschlafdauer, des REM-Schlafes und des Tiefschlafanteils (im hohen Alter nur noch 5 % der Gesamtschlafzeit) und zu einer Zunahme von Einschlafdauer und Leichtschlafanteil. Eine größere Anzahl von Wachphasen ist ebenfalls typisch. Insgesamt wird der Schlaf flacher und weniger erholsam und kann durch Weckreize leichter gestört werden. Kompensiert wird das häufig durch zusätzliche Schlafperioden am Tag. So hält etwa jeder Zweite im Alter über 65 Jahre Mittagsschlaf (Dauer erfragen!), viele Senioren verschlafen auch abends einen Teil des Fernsehprogrammes und wundern sich dann über einen zu kurzen Nachtschlaf. Nicht selten gehen ältere Menschen, bedingt durch Einsamkeit und nachlassende Interessen, schon sehr zeitig (vor 21 Uhr) zu Bett und wachen dann nach ca. sechs bis sieben Stunden Schlaf für sie „zu früh“ auf. Sie haben dann keine Schlafstörung, sondern sie haben ihre Schlafphase nach vorn verlagert also letztlich einen gestörten Schlaf-Wach-Rhythmus als Folge einer veränderten Tagesstruktur.
Schlafstörungen bei Krankheiten
Körperliche Krankheiten, die mit schlafstörenden Symptomen wie nächtlicher Luftnot, Husten, Schmerzen, Nykturie, Bewegungsstörungen, Reflux, Hitzewallungen oder Juckreiz einhergehen bzw. zu Herzrhythmusstörungen führen, können ebenfalls Ursache einer Schlafstörung sein. Die mit steigendem Lebensalter auftretende Multimorbidität führt nicht selten zu einer Vielfachmedikation mit teilweise nicht mehr überschaubaren Nebenwirkungen und Interaktionen auch mit dem Schlaf-Wach-Rhythmus. Schlafmedizinisch besonders relevant ist eine Zunahme von neurologischen und psychiatrischen Krankheiten im Alter.
Medikamente als Auslöser
Häufige psychische Komorbiditäten in der zweiten Lebenshälfte sind Depression, Angst, Sucht (Alkohol, Tabletten), aber auch Schmerz und Demenz. Schlafgestörte nehmen häufig über Jahrzehnte Benzodiazepine oder andere Schlafmittel in gleichbleibend niedriger Dosierung ein, ohne dass dies den behandelnden Ärzten immer bekannt ist. Hier besteht dann z. B. eine Low-dose-Benzodiazepinabhängigkeit, die keinesfalls abrupt beendet werden darf, da schwere Entzugssymptome folgen.
Nicht wenige ältere Menschen erhalten eine Schmerztherapie mit niedrigdosierten Opiaten. Hierbei kann aber eine zentrale Schlaf-Apnoe als Nebenwirkung auftreten, die der Patient eventuell als Durchschlafstörung schildert und die nach Absetzen regredient ist oder die bei Unverzichtbarkeit der Opiate wenigstens diagnostiziert und behandelt werden sollte. Ebenso sollte daran gedacht werden, dass Medikamente wie Metoclopramid, Cimetidin oder L-Thyroxin, aber auch Antidepressiva und Neuroleptika ein RLS auslösen oder verschlechtern können [1].
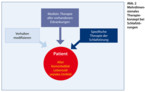
Mehrdimensionales Therapiekonzept: Grundsätzlich sollte bei der Therapie von Schlafstörungen ein mehrdimensionales Therapiekonzept zur Anwendung kommen, welches an die individuellen psychosomatischen und sozialen Gegebenheiten des Patienten angepasst werden muss. Dabei werden Elemente der Verhaltenstherapie mit der medizinischen Therapie aller vorhandenen Erkrankungen und der Therapie der spezifischen Schlafstörung kombiniert (Abb. 2).
Es stellt sich für den Hausarzt zuerst die Frage, ob es durch Symptome wie z. B. Nykturie oder Schmerz zu Schlafstörungen kommt, die sich durch eine Optimierung der internistischen Therapie beseitigen lassen. Gleichfalls muss abgeklärt werden, ob die verordneten Medikamente Interaktionen mit dem Schlaf-Wach-Rhythmus bzw. relevante zentralnervöse Nebenwirkungen haben und abgesetzt oder dosisadaptiert werden können.
Das Vorhandensein von primären Schlafstörungen (wie Restless Legs, Schlaf-Apnoe) sollte immer abgefragt und bei Verdacht sorgfältig diagnostiziert werden, damit eine Behandlung der schlafstörenden Grunderkrankung nach den üblichen Standards erfolgen kann.
Oft genügt eine individuelle Aufklärung über die physiologischen Veränderungen des Schlafes im Alter. Ein zentrales Anliegen ist weiterhin die Erhaltung und Wiederherstellung eines regelmäßigen Tag-Nacht-Rhythmus.
Nur nach einer ausführlichen Exploration lässt sich abschätzen, ob es sich bei der Insomnie um ein reines Tagesstrukturproblem, einen Mangel an körperlicher Aktivität, Monotonie durch fehlende psychoemotionale Höhepunkte, krankheitsbedingte hirnorganische Veränderungen oder um eine Kombination aus allen diesen Faktoren handelt. Je nach Akzentuierung des Einzelfalles können dann die in Übersicht 1 dargestellten nichtmedikamentösen Maßnahmen eingesetzt werden.
Eine Lichtapplikation von hellem weißen Licht oder Spaziergänge am Nachmittag sollen als Zeitgeber auf die innere Uhr wirken und das frühabendliche Auftreten von Verwirrtheit oder zu zeitiges Zubettgehen verhindern.
Medikamentöse Therapie
Für eine Pharmakotherapie stehen verschiedene Medikamentengruppen zur Auswahl, deren Dosierung und relevante Nebenwirkungen in Tabelle 1 dargestellt sind. Die Auswahl der Medikamente und ihre Dosierungen basieren auf der Leitlinie S3 Nicht erholsamer Schlaf/Schlafstörungen [2]. Es gibt jedoch keine Empfehlungen für eine Therapie über vier Wochen Dauer, da hier für alle Medikamente noch weitere Langzeitstudien erforderlich sind.
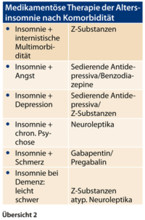
In der Praxis hat es sich bewährt, die Auswahl des Medikamentes aufgrund der vorhandenen Komorbidität vorzunehmen (vgl. Übersicht 2). Mittel der ersten Wahl sind die Benzodiazepinrezeptoragonisten, die sogenannten Z-Substanzen. Ihre Anwendung ist auch bei internistischer Multimorbidität möglich, da sie weniger Nebenwirkungen und Interaktionen mit anderen Medikamenten haben als z. B. Neuroleptika und Antidepressiva. Eine Intervalltherapie (mit Patient vereinbaren, an welchen zwei bis drei Wochentagen das Medikament eingenommen wird) kann bei notwendiger Langzeitverordnung helfen, die Gefahr einer Abhängigkeit zu vermindern.
Niedrigpotente Neuroleptika haben fast kein Missbrauchspotenzial, so dass sie eine Alternative bei Abhängigkeitserkrankungen darstellen. Insomnien bei floriden Psychosen sprechen oft sehr gut auf Neuroleptika an. Sie verursachen weniger anticholinerge und kardiovaskuläre Nebenwirkungen als die Antidepressiva. Die Dosis muss aber für jeden Patienten individuell und langsam mit niedrigen Dosierungen titriert werden. Regelmäßige Kontrollen von Blutbild, Leberwerten, Blutdruck und EKG sind ebenso wie bei den sedierenden Antidepressiva erforderlich. Diese kommen bevorzugt bei sekundären Schlafstörungen im Rahmen einer Depression sowie bei Insomnie mit ängstlich-depressiver Begleitsymptomatik zum Einsatz. Sie sind auch bei Notwendigkeit einer Langzeittherapie und bei Substanzabhängigkeit indiziert. Der Einsatz bei multimorbiden älteren Patienten ist aufgrund ihrer zahlreichen Nebenwirkungen und Medikamenteninteraktionen sehr eingeschränkt. Trizyklische Antidepressiva sollten wegen ihrer starken anticholinergen Nebenwirkungen bei Altersinsomnie nicht mehr eingesetzt werden. Schlaffördernde Effekte konnten auch für die GABA-A-agonistisch wirksamen Antikonvulsiva Gabapentin und Pregabalin nachgewiesen werden. Diese Medikamente können aufgrund ihrer analgetischen Wirksamkeit auch bei älteren Menschen mit Schlafstörungen bei chronischem Schmerz eingesetzt werden [5, 6].
Erschienen in: Der Allgemeinarzt, 2013; 35 (2) Seite 42-45