Schmerzen im Schulter-Nackengürtel gehören zu den häufig geklagten Beschwerden. Das Spektrum möglicher Ursachen ist breit, und nur eine zielgerichtete Therapie bietet Aussicht auf Erfolg. Wer die funktionelle Anatomie der HWS kennt und die Angaben des Patienten deuten kann, kommt mit einer sorgfältigen körperlichen Untersuchung und einer sparsam eingesetzten Bildgebung zur richtigen Diagnose. Damit die Therapie erfolgreich ist, muss sie der Pathophysiologie der Erkrankung gerecht werden.
Die Halswirbelsäule ist der beweglichste Wirbelsäulenabschnitt, deshalb verwundert es nicht, dass dort schmerzhafte Störungen auftreten. Die Hauptbeschwerden sind Nackenschmerzen
- mit Bewegungseinschränkung der HWS,
- mit Ausstrahlung in den Kopf,
- mit Ausstrahlung in den Arm, auch begleitet von Missempfindungen oder Taubheitsgefühl.
Daneben gibt es Beschwerdebilder, die nicht auf den ersten Blick als zervikogen zu erkennen sind, wie etwa Schulterschmerzen oder Thoraxschmerzen. Um die wissenschaftlich nicht geklärten Krankheitsbilder wie das Schleudertrauma, den zervikogenen Schwindel, den Tinnitus und die kraniomandibuläre Dysfunktion (CMD) hat sich eine nur noch schwer zu überblickende paramedizinische Szene entwickelt (Abb. 1).
Selten begegnet man zervikalen Myelopathien, die auf eine Stenose des Spinalkanals zurückzuführen sind. Sie entwickeln sich langsam. Wegweisend ist eine anfangs nur diskrete Symptomatik der langen Bahnen, die von den Betroffenen kaum wahrgenommen wird.
Diagnostisches Vorgehen
Es ist in keinem Fall richtig, bei HWS-Beschwerden einen diagnostisch nicht abgesicherten Behandlungsversuch zu unternehmen. Das gilt für unspezifische Maßnahmen wie Fango und Massagen, die an der HWS ohnehin kaum sinnvoll sind, ebenso wie für chirotherapeutische Manipulationen.
Am besten folgt man dem Grundsatz: Erst die Diagnose, dann die Therapie. Nur wenn man eine klare Vorstellung hat, welche Störung vorliegt und wie sie funktioniert, kann man darüber nachdenken, wie sie zu beheben ist. Bei systematischem Vorgehen ist das nicht schwierig, denn typische Krankheitsbilder haben eine typische Anamnese, bieten einen typischen Befund, nehmen einen typischen Verlauf und sprechen auf eine adäquate Therapie an. Wenn trotz sorgfältiger Untersuchung und gut durchdachter Therapieplanung ein regelwidriger Verlauf eintritt, wurde entweder die Therapie nicht ordentlich durchgeführt, oder die Therapie passte nicht zur Diagnose, oder die Diagnose war falsch. Ein schrittweises Vorgehen bietet sich an, um sicher zum Ziel zu kommen.
Welchen Eindruck macht der Patient?
Alter, Körperbautyp und die psychische Konstitution des Patienten spielen bei zervikogenen Beschwerdebildern eine wichtige Rolle:
- Bei jungen Patienten überwiegen statisch-muskulär bedingte Funktionsstörungen. Nur selten beruhen sie auf strukturellen Veränderungen. Hypermobile junge Frauen neigen zu rezidivierenden segmentalen Blockierungen.
- Im mittleren Lebensalter sind Funktionsstörungen aufgrund regressiver Veränderungen der Zwischenwirbelstrukturen häufig. Dazu gehören auch Bandscheibenvorfälle, sie sind in der Regel monosegmental.
- Im höheren Lebensalter überwiegen knöcherne Veränderungen wie Spondylarthrosen, Retrospondylosen und daraus resultierende foraminale Stenosen. Meistens handelt es sich um mehr- oder polysegmentale Veränderungen. Sie verursachen segmentale Funktionsstörungen, aber auch Nervenwurzelreizungen.
- Patienten mit fixiertem Hohlrundrücken haben oft Nacken-Kopfschmerzen, weil sie zur Kompensation der vermehrten Dorsalkyphose schon in Neutralstellung die HWS überstreckt halten müssen. Dadurch wird die tiefe Nackenmuskulatur fehlbelastet.
- Auch bei Patienten mit Flachrücken und steil gestellter HWS, meistens Frauen, findet man hochzervikale Funktionsstörungen, aber sie klagen eher über Schmerzen zwischen den Schulterblättern und weniger über Kopfschmerzen. Bei ihnen wird der Schmerz über den M. levator scapulae auf die Schulter projiziert, und sie haben verspannte Mm. rhomboidei.
- Von der Persönlichkeitsstruktur des Patienten hängt ab, wie er mit seinen Beschwerden umgeht. Dem erfahrenen Hausarzt bleibt eine psychische Überlagerung nicht verborgen, und bei einem eher dissimulierenden Patienten wird er besonders wachsam sein.
Worauf deuten die Beschwerden hin?
Aus der Beschwerdeschilderung ergibt sich, ob eher mit einer lokalen, einer pseudoradikulär ausstrahlenden oder einer radikulär ausstrahlenden Pathologie zu rechnen ist. Die entscheidenden Fragen sind:
- Wann und unter welchen Bedingungen tritt der Schmerz auf?
- Seit wann ist das so, wie war der bisherige Verlauf?
- Von wo geht der Schmerz aus, und wo zieht er hin?
- Wie ist der Schmerzcharakter?
- Mit welchen sonstigen Erscheinungen ist der Schmerz verbunden?
Dabei muss man auf die Details achten. Der zervikogene Kopfschmerz ist meistens halbseitig, wird mechanisch ausgelöst und lässt in Schonhaltung nach. Ein plötzlich einsetzender, nicht haltungsabhängiger Dauerschmerz spricht immer für eine neurologische und gegen eine zervikale Ursache. Auch ein Nacken- Armschmerz, der keinem Dermatom folgt, aber mit Kopfschmerzen, perioralen Missempfindungen und evtl. einem Horner-Syndrom verbunden ist, muss sofort neurologisch abgeklärt werden. Bei armbetonten Schmerzen müssen radikuläre Symptome von solchen abgegrenzt werden, die durch eine periphere Nervenkompression verursacht werden, so z. B. eine Wurzelreizung C6 gegen ein Karpaltunnelsyndrom.
Kopfgelenke
Der zervikozephale Übergang besteht aus dem oberen und dem unteren Kopfgelenk, es gibt dort keine Bandscheiben. Im oberen Kopfgelenk, das von den Okziputkondylen und den kranialen Atlasgelenkflächen gebildet wird, findet eine Nutationsbewegung statt und nur in ganz geringem Umfang eine Seitkippbewegung. Diese erfolgt im unteren Kopfgelenk zwischen den kaudalen Atlasgelenkflächen und den wie Schultern gestalteten kranialen Gelenkflächen des Axis. Dort ist auch eine Rotation möglich, hauptsächlich wird diese aber vom Segment C2/3 abwärts geleistet. Bei Funktionsstörungen der Kopfgelenke ist die Propriorezeption der tiefen Nackenmuskulatur beeinträchtigt.
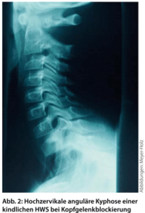
Kopfgelenkstörungen führen zu Nacken-Kopfschmerzen. Diese sind bei jungen Patienten meistens durch segmentale Funktionsstörungen bedingt (Abb. 2), bei älteren Menschen muss man auch an eine atlantoaxiale Arthrose denken.
Klassische HWS und zervikothorakaler Übergang
Die Etagen C3/4 bis C7/Th1 bilden die klassische HWS, ihnen sind die bekannten Dermatome an Schulter und Arm zugeordnet. Die Rotationsbewegung der HWS reicht herunter bis zum 3. Brustwirbel, den man als funktionellen Fußpunkt der Halswirbelsäule bezeichnet. Eine von dort ausgehende segmentale Funktionsstörung kann Herzbeschwerden oder Schmerzen in der weiblichen Brust vortäuschen.
Auf die Schultern achten
Allerdings strahlen nicht nur Schmerzen von der HWS in die Schulter aus, auch der umgekehrte Weg ist möglich. Deshalb muss gezielt nach Symptomen gefragt werden, die auf Erkrankungen der Schulter hinweisen können.
Körperliche Untersuchung
Der klinische Befund ist entscheidend für die Diagnosestellung. Die Wirbelsäule ist eine funktionelle Einheit, sie muss immer in ihrer Gesamtheit betrachtet werden. Störungen des Beckenringes und des lumbosakralen Überganges können sich über Muskelketten bis zu den Kopfgelenken auswirken und umgekehrt. Deshalb soll sich der Patient zur körperlichen Untersuchung so weit entkleiden, dass man die Einstellung des Beckens und die Funktion der Iliosakralgelenke sicher beurteilen kann.
Es ist sehr hilfreich, wenn man die Untersuchungstechniken der manuellen Medizin beherrscht. Segmentale Dysfunktionen, myofasziale Triggerpunkte und muskuläre Verkettungen sind damit gut zu lokalisieren. Anhand des klinisch-neurologischen Befundes kann man zwischen radikulären und pseudoradikulären Syndromen unterscheiden.
Röntgen, CT, MRT
Bildgebende Untersuchungen dienen ausschließlich dazu, Fragen zu beantworten, die sich aus der körperlichen Untersuchung ergeben haben. Es muss immer das am besten geeignete Verfahren angewandt werden.
Bei der Erstuntersuchung sind Röntgenaufnahmen der HWS in zwei Ebenen erforderlich, um destruierende Veränderungen auszuschließen und die Ausprägung degenerativer Veränderungen zu beurteilen. Diese sind altersabhängig und haben durchaus nicht immer eine klinische Bedeutung. Eine Verschmälerung der Zwischenwirbelräume C5/6 und C6/7 mit Retro- und Vorderkantenspondylosen ist bei über Fünfzigjährigen normal. Die meisten von ihnen haben auch einen klinisch stummen Bandscheibenvorfall C5/6.
Wenn eine radikuläre Symptomatik besteht, sollte deren Ursache durch eine MRT abgeklärt werden, sie bietet mehr Informationen als eine CT. Diese ist dagegen sinnvoll, wenn es um eine Atlantoaxialarthrose geht. Sie muss dann allerdings die Kopfgelenke erfassen und nicht nur die bei der Bandscheiben-CT üblichen Segmente C3 - 7. Der Radiologe muss immer wissen, welche klinische Fragestellung beantwortet werden soll. Er kann sonst keine verwertbare Aussage machen.
Wie behandeln?
Die Therapie richtet sich nach der Pathophysiologie der Erkrankung. Der Schmerz muss gelindert, die Funktionsstörung behoben und - soweit möglich - ihre Ursache beseitigt werden.
Beim Halsbandscheibenvorfall mit radikulärer Symptomatik muss, wenn eine Nervenwurzelkompression besteht, die Operationsindikation geklärt werden. Die Schmerzen werden medikamentös behandelt, eine Periradikuläre Therapie (PRT), d. h. eine CT-gestützte intraforaminale Umspritzung einer Nervenwurzel, kann hilfreich sein. Auch die Physiotherapie dient in erster Linie der Schmerzbehandlung. Chirotherapeutische Manipulationen sind verboten. Das Gleiche gilt für eine Nervenwurzelreizung.
Liegt dagegen eine knöcherne foraminale Stenose mit Wurzelreizung vor, kann durch adäquate Formen der manuellen Therapie eine Entlastung der Nervenwurzel erreicht werden. Auch hier kann eine PRT helfen. Es wird nicht chirotherapeutisch manipuliert.
Zervikozephalgien, die auf einer reinen Funktionsstörung der Kopfgelenke beruhen, werden chirotherapeutisch behandelt. Eine schmerzlindernde und muskelrelaxierende Medikation ist zur Rezidivprophylaxe sinnvoll. Die zugrunde liegende muskuläre Fehlfunktion muss krankengymnastisch aufgearbeitet werden.
Chirotherapeutische Manipulationen sind nicht indiziert, wenn eine atlantoaxiale Arthrose besteht. Krankengymnastische manuelle Therapie mit Traktion und vorsichtiger Mobilisation ist aussichtsreich und sollte versucht werden. Pseudoradikuläre Beschwerdebilder wie hochzervikale Funktionsstörungen mit Ausstrahlung in die Schulterblätter, Zervikobrachialgien und auch Funktionsstörungen des zervikothorakalen Überganges sind einer Behandlung mit Therapeutischer Lokalanästhesie (TLA), d. h. Anspritzen von Triggerpunkten, Muskel- oder Sehnenansätzen mit einem Lokalanästhetikum, Chirotherapie und Krankengymnastik zugänglich. Durch Medizinische Trainingstherapie (MTT) kann man eine nachhaltige Verbesserung der Muskelfunktionen erzielen.
Die lokalen HWS-Beschwerden älterer Patienten beruhen oft auf Reizzuständen arthrotisch veränderter Wirbelgelenke. Sie werden mit NSAR, peripheren Muskelrelaxantien und Wärmeanwendung behandelt. Chirotherapeutische Manipulationen sind selten hilfreich, sie können zu einer Verschlimmerung führen. Bei schweren und häufig rezidivierenden Schmerzen ist ein Versuch mit CT-gestützten Infiltrationen der Facettengelenke sinnvoll.

Erschienen in: Der Allgemeinarzt, 2010; 32 (14) Seite 50-52