Bei der hausärztlichen Betreuung älterer Patientinnen sollten auch die typischen altersbedingten Probleme im Urogenitalbereich Beachtung finden. Die Früherkennungsuntersuchungen beim Frauenarzt werden oft vernachlässigt und Probleme im Genitalbereich aus Scham verschwiegen. Gerade da sind wir als Hausärzte gefragt und bilden optimalerweise die Schnittstelle zum Facharzt.
Die typischen altersbedingten Probleme im Genitalbereich werden durch mehrere Veränderungen, die mit dem Alter einhergehen, verursacht: Durch den post-klimakterischen Östrogenmangel kommt es zur urogenitalen Atrophie. Die Häufigkeit der Malignome nimmt im Alter zu, mithin auch die Tumoren im Genitalbereich. Die ältere Frau hat oft mehrere Geburten hinter sich und hierdurch bedingt eine Deszensus- sowie eine Inkontinenzproblematik.Es werden folgende altersgynäkologische Störungen aus hausärztlicher Sicht beschrieben:
- Östrogenmangelsymptomatik
- urogenitale Atrophie
- Deszensus
- Fluor
- Postmenopausenblutung
- Sexualität im Alter
Östrogenmangelsymptomatik
Um das fünfzigste Lebensjahr herum lässt die Östrogenproduktion der Ovarien allmählich nach. Die Monatsblutungen werden unregelmäßiger, bis sie schließlich ganz sistieren. Die letzte Monatsblutung wird als Menopause bezeichnet. Die Zeit der hormonellen Umstellung, das Klimakterium, erstreckt sich von ca. fünf Jahren vor der Menopause bis ca. zwei bis drei Jahre danach.
60 bis 95 % der klimakterischen Frauen leiden an vasomotorischen Störungen, den sogenannten Hitzewallungen.
Psychische Symptome sowie depressive Verstimmungen, Schlafstörungen und Vergesslichkeit werden oft beklagt. Es ist jedoch umstritten, ob diese nur auf den Östrogenmangel zurückzuführen sind.
Wichtige durch den Östrogenwegfall bedingte Organveränderungen sind die Osteoporose, Veränderungen des Lipidstoffwechsels mit Erhöhung des kardiovaskulären Risikos und die Urogenitalatrophie mit entsprechenden Folgen, worauf noch näher eingegangen wird.
Eine systemische Hormonersatztherapie (HET) vermag die vasomotorischen Beschwerden erheblich zu lindern. Eine HET kann für diese Indikation eingesetzt werden. Bei Frauen mit noch vorhandenem Uterus sollte eine Östrogen/Gestagen-Kombination gewählt werden, um das Risiko eines Endometriumkarzinoms zu vermindern, ansonsten reicht eine reine Östrogensubstitution aus. Das Risiko thromboembolischer Ereignisse kann durch eine transdermale Östrogenapplikation, wobei der "first pass" über die Leber umgangen wird, erheblich gemindert werden.
Das Mammakarzinom-Risiko durch eine HET hängt bedeutend von der Wahl des Gestagens ab. Das reine Progesteron soll hier sogar einen protektiven Effekt haben. Für eine Gestagentherapie bestehen, außer einem Progesteron-Rezeptor-positiven Mammakarzinom in der Anamnese, keine Kontraindikationen.
Der Vorteil einer HET bei Frauen mit einem erhöhten Osteoporoserisiko wird von den Osteologie-Gesellschaften als wahrscheinlich angesehen, allerdings nur unmittelbar nach der Menopause für fünf bis zehn Jahre.
Die systemische HET spielt bei geriatrischen Patientinnen allerdings kaum eine Rolle.
Urogenitale Atrophie
Der Östrogenwegfall nach der Menopause führt zu einer Verminderung der Durchblutung des Urogenitalgewebes, weiterhin zu einer Verminderung des Kollagengehaltes und dadurch zum Verlust der Elastizität. Folgen sind eine zunehmende Trockenheit der Scheide, eine verminderte Barrierefunktion mit der Folge einer Besiedlung durch pathogene Keime.
Häufige Beschwerden sind Drang- und Stressinkontinenz, Dyspareunie und Fluor vaginalis. Die Beschwerden werden am effektivsten behandelt mit einer lokalen Östrogentherapie in Form von Zäpfchen oder Vaginalcreme (Oekolp®, Ovestin®, Linoladiol®). Kontraindikationen, wie bei der systemischen Hormongabe, gibt es nicht.
Deszensus
Deszensus-Beschwerden sind ein häufiges Problem der älteren Frau. Prädestinierend sind häufige Geburten, Adipositas und schweres Heben. Der Ös-trogenwegfall mit den dadurch bedingten Gewebsveränderungen und unser aufrechter Gang verschärfen diese Problematik. Anatomisch unterscheidet man unterschiedliche Ausprägungen eines Deszensus. Leitsymptom ist die Klage "als ob etwas nach unten drückt oder etwas herausfällt", oft gepaart mit Kontinenzproblemen. Da es ein schambeladenes Thema ist, muss der Hausarzt oft gezielt nachfragen. Nicht selten wird die Pflegeperson aufmerksam, weil "unten was rausguckt".
Fluor
Fluor genitalis bei betagten Frauen wird überwiegend verursacht durch eine Östrogenmangelkolpitis. Durch die Schleimhautatrophie fehlt die Barrierefunktion der Vaginalschleimhaut, wodurch es zu unspezifischen bakteriellen Besiedelungen kommt mit teils purulentem Fluor. Auch das Endometrium kann hiervon betroffen sein. Auch hier kommt eine lokale Östrogentherapie als Erstes infrage.
Bei stark purulentem Fluor empfiehlt sich ein Tetrazyklin in Kombination mit einem Makrolid-Antibiotikum oder Gyrasehemmer für mindestens zehn Tage oral. Da hinter dem Genitalfluor auch ein Malignom stecken kann, sollte möglichst auch eine Vorstellung beim Gynäkologen erfolgen.
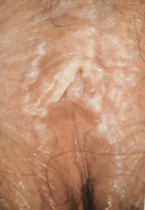
Bei Pruritus ist auch an eine Pilzbesiedlung zu denken. Da eine Vaginalmykose aber östrogenassoziiert ist, ist sie bei älteren Frauen eher selten. Ausnahmen sind Diabetikerinnen und Frauen, die eine lokale oder systemische Östrogentherapie erhalten. Ein Pruritus vulvae kann auch mit einem Lichen sclerosis genitalis (Abb. 1) zusammenhängen. Das Vulvagewebe schimmert dabei milchig blass. Symptomatisch hilft hier eine wenig atrophierende Kortisoncreme, z. B. Clobetasol. Wichtig ist auch die Pflege mit hochwertigen Fettcremes. Übermäßiges Waschen, vor allem mit Seife, sollte vermieden werden. Es besteht ein geringes Vulvakarzinom-Risiko. Rechtzeitig überweisen!
Postmenopausenblutung
"Jede vaginale Blutung in der Postmenopause ist ein Malignom, bis das Gegenteil bewiesen ist."
Oben genannte Beispiele illustrieren die Wichtigkeit einer guten Zusammenarbeit mit Fachkollegen, aber auch unseren Stellenwert als Hausärzte, unsere älteren Patientinnen zu einer notwendigen Behandlung zu motivieren.
Sexualität im Alter
Über die sexuelle Aktivität der Frau im Alter gibt es einige Statistiken, die jedoch den großen individuellen Unterschieden nicht gerecht werden. Tatsache ist, dass Libido und Orgasmusfähigkeit auch nach der Hormonumstellung und sogar im Alter nicht verloren gehen.
Individuelle Unterschiede in der sexuellen Aktivität hängen sowohl von organischen als auch von psychologischen oder partnerschaftsbedingten Faktoren ab. Häufig ist die betagte Frau durch ihre höhere Lebenserwartung bereits verwitwet. Oder sie ist die Pflegeperson ihres kranken oder gebrechlichen Partners.
Die organischen Veränderungen an den weiblichen Geschlechtsorganen, die zu einer Dyspareunie führen können, und deren mögliche Behandlung wurden bereits in den obigen Kapiteln beschrieben.
Mit Dank an Dr. Hajo Wilkens, Chefarzt der gynäkologischen Abteilung, Krankenhaus Kempen, für die Zusammenarbeit und das Gegenlesen des Manuskripts.
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2017; 39 (19) Seite 48-51