Frauen erkranken seltener als Männer an einem Blasenkarzinom. Wenn bei einer Frau jedoch die Diagnose Blasenkrebs gestellt wird, ist ihre Prognose schlechter als die eines männlichen Leidensgenossen. Woran das liegt, ist bislang noch nicht eindeutig belegt. Aber es gibt Vermutungen.
Jährlich erkranken in Europa 180.000 Menschen (110.000 Männer und 70.000 Frauen) an einem Harnblasenkarzinom. Auch bei gleichem Zigarettenkonsum und gleichem Arbeitsplatzrisiko ist die Häufigkeitsverteilung Mann zu Frau wie 2,7 zu 1 [1, 2, 3]. Eine in einer epidemiologischen Studie dokumentierte 30 % geringere Mortalität an Krebserkrankungen allgemein bei Frauen führten die Autoren zum einen auf eine frühere Diagnosestellung bei besserem Gesundheitsbewusstsein der Frauen, zum anderen auf weniger Risikofaktoren sowie auf eine genetische/biologische Überlegenheit der Frauen zurück [4].
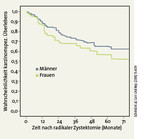
Demgegenüber scheint die Mortalität am Blasenkarzinom bei Frauen höher zu sein als bei Männern. In 5 von 8 Zystektomieserien zwischen 2012 und 2015 war die Mortalität bei Frauen höher als bei Männern mit einer Hazard-Ratio von 1,14 bis 2,4 [5, 6] (Abb. 1). Bei 2.483 Patienten mit Blasenkarzinomen und Lymphgefäßinvasion war die 5- und 10-Jahresüberlebensrate bei Männern 53 % und 43 % gegenüber 38 % und 26 % bei Frauen, also ca. 15 % Unterschied zuungunsten der Frauen [3].
Eine Auswertung von 51.528 Patienten der SEER-Datenbank mit einem Follow up von median 14 (10 bis 20) Jahren ergab einen Verlust an Lebenserwartung durch das Blasenkarzinom bei Männern von 3,9 Jahren (33 %) versus 6,5 Jahren bei Frauen (47 %), wobei Frauen in jedem Stadium einen höheren Verlust an Lebenserwartung als Männer hatten [7].
Mögliche Ursachen
Eine Mutmaßung für die Ursache der erhöhten Mortalität bei Frauen besteht darin, dass die dickere Blasenwand bei Männern einen gewissen Schutz darstellt und dass ferner die Tumorzellaussaat über die Vagina beispielsweise beim T4-Blasenkarzinom der Frau leichter erfolgt als bei einem T4-Karzinom des Mannes mit Prostatainfiltration. Beweisen lässt sich dies bislang jedoch nicht.
Interessante Ergebnisse brachten Mäuseversuche zur FOXA1-Expression, die für die Urothelstabilisierung wichtig ist. So ist ein Verlust der FOXA1-Expression mit einer höheren Mortalität von Blasenkarzinomen assoziiert. Bei FOXA1-Knockout-Mäusen war die Reaktion des Blasenepithels geschlechtsspezifisch unterschiedlich, so dass ein genetischer geschlechtsspezifischer Unterschied durchaus für die unterschiedliche Mortalität des Blasenkarzinoms bei Mann und Frau verantwortlich sein könnte [8].
Zudem könnten Androgenrezeptor und Testosteron eine Rolle bei der Blasenkarzinogenese spielen [9]. Hierzu gibt es allerdings widersprüchliche Erkenntnisse [10, 11].
In einer epidemiologischen Arbeit fanden sich 236 Blasenkarzinome bei 120.000 Krankenschwestern, wobei das Risiko post- versus prämenopausal um das 1,93-Fache erhöht war [12]. Der hieraus abgeleitete Einfluss von Östrogen auf die Harnblasenkarzinogenese wird jedoch durch die Arbeit von Cantwell et al. widerlegt [13]. Die Forscher fanden bei ihrer Studie an 54.300 Frauen (167 davon entwickelten ein Blasenkarzinom) über 15 Jahre, dass weder das Alter bei der Menopause oder bei der Menarche noch die Geburtenzahl oder die Einnahme von Kontrazeptiva die Entstehung von Blasenkarzinomen beeinflussten.
Interessanter scheint der Blick auf die Östrogenrezeptoren. Der Östrogenrezeptor Alpha findet sich häufiger beim oberflächlichen Harnblasenkarzinom, wobei der Östrogenrezeptor Beta mit dem High-Grade-Blasenkarzinom und einer schlechteren Prognose assoziiert ist. Der Östrogenrezeptor Beta interagiert mit verschiedenen Wachstumsfaktoren. So ist eine negative Korrelation mit der UGT1A-Expression vor allem bei Frauen festzustellen. UGT1A wiederum führt zu einer erniedrigten Mortalität beim Blasenkarzinom, so dass die niedrige Expression des Wachstumsfaktors UGT1A bei Östrogenrezeptor-Beta-positiven Harnblasenkarzinomen entsprechend mit einer schlechteren Prognose assoziiert ist.
Interessenkonflikte: TDer Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2016; 38 (17) Seite 62-64