Die Symptome Müdigkeit und Schlaflosigkeit kommen in der Hausarztpraxis häufig vor. Aufgrund ihres breiten Signalcharakters und ihrer Unspezifität stellen sie diagnostisch immer wieder eine Herausforderung dar. Oft werden gleichzeitig gestörter Nachtschlaf und vermehrte Tagesmüdigkeit geklagt. Dann gilt es zu klären, was zuerst da war und welche Ursachen dahinterstecken könnten. Die zwei häufigsten psychiatrischen Störungsbilder (psychophysiologische Insomnie und Hypersomnie) lassen sich vom Hausarzt gut behandeln.
Klagen über eine verminderte Schlafqualität und Müdigkeit sind im hausärztlichen Kontext häufig und erfahrungsgemäß kaum zeiteffizient anzugehen. Einerseits sind Schilderungen über eine verminderte Schlafqualität oder übermäßige Müdigkeit vieldeutig. Wer über einen schlechten Schlaf spricht, kann sowohl insomnische Beschwerden wie aber auch eine allgegenwärtig gefühlte Müdigkeit meinen. Umgekehrt wird eine über den Tag gespürte Antriebslosigkeit nicht selten mit allgemeinen Schlafstörungen in Verbindung gesetzt. Damit entsteht eine Huhn-Ei-Situation („Was war zuerst, die Insomnie oder die Müdigkeit?“), welche das Tor zu teils komplexen, teils komplizierten differenzialdiagnostischen Überlegungen und Untersuchungen öffnet. Zudem kommen viele Patienten mit hohen Erwartungen („Das muss noch heute aufhören!“) zum Hausarzt. Daher kann sich die ärztliche Behandlung für beide Seiten als enttäuschend oder gar frustran erweisen. Mit diesem Artikel sollen zwei wichtige Störungsbilder und mögliche diagnostische Strategien sowie multimodale therapeutische Ansätze beschrieben werden.
Psychophysiologische Insomnie
Epidemiologischen Untersuchungen zufolge leiden mehr als 37 % der Allgemeinbevölkerung unter einem nicht erholsamen Schlaf [22]. Hierbei werden sowohl die Schlafquantität wie aber auch dessen Qualität beanstandet. Schlafbeschwerden sind somit nach Schmerzklagen das zweithäufigste Symptom in der Hausarztpraxis [18]. Ebenso unbestritten ist die Tatsache, dass Insomniepatienten unter einer reduzierten Lebensqualität und einem eingeschränkten Funktionsniveau leiden [26]. Bei genauer Betrachtung dieser Fülle insomnischer Beschwerden stellt man jedoch fest, dass „lediglich“ 6,6 % der Fälle die Kriterien einer primären Insomnie gemäß DSM IV-Kriterien erfüllen [23]. Die Gründe für diese Kluft können mannigfaltig sein. Von größter Relevanz dürfte aber die Tatsache sein, dass Schlaflosigkeit mit vielen somatischen und psychischen Störungsbildern wie Schmerzen und Depression stark assoziiert ist. Wenn Patienten über Schlafstörungen klagen, muss eine breite Suche nach möglichen somato-psychischen und psychosomatischen Ursachen gestartet werden.
Umfangreiche Anamnese
Steht der „geraubte Schlaf“ als Leitsymptom im Vordergrund, so wird es in einem ersten Schritt darum gehen, schwerwiegende neurologische (z. B. M.Parkinson, nächtliche epileptische Anfälle, Restless-Legs-Syndrom), internistische (obstruktives Schlafapnoesyndrom, Herzerkrankungen, Störungen der Schilddrüse), dermatologische und/oder rheumatologische Störungen sowie allfällige Tumorerkrankungen abzuklären. Dazu kann eine genaue Schlafanamnese (vgl. Tabelle 1) wegweisend sein.
Der relativ große Zeitaufwand, welchen man dafür betreiben wird, lohnt sich in Anbetracht der diagnostisch-therapeutischen Irrwege, welche man ansonsten zu beschreiten versucht ist. Ziel der Schlafanamnese sollte es sein, sich ein Bild über die aktuelle Schlafsituation des Patienten (Symptome, Schlafbeschaffenheit, Schlafhygiene, Stressoren) im Sinne eines Querschnittsbefunds zu machen. Ebenso wichtig ist aber zu erfahren, wie sich die ganze Schlafproblematik im Zeitverlauf – als Längsschnittbefund – entwickelt hat.
In diesem Kontext sollten früh die eigenen Vorstellungen des Patienten bezüglich seiner Schlafproblematik sowie seine Erwartungen an die Behandlung thematisiert werden. Magischen Rettungsphantasien („Sie können mir bestimmt eine Tablette geben, die alles wieder in Ordnung bringt.“) ist bereits hier mit respektvoller Skepsis zu begegnen. Empfehlenswert ist es außerdem, schnell eine Fremdanamnese vom „Bettpartner“ (sofern vorhanden) einzuholen, da es innerhalb der Schlafanamnese wichtige Fragen (Schnarchen, nächtliche Beinbewegungen) zu klären gilt, die der Patient selbst nicht beantworten kann. Auf der anderen Seite kann man sich mittels dieser Informationen ein vollständigeres Bild bezüglich Beziehungs- und Sexualanamnese machen sowie auch die subjektiven Klagen des Patienten besser einordnen. Sollten bei der Anamnese seitens des Patienten viele Unsicherheiten bezüglich der aktuellen Situation bestehen, so bietet der Einsatz eines Schlaftagebuchs (Download z. B. bei www.schlafgestoert.de) eine Möglichkeit, die momentane Symptomatik objektiver zu erfassen. Der Einsatz einer Polysomnographie oder einer Aktigraphie kann je nach Störungsbild dringend indiziert sein. Ist eine (isolierte) psychophysiologische Insomnie wahrscheinlich, werden diese technischen (und teilweise teuren) Untersuchungen aber nur äußerst selten notwendig sein. Den betroffenen Patienten muss dies klar kommuniziert werden, bevor diese das Gefühl haben, dass der Hausarzt „sich zu wenig“ um sie kümmert.
Grundstein: Hyperarousal
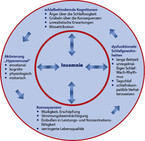
Wurden psychogene Schlafstörungen bis vor nicht allzu langer Zeit hauptsächlich als ein „Mangel an Schlaf“ betrachtet, so zeigen Befunde der psychiatrischen Schlafforschung aus den letzten Jahren, dass die betroffenen Patienten vielmehr unter einem Hyperarousal leiden, welches sich auf unterschiedlichen Ebenen (emotional, kognitiv, psychovegetativ, motorisch) nachweisen lässt [2]. Diese übermäßige Aktivierung verhindert, dass beim Einschlafen die notwendige Entspannung eintritt, welche zur Schlafeinleitung notwendig ist, wodurch ein (chronifizierender) Teufelskreis von Schlafstörung, vermindertem Antrieb, dysfunktionalen Gedanken und Befürchtungen, „nie mehr richtig schlafen zu können“, in Gang gesetzt wird (Abb. 1).
Auf diese Art und Weise ist es erklärbar, wie sich eine akute „aufregende“ Belastung (Streit am Arbeitsplatz, Geldsorgen, Spannungen in der Beziehung etc. ...) zu einer regelrechten psychophysiologischen Insomnie entwickeln kann. Interessanterweise zeigen die Forschungsbefunde auch, dass diese mehrfache Aktivierung selbst kaum von der jeweiligen Schlafqualität beeinflusst wird. Oder in anderen Worten: Die chronischen Symptome des Hyperarousal sind als primäres, und nicht als sekundäres Problem anzusehen. Daher haben Insomniepatienten eher ein Problem mit ihrer mangelnden Entspannungsfähigkeit als mit ihrem „geraubten Schlaf“.
Schlafhygiene
Schlafhygienische Maßnahmen sind die Grundlage einer jeden Insomniebehandlung [7]. Was sich einfach und vernünftig anhört, stellt nicht selten eine große Schwierigkeit für Menschen innerhalb einer Hochleistungsgesellschaft dar. Im Rahmen jeder Konsultation sollte die Schlafhygiene thematisiert und entsprechende Schwierigkeiten fokussiert werden. Es empfiehlt sich, entsprechende Empfehlungen schriftlich abzugeben. In einer besonders schwierigen Situation stecken Patienten, welche berufsbedingt Schichtarbeit leisten müssen. Sollte das Ausmaß ihrer Schlafstörung erheblich sein und den Wachheitsgrad während des Tages beeinflussen, sollte in Rücksprache mit ihnen der Betriebsarzt informiert und eine mögliche Dispensierung von der Schichtarbeit – auch und insbesondere aus Sicherheitsgründen – ins Auge gefasst werden.
Stimuluskontrolle
Im Rahmen der Psychoedukation ist den Patienten zu vermitteln, dass das Bett einzig und alleine zum Schlafen da ist [20]. Andere Tätigkeiten wie fernsehen, lesen, im Internet surfen etc. sollten außerhalb des Betts erledigt werden. Patienten, welche unter Einschlafstörungen leiden, sollten spätestens nach 30 Minuten, in denen sie keinen Schlaf finden konnten, das Bett und den Schlafraum verlassen, um erst dann zurückzukehren, wenn sie sich erneut schläfrig fühlen.
Schlafdeprivation
Patienten, welche unter einer psychophysiologischen Insomnie leiden, versuchen nicht selten, ihren Schlaf „nachzuholen“, indem sie möglichst viel Zeit liegend verbringen und beispielsweise schon sehr früh ins Bett gehen. Dadurch reduziert sich ihre Schlafeffizienz (totale Schlafzeit/totale Bettzeit), was sie zusätzlich frustriert und emotional (noch mehr) aktiviert. Das sind schlechte Voraussetzungen, um Entspannung zu finden. Um aus diesem Teufelskreis herauszukommen, wird ihnen zu einer künstlichen Schlafdeprivation geraten. Dabei wird die bisherige „durchschnittliche Schlafzeit“ in den letzten zwei Wochen errechnet (z. B. 5 h). In den nächsten zwei Wochen soll der Patient strikt und konsequent während maximal dieser Zeitdauer im Bett bleiben (z. B. von 00:00 – 05:00). Mittagsschlaf ist dabei komplett zu vermeiden. Diese Maßnahme funktioniert auf zwei Ebenen: Durch die Deprivation wird die betroffene Person schnell merken, dass sich ihre Schlafeffizienz verbessert. Das führt zur Erfahrung, dass das Bett durchaus zum Schlafen taugt, was schließlich zu einer emotionalen Entspannung führt. Ferner wird beim Patienten durch die regelmäßig durchgeführte Schlafdeprivation der sogenannte Schlafdruck täglich gesteigert, so dass bei einem konsequenten Einhalten der vereinbarten Zeiten und Regeln der Patient früher oder später die Erfahrung eines relativ schnellen Einschlafens machen wird [13]. Schließlich ist es wichtig, dass die Schlafdeprivation so lange beibehalten wird, bis innerhalb von zwei bis drei Wochen eine durchschnittliche Schlafeffizienz von 90 % vorliegt. Erst bei diesem Niveau sollte eine Erhöhung der Bettzeit (z. B. 5,5 h) in Betracht gezogen werden.
Psychopharmakotherapie
Für die Behandlung der akuten Insomnie stellen Benzodiazepine nach wie vor eine mögliche Behandlungsoption mit einer mittleren therapeutischen Wirksamkeit dar [14]. Gleichwohl ist ihre Verschreibung an Patienten über 65 Jahre aufgrund des Nebenwirkungsprofils kritisch zu betrachten. Außerdem ist eine chronische Verschreibung aufgrund ihres Suchtpotentials und mangelnder Wirksamkeit kontraindiziert [16]. Die Verschreibung sogenannter Z-Substanzen (Zolpidem, Zopiclon, Zaleplon), welche Nicht-Benzodiazepine mit GABAerger Wirkung darstellen, hat in den letzten Jahren – trotz ihres nachteiligen Kostenprofils – an Bedeutung gewonnen. Diese Medikamente zeigen meistens weniger Nebenwirkungen als die meisten Benzodiazepine, obschon auch sie gelegentlich bei Patienten zu einem Abhängigkeitssyndrom führen können [12]. Schließlich werden bei der Behandlung der psychophysiologischen Insomnie nicht selten sedierende Antidepressiva (wie z. B. Mirtazapin, Trazodon oder Amitriptylin) erfolgreich eingesetzt. Es muss aber betont werden, dass dies eine „Off-label“-Praxis darstellt, da bisher keine Studie existiert, welche die Wirksamkeit dieser Substanzen bei einer (nicht von einer Depression begleiteten) Insomnie gezeigt hat [21]. Ob sich Melatonin-Agonisten (z. B. Agomelatin) als spezifische Psychopharmaka zur Behandlung der Insomnie etablieren können, werden zukünftige Studien und klinische Erfahrungen zeigen müssen.
Stetige Müdigkeit
Müdigkeit stellt ein häufig angetroffenes Phänomen in der täglichen ärztlichen Praxis dar. Studien gehen von einer Zwei-Wochen-Prävalenz zwischen 22 und 38 % aus [4, 6, 25]. Die Definition der Müdigkeit bleibt umstritten, was ein Hindernis darstellt im Verständnis ihrer Erscheinungsformen im Hinblick auf wissenschaftliche und klinische Fragestellungen [9].
In diesem Rahmen sind zwei definitorische Aspekte von besonderer Bedeutung: die Unterscheidung von Müdigkeit und Schläfrigkeit sowie die Trennung von peripherer und zentraler Müdigkeit. „Schläfrigkeit“ (engl. „Sleepiness“) tritt in der Regel als Folge unerholsamen oder reduzierten Schlafes auf, hat kein psychisches Korrelat und zeigt sich in Form erhöhter Einschlafneigung, insbesondere in monotonen Situationen [27]. „Müdigkeit“ (engl. „Fatigue“) hingegen beschreibt ein Gefühl der subjektiven Erschöpfung und Mattigkeit sowie das Erleben verminderter Leistungsfähigkeit bei körperlichen, psychischen oder kognitiven Anforderungen [27]. Müdigkeit kann weiter differenziert werden in periphere und zentrale Müdigkeit. Unter der peripheren Müdigkeit wird die Unfähigkeit verstanden, eine bestimmte Kraftleistung oder ein Aktivitätsniveau aufrechterhalten zu können aufgrund von physiologischen Grenzen der Muskulatur und Nerven oder des kardiovaskulären Systems. Zu dieser Art von Müdigkeit gehört z. B. jene nach intensiver körperlicher Anstrengung, aber auch z. B. eine Myasthenia gravis. Diese erste Form wird "behandelt" durch Ruhe und Erholung und ist ein alltägliches Phänomen. Als zentrale Müdigkeit wird die Unfähigkeit aufgefasst, körperliche oder mentale Aktivitäten oder Aufgaben aufgrund von fehlender Selbstmotivation bei Abwesenheit von krankhaften Hirnleistungsstörungen oder motorischer Schwäche zu initiieren und/oder aufrechtzuerhalten [5].
Ursachen von Müdigkeit
Im Hinblick auf mögliche Ursachen von Müdigkeit sollte, wie auch beim „geraubten Schlaf“, an den Ausschluss somatischer Erkrankungen (z. B. maligne Erkrankungen, Morbus Addison, Diabetes mellitus, Morbus Cushing, Hypothyreose, Hepatitis) gedacht werden. Entgegen der in weiten Teilen der Bevölkerung verbreiteten Annahme besteht auf Bevölkerungsebene kein Zusammenhang zwischen Müdigkeit und einer Anämie [11]. Obwohl Müdigkeit bei vielen somatischen Erkrankungen auftreten kann, ist in der hausärztlichen Praxis sicherlich die Assoziation mit seelischen Störungen oder psychosozialen Belastungen von weitaus größerer Bedeutung.
So stellt sich Müdigkeit ein bei Störungen des zirkadianen Rhythmus sowie des Schlafes im Zusammenhang mit verschiedenen psychiatrischen bzw. neurologischen Erkrankungen sowie aber auch aufgrund genetischer Einflüsse [28]. Dabei verändern sich das Schlafverhalten und die Schlafqualität. So gibt es den sogenannten Typus der „Lerche“ und „Eule“, bei dem eine biologisch-genetische Disposition durch Uhrengene ("Clock-Genes") den individuellen zirkadianen Rhythmus so einstellt, dass sich dessen Wach-/Schlafverhalten zusammen mit Parametern wie Blutdruck, Kortisol-Spiegel und Affektivität zu Tagesbeginn (Lerchen) oder auch Tagesende (Eulen) ausrichtet. So ist der Typus „Lerche“ in seiner Stimmung und kognitiven Leistungsfähigkeit (u. a. Wachheit) sowie auch physiologisch auf die früheren Tagesstunden eingestellt (Abb. 2).
Psychiatrische und neurologische Störungen können sich in verschiedenen gestörten Schlafmustern zeigen. Während z. B. bei der Alzheimer-Erkrankung vorwiegend eine Insomnie anzutreffen ist, können bei der Schizophrenie oder der Depression sehr heterogene Schlafmuster auftreten [28]. Bezüglich weiterer möglicher Erkrankungen, die mit Müdigkeit einhergehen können, seien die bipolare Depression, Angststörung, andere Formen von Demenzerkrankungen, Essstörungen sowie neurotische Störungen genannt. Zu Letzteren werden neben der „Neurasthenie“ auch die Hypochondrie und somatoforme Störungen gezählt. Bei einer Unterform der Depression, der atypischen Depression, kommt es zu einem charakteristischen Syndrom aus bleierner Gliederschwere und verstärktem Schlafbedürfnis (zusammen mit starkem Kohlenhydrathunger, Kränkbarkeit und erhaltener emotionaler Schwingungsfähigkeit), was sich klinisch auch als Müdigkeit präsentieren kann.
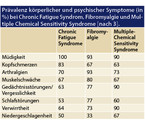
Ein besonderes Problem stellen die sich auf Symptomebene überlappenden Krankheitsbilder des Chronic Fatigue Syndromes, der Fibromyalgie und des Multiple Chemical Sensitivity Syndromes dar (Tabelle 2), die aus psychiatrisch-psychotherapeutischer Sicht zu den somatoformen Störungen gerechnet werden. Hier zeigt sich Müdigkeit mit hoher Prävalenz bei allen drei Krankheitsbildern. Begleitend findet man auch eine depressive Stimmungslage, die wiederum abgeklärt und behandelt werden muss. Für weitere Ausführungen verweisen wir auf die entsprechende Literatur mit einer Übersicht bei Czef (2001) [8].
Bei Vorliegen von psychischen Konflikten kann Müdigkeit aus psychoanalytischer Sicht auch als gehemmte Aggression gedeutet werden. Dies zu beurteilen obliegt einem entsprechend ausgebildeten Psychotherapeuten.
Gezielte bio-psychosoziale Diagnostik
Für die Abklärung ergibt sich bei der stetigen („chronischen“) Müdigkeit, wie bei den bereits oben ausgeführten Empfehlungen zur Schlafstörung, die Notwendigkeit der sorgfältigen Anamneseerhebung sowie körperlicher und labormedizinischer Untersuchung. Basierend auf der Leitlinie der Deutschen Gesellschaft für Allgemeinmedizin und Familienmedizin (DEGAM) ist in Tabelle 3 ein in der hausärztlichen Praxis sinnvolles diagnostisches Vorgehen skizziert. Die Kurzversion der Leitlinie finden Sie unter www.allgemeinarzt-online.de (Menüpunkt: Downloads/Leserservice) oder unter unserem ShutterLink® auf S. 42.
Aufgrund der besonderen Bedeutung psychiatrischer Störungen im Zusammenhang mit dem Symptom Müdigkeit können bei der Anamnese störungsspezifische Leitfragen hilfreich sein.
Im Hinblick auf die Depression bieten sich folgende Fragen an [11]:
- Haben Sie sich in den letzten vier Wochen oft niedergeschlagen, schwermütig oder hoffnungslos gefühlt?
- Haben Sie in den letzten vier Wochen wenig Interesse oder Freude an Ihren Tätigkeiten gehabt?
Bejaht der Patient mindestens eine der Fragen, sollte eine gezielte Exploration weiterer Symptome einer Depression erfolgen.
Zur ersten Abklärung einer Angststörung können folgende Fragen genutzt werden:
- Litten Sie in den letzten vier Wochen unter Anspannung, Ängstlichkeit oder dem Gefühl, aus dem seelischen Gleichgewicht zu sein?
- Haben Sie sich in den letzten vier Wochen Sorgen über viele Dinge gemacht oder hatten Angstattacken?
Individualisierte Therapie
Die Behandlung der Müdigkeit sollte stets die individuellen körperlichen und/oder seelischen Störungen des Patienten in den Mittelpunkt stellen. Grundsätzlich umfassen die Therapieoptionen seelischer Störungen sowohl psychotherapeutische Interventionen wie auch pharmakotherapeutische Maßnahmen.
Psychotherapeutische Interventionen
Bezüglich möglicher psychotherapeutischer Interventionen hat besonders die kognitive Verhaltenstherapie (KVT) einen hohen Stellenwert. Verschiedene Metaanalysen konnten eine Wirksamkeit dieser Therapieform bei chronischer Müdigkeit zeigen [19, 24]. Aus hausärztlicher Sicht können Therapieansätze darin bestehen, Patienten im Aufbau hilfreicher Gedanken zu unterstützen oder Empfehlungen für den Umgang mit belastenden Alltagssituationen zu geben [11]. Die bereits beschriebenen schlafhygienischen Maßnahmen können einen weiteren nützlichen Therapiebaustein darstellen.
Eine besondere Bedeutung kommt zudem aktivierenden Maßnahmen zu, bei denen die Patienten zu regelmäßiger körperlicher Aktivität motiviert werden. In einer gestuften Aktivitätssteigerung können Patienten z. B. zu Spaziergängen, Schwimmen oder Yoga ermutigt werden [15]. Die Annahme, Patienten müssten sich bei Müdigkeit „schonen“, ist in Anbetracht neuerer wissenschaftlicher Erkenntnisse als veraltet anzusehen. Vielmehr zeigt eine steigende Zahl von Studien, dass aktivierende Maßnahmen zu einer Reduktion der Müdigkeit und einer Erhöhung der Lebensqualität führen können [17].
Medikamentöse Therapie
Eine gezielte medikamentöse Behandlung der chronischen Müdigkeit ist bisher kaum möglich. Vielmehr sollte die Pharmakotherapie als flankierende Maßnahme psychotherapeutischer Interventionen betrachtet werden. Bei vorliegender Depression und/oder Angstsymptomatik kann eine antidepressive Medikation indiziert sein [17]. Zum Einsatz kommen hier eher antriebssteigernde Antidepressiva wie z. B. selektive Serotonin-Wiederaufnahme-Hemmer (SSRI) oder duale Serotonin- und Noradrenalin-Wiederaufnahme-Hemmer (SSNRI).
Ein Therapieversuch mit stimulierenden Substanzen wie Methylphenidat kann erwogen werden, birgt aber langfristig die Gefahr einer Abhängigkeitsentwicklung [15].
Als neuere Therapieoption ist Modafinil beschrieben worden, eine Substanz, die selektiv die Wachsamkeit beeinflussen soll und u. a. vom US-Militär zur „Behandlung“ erschöpfter Truppen genutzt wird. Während erste Studien zum Teil positive Effekte auf eine Müdigkeitssymptomatik schildern, bleibt eine Überprüfung solcher Ergebnisse durch größer angelegte Studien abzuwarten [15].
Zusammenfassend stellt sich das Geschwisterpaar geraubter Schlaf und stetige Müdigkeit wegen des vermeintlich unspezifischen Charakters der Beschwerden als diagnostische und therapeutische Herausforderung dar, die sich bei Nutzung der skizzierten Möglichkeiten auch im hausärztlichen Bereich gut bewältigen lassen dürfte.
Erschienen in: Der Allgemeinarzt, 2012; (9) Seite 40-45