Empfehlungen zur medikamentösen Therapie der primären Hypertonie werden regelmäßig von europäischen und US-amerikanischen Fachgesellschaften herausgegeben. Im Wesentlichen stimmen diese Leitlinien überein, ein paar Unterschiede gibt es aber schon. Allgemein kann man sagen, dass die europäische Leitlinie mehr Möglichkeiten bietet und ein etwas individuelleres Vorgehen erlaubt.
In den Jahren 2013 bis 2015 wurden verschiedene Leitlinien zur Diagnostik und Therapie der Hypertonie in aktualisierter Form erneut herausgegeben. Bereits Ende 2013 erschien die jüngste europäische Leitlinie unter der Schirmherrschaft von ESC (European Society of Cardiology) und ESH (European Society of Hypertension) [1]. Anfang 2014 wurde, nach nahezu zehnjähriger Pause, die revidierte US-amerikanische Leitlinie des Joint National Committee in der 8. Version publiziert (JNC 8) [2]. In der Auseinandersetzung mit insbesondere den ESC/ESH- sowie den JNC 8-Vorgaben verdienen folgende Punkte besondere Aufmerksamkeit, da diese von unmittelbar praktischer Relevanz insbesondere für das hausärztliche Hypertonie-Management sein dürften:
- Indikation für die medikamentöse Therapie und anzustrebende Blutdruckzielwerte
- Stellenwert der verschiedenen antihypertensiven Substanzklassen
- Vorgaben für die Kombinationstherapie
Eine arterielle Hypertonie kann dann diagnostiziert werden, wenn der systolische arterielle Blutdruck über 140 mmHg und/oder der diastolische Wert über 90 mmHg ansteigt(en). Bezüglich der Schweregrade des Bluthochdrucks bestehen aktuell im Vergleich zu den Vorgaben der letzten Jahre keine Änderungen. Ziel jeder Bluthochdrucktherapie ist nicht das alleinige Erreichen definierter nummerischer Werte, sondern eine Reduktion von kardiovaskulärer Morbidität und Mortalität. Beide Größen hängen zwar einerseits vom Blutdruckniveau ab, werden jedoch gleichfalls durch eine Vielzahl von zusätzlichen Faktoren determiniert. Zu diesen gehören:
1. weitere kardiovaskuläre Risikofaktoren (Alter, Geschlecht, Dyslipoproteinämie etc.)
2. eine diabetische Stoffwechsellage (definiert als Nüchtern-Plasmaglukosekonzentration von > 125 mg/dl)
3. kardiovaskuläre Endorganschäden (etwa linksventrikuläre Hypertrophie, beginnende arterielle Wandverdickungen) sowie
4. kardiovaskuläre Folge- bzw. Begleiterkrankungen (manifeste Atherosklerose).
Unter Berücksichtigung der individuellen Kombination von Blutdruckniveau und Anzahl/Ausprägung der benannten Begleitumstände lässt sich dann das Risiko ermitteln, innerhalb eines bestimmten Zeitraumes einen kardiovaskulären Tod bzw. einen nichttödlichen Herzinfarkt oder Schlaganfall zu erleiden. Das Risiko variiert von "nicht erhöht" über "leicht-, mittel- und schwergradig" bis zu "hochgradig". Jeder Patient mit erhöhtem Risiko (gleich welcher Ausprägung) ist angehalten, ein Leben lang konsequent Allgemeinmaßnahmen zur Blutdruckkontrolle umzusetzen (etwa Gewichtsreduktion, körperliches Training, Ernährungsanpassung etc.). Nach den jüngsten europäischen Vorgaben (ESC/ESH 2013) besteht die Indikation zur zusätzlichen medikamentösen Therapie ab einem Blutdruckniveau von 140/90 mmHg. Dies bedeutet, in der Kategorie "hochnormaler Blutdruck" (130 – 139/90 – 99 mmHg) ist auch dann keine Indikation mehr für die medikamentöse Behandlung gegeben, wenn das kardiovaskuläre Risiko unter Berücksichtigung aller Faktoren deutlich erhöht ist. Dies ist eine entscheidende Neuerung im Vergleich zu den Vorgaben der jüngeren Vergangenheit (Abb. 1).
Bezüglich der anzustrebenden Blutdruckzielwerte bestehen dies- bzw. jenseits des Atlantiks recht unterschiedliche Vorstellungen. Die europäischen Empfehlungen geben einen systolischen Zielwert von < 140 mmHg als für die meisten Patienten ausreichend an. Bei chronischer Nierenfunktionsstörung mit Proteinurie (ab 30 mg Albumin/d – Mikroalbuminurie) sollte der Wert auf maximal < 130 mmHg abgesenkt werden. Der systolische Wert kann höher avisiert werden, wenn die Patienten älter als 80 Jahre sind (140 – 150 mmHg). Der diastolische Wert sollte auf unter 90 mmHg reduziert werden, bei Diabetikern allerdings auf unter 85 mmHg (Abb. 2).
Nach US-amerikanischer Vorstellung (JNC 8) wird eine Reduktion des Blutdrucks auf < 140/90 mmHg als ausreichend in de facto allen Patientenkollektiven betrachtet, ungeachtet der Frage, ob etwa eine Nierenfunktionsstörung bzw. eine Proteinurie vorliegt(en). Bei älteren Patienten (in diesem Fall > 60 Jahre) sei ein Blutdruck von < 150/90 mmHg ausreichend.
Stellenwert der verschiedenen antihypertensiven Substanzklassen
Sowohl nach europäischen als auch US-amerikanischen Vorgaben sind vier Substanzklassen als "definitive" Firstline-Therapeutika einsetzbar: Thiaziddiuretika, Kalziumantagonisten (vorzugsweise langwirkende Dihydropyridine), ACE-Hemmer sowie AT1-Rezeptorantagonisten. Uneinigkeit besteht bezüglich des Stellenwertes von Betablockern. Die JNC 8 empfiehlt Betablocker nicht mehr als Therapeutika der ersten Wahl. Letztlich fußt diese Empfehlung auf den Ergebnissen des LIFE-trial. Diese bereits 2002 publizierte multizentrische Studie hatte eine höhere kardiovaskuläre und Gesamtmortalität bei diabetischen Hypertonikern gezeigt, wenn diese mit Atenolol anstelle von Losartan behandelt worden waren. Die ESC/ESH-Leitlinie betrachtet den möglichen Nutzen von Betablockern differenzierter und betont vor allem deren prognostisch günstige Wirkungen bei KHK-Patienten nach Herzinfarkt sowie bei Patienten mit Herzinsuffizienz. Patienten beider Kollektive würden signifikant von einer Behandlung mit kardioselektiven Betablockern (ohne intrinsische sympathomimetische Aktivität) profitieren. Aus diesem Grund sollten Betablocker nach europäischer Vorstellung weiterhin als Erstlinientherapeutika gelten. Diese Sichtweise wird vermutlich auch Eingang in die nächste Leitlinie der DHL finden.
Kombinationstherapie
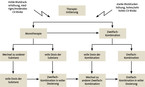
Auch die in den europäischen bzw. US-amerikanischen Leitlinien formulierten Konzepte zur medikamentösen Kombinationstherapie unterscheiden sich merklich. Während die JNC 8 (in Zusammenarbeit mit der ISH) ein praktikables, aber auch in gewisser Weise etwas simplifiziertes Schema zum praktischen Hypertonie-Management vorschlägt, erlaubt die europäische Vorgabe ein etwas individualisierteres Prozedere. Nach JNC 8/ISH-Empfehlungen soll zunächst zwischen jüngeren (Altersgrenze in diesem Fall 55 Jahre) und älteren Patienten unterschieden werden. Erstere sollen zur Erstlinienbehandlung eine RAS-blockierende Substanz, zweitere einen Kalziumantagonisten erhalten. Die zweite Stufe sieht eine Kombination beider Wirkstoffgruppen vor. Die dritte Stufe beinhaltet die zusätzliche Gabe eines Thiazids. Auf der vierten Stufe können schließlich Betablocker oder andere Substanzen (etwa Alphablocker oder Aldosteronantagonisten) hinzugefügt werden. Eine Berücksichtigung von Komorbiditäten entfällt.
Das europäische Konzept bietet zunächst die Möglichkeit, eine primäre Mono- oder Kombinationstherapie zu initiieren. Bei jeder Mono- und Kombinationstherapie sollte die Auswahl der Substanzen an den Komorbiditäten orientiert werden, eine Kombination zweier RAS-blockierender Wirkstoffe ist zu vermeiden. Sofern die Monotherapie nicht ausreichend wirkt, kann entweder die Dosis der Substanz gesteigert oder (bei gleichbleibender Dosis) ein zweites Medikament hinzugefügt werden. Analog wird auf allen weiteren Therapiestufen verfahren. Entscheidend sind in jedem Fall die größeren Individualisierungsmöglichkeiten der Therapie (Abb. 3).
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2015; 37 (20) Seite 42-46