Heute weiß man: Schon ein moderater Jodmangel kann der Schilddrüse schaden. Zwar hat sich die Jodversorgung in Deutschland in den letzten 20 Jahren wesentlich gebessert, etwa ein Drittel der Bevölkerung nimmt aber nach wie vor zu wenig Jod mit der Nahrung auf. Schwangere und stillende Frauen haben einen besonders hohen Jodbedarf und sollten deshalb immer supplementiert werden.
Jod ist ein essenzieller Bestandteil der Schilddrüsenhormonsynthese. Trijodthyronin (T3) enthält drei Jodatome, Levothyroxin (T4) vier. Ein schwerer Jodmangel führt zu einer unzureichenden Schilddrüsenhormonproduktion und kann eine Hypothyreose verursachen. Ein weniger stark ausgeprägter Jodmangel führt zur Hyperplasie, aber auch zur Hypertrophie der Thyreozyten. Die Folge ist ein Wachstum der Schilddrüse (Struma diffusa), das zum Teil mit Knotenbildung einhergeht (Struma nodosa). Auch eine alleinige Knotenbildung ohne Vergrößerung des Organs ist möglich. Bei jahrelang bestehendem Jodmangel mit nodöser Veränderung der Schilddrüse können sich autonome Areale bilden, die meist als isolierte Bezirke (autonome Adenome), gelegentlich aber auch als diffuse Autonomie auftreten und das ganze Organ betreffen.
Schon in Regionen mit normaler Jodversorgung sind autonome Funktionsstörungen zu beobachten, in einem Jodmangelgebiet aber natürlich erheblich häufiger.
Die Struma diffusa und nodosa treten in Deutschland endemisch auf. Epidemiologische Studien in Norddeutschland (SHIP-Studie) und in Süddeutschland (KORA-Studie) zeigten – je nach Lebensalter – bei 20 – 80 % der Bevölkerung morphologische Veränderungen der Schilddrüse [1 – 3].
Mehr Operationen in Deutschland
Bei einer Screening-Untersuchung in großen Betrieben in Deutschland hatten circa 25 % der Probanden Schilddrüsenknoten [4]. Die Krankheitshäufigkeit der Struma hängt auch direkt mit der Jodversorgung der jeweils untersuchten Bevölkerung zusammen. Eine indirekte Folge des Jodmangels ist, dass in Deutschland die Anzahl an Schilddrüsenoperationen mit über 100 pro 100.000 Einwohnern mehr als doppelt so hoch liegt wie die Zahl der Operationen im gesamten Resteuropa – ausgenommen Österreich mit ähnlich hohen Op.-Zahlen. Eine verbesserte Jodversorgung kann daher auch zur Abnahme der Operationshäufigkeit führen. Dieser Trend ist in Deutschland erfreulicherweise in den letzten Jahren erkennbar.
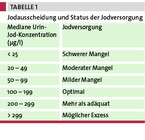
Von einer optimalen Jodversorgung geht die WHO bei einer Jodausscheidung von 100 – 199 µg/l aus. Ein milder Jodmangel besteht bei 50 – 99 µg/l, ein moderater bei 25 – 49 µg/l und ein schwerer bei weniger als 25 µg/l (vgl. Tabelle 1). Die Jodausscheidung beim einzelnen Menschen zu bestimmen bringt jedoch nichts, denn dabei wird nur die an dem Tag bestehende Jodaufnahme indirekt durch die Jodausscheidung gemessen. Deren Untersuchung ist nur in größeren Bevölkerungskollektiven sinnvoll, um den Jodstatus einer Population zu klären.
Heute bessere Jodversorgung
In Deutschland ist die Jodversorgung über die natürliche Nahrung generell unzureichend. Der Arbeitskreis Jodmangel e. V. bemüht sich deshalb seit Ende der 1980er-Jahre, diese Mangelsituation zu verbessern [5], was ihm durch die Einführung von jodiertem Speisesalz gelang [6]. Seit 1993 kann es ohne Deklarationspflicht in lose verkauften Lebensmitteln und in Gemeinschaftsverpflegungen eingesetzt werden. Es gilt dabei das Freiwilligkeitsprinzip: Jedem bleibt es selbst überlassen, jodiertes Speisesalz im Haushalt zu verwenden oder nicht.
Mittlerweile verwenden knapp 80 % aller Privathaushalte jodiertes Speisesalz. Mit fünf Gramm dieses Salzes können so 100 µg Jod aufgenommen werden. Wesentlich wichtiger als der individuelle Jodgebrauch ist der Anteil des jodierten Speisesalzes in sogenannten Großgebinden, die etwa bei der Herstellung von Lebensmitteln in Bäckereien und Fleischereien eingesetzt werden. Anfang der 2000er-Jahre betrug der Anteil maximal 35 %, was wesentlich zu einer besseren Jodversorgung beitrug. So strich die WHO 2007 Deutschland von der Liste der Länder mit Jodmangel. Seither nimmt allerdings der Anteil des Verbrauchs solcher Großgebinde wieder deutlich ab und liegt jetzt unter 30 %.
Ungünstig wirkt sich zudem aus, dass die berechtigte Forderung von Ärzten und Gesundheitsbehörden (Healthclaim der EU) nach einem geringeren Salzkonsum – um Bluthochdruck zu verhindern – auch mit einer niedrigeren Jodversorgung einhergeht.
Jodbedarf und Lebensphase
Der Jodbedarf ist in jeder Lebensphase anders. Ein besonders hoher Bedarf liegt in der Schwangerschaft und in der Stillzeit vor. Die altersadaptierten Empfehlungen für die tägliche Jodaufnahme sind in Tabelle 2 zusammengefasst.
Jodversorgung bei Kindern
Eine große Untersuchung des Jodstatus bei Kindern und Jugendlichen nahm das Robert Koch-Institut (RKI) von 2003 – 2006 vor. In 167 für Deutschland repräsentativen Städten und Gemeinden wurden mehrere Tausend Kinder rekrutiert. Die mediane Jodausscheidung betrug in diesem Kollektiv 117 µg/l [7]. Der Wert befand sich damit nur knapp über dem unteren Grenzwert, den die WHO anstrebt. 40 Prozent der Kinder und Jugendlichen lagen unter 100 µg/l, was auch die Daten der DONALD-Studie bestätigten. Nach einem Anstieg der Jodversorgung bei Kindern in den 1990er-Jahren und einem Plateau von 2004 – 2006 sank die Versorgung anschließend wieder deutlich ab [8, 9].
Jodversorgung bei Erwachsenen
Von 2012 – 2013 überprüfte das RKI im Auftrag des Bundeslandwirtschaftsministeriums die Jodversorgung in Deutschland im Rahmen des Gesundheitssurvey für Erwachsene (DEGS). Die Nettostichprobe von 8.252 Probanden erlaubte gut validierte Querschnittsanalysen für 18- bis 79-Jährige. Die geschätzte Jodzufuhr in der DEGS-Studie lag bei Männern im Median bei 125,9 Mikrogramm pro Tag und bei Frauen täglich bei 125,3 Mikrogramm. Der geschätzte mittlere Jodbedarf wurde damit von etwa 70 % der Erwachsenen gedeckt.
So wissen wir, dass die meisten erwachsenen Menschen zwar eine ausreichende Jodversorgung haben, aber auch etwa 31 % der Männer und 33 % der Frauen unterhalb des geschätzten Bedarfs liegen (vgl. Tabelle 3). Besonders jüngere Frauen sind betroffen [10].
Jod in Schwangerschaft und Stillzeit
Schwangere haben grundsätzlich einen höheren Jodbedarf [11]. Dieser steigt durch eine erhöhte renale Jodclearance der Mutter, einen größeren extrazellulären Verteilungsraum und durch eine Steigerung der Bindungsproteine. Da Schilddrüsenhormone eiweißgebunden transportiert werden, kommt es zu diesem wesentlich höheren Bedarf in der Schwangerschaft. Für die Schilddrüsenhormonproduktion muss immer eine ausreichende Jodmenge vorhanden sein. Die kindliche Produktion beginnt etwa in der 12. Schwangerschaftswoche. Das hierfür benötigte Jod kann der Fetus nur aus dem mütterlichen Jodpool beziehen.
Eine britische Studie hat neulich gezeigt, dass die kognitive Entwicklung von Kindern durch eine mangelnde Jodversorgung der Mutter in der Schwangerschaft ungünstig beeinflusst wird [12]. Sowohl der Gesamt-Intelligenz- als auch der verbale Intelligenzquotient sowie die Lesegenauigkeit und das Leseverständnis waren bei Kindern mit schlechter Jodversorgung der Mütter in der Schwangerschaft signifikant schlechter als bei einer guten Jodversorgung.
Eine optimale Jodversorgung ist auch für die Entwicklung heranreifender Kinder bedeutsam. Bei schwerem Jodmangel kommt es zu kindlichen somatischen und kognitiven Entwicklungsstörungen. Ein extremes Beispiel ist der kindliche Kretinismus. Diese ausgeprägten Folgen des Jodmangels sind durch die verbesserte Jodversorgung in Deutschland praktisch eliminiert. Aber auch leichtere Formen des Jodmangels in der Schwangerschaft können zu messbaren Veränderungen bei den Kindern führen.
Fazit
Die Deutsche Gesellschaft für Endokrinologie hat deshalb im Rahmen der Initiative "Klug Entscheiden" der Deutschen Gesellschaft für Innere Medizin eine Empfehlung ausgesprochen: Frauen in der Schwangerschaft und in der Stillzeit mit 150 – 200 µg Jod zu supplementieren [13]. Auch Patientinnen mit Hashimoto-Thyreoiditis und Frauen mit Morbus Basedow in Remission sind von dieser Empfehlung nicht ausgenommen.
Interessenkonflikte: Der Autor hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2018; 40 (5) Seite 44-46