Die hausärztliche oder internistische Praxis ist meist die erste Anlaufstelle für Männer, wenn es um Störungen des Sexuallebens geht. Diese Störungen sind häufig durch Komorbiditäten und einen ungesunden Lebensstil bedingt, können aber auch durch Nebenwirkungen von Medikamenten und andere Erkrankungen (z. B. metabolisches Syndrom) bedingt sein. Eine Sexualanamnese kann hier Klarheit schaffen.
Besonders junge Kolleg:innen sind oft zu Beginn ihres Berufslebens noch unerfahren bezüglich des Sexuallebens von Männern (und Frauen), vor allem was die Störungen im höheren Alter anbelangt. Aber auch der Patient selbst, derseine Störungen meist schon seit Längerem wahrnimmt, sucht häufig erst sehr spät oder aufgrund eines konkreten Anlasses (z.B. neue Partner:in) das Gespräch. Für den Patienten kostet es oft große Überwindung, sexuelle Probleme anzusprechen, da aus seiner Sicht viele Vorbehalte bestehen:
- Scham, Ängste
- Unfähigkeit, sexuelle Probleme anzusprechen
- Schwäche, "es" zugeben zu müssen
- Identitäts-/Selbstwertverlust
- Bester Gesprächsbeginn
- Wortwahl
Der Patient weiß oft nicht, wie er das Gespräch auf das Thema lenken soll. So kommt es dann zum sogenannten "Columbo-Effekt". Das heißt, erst beim Verlassen des Sprechzimmers kommt der Betroffene auf das Thema, dreht sich z.B. in der Tür noch mal um und sagt: "Ich hätte da noch was, das ich schon seit Längerem mit Ihnen besprechen wollte …" Meist ist das Problem aber nicht in wenigen Minuten zu klären. Um dem Patienten trotzdem das Gefühl zu geben, dass man sich genügend Zeit für ihn nimmt, sollten Sie in diesem Fall einen weiteren Termin vereinbaren.
Der Vorteil in der hausärztlichen Versorgung ist, dass Sie als behandelnde Ärzt:in den Patienten und seine Komorbiditäten schon gut kennen und in der Regel bereits eine vertrauensvolle Arzt-Patienten-Beziehung aufbauen konnten. Der Nachteil ist aber genau hier die Tatsache, dass man das soziale Umfeld ebenfalls mitbetreut. Dies kann dazu führen, dass der Patient zögert, etwas Intimes anzusprechen, z.B. eine Affäre zu haben. Es ist deshalb schwierig, die oft sehr unterschiedlichen Störungen nachvollziehen zu können, aber gerade hierbei ist es wichtig, dem Patienten immer das Gefühl zu geben, dass man seine Probleme ernst nimmt und sich derer annimmt. Hierunter fällt
z.B. auch der 80-jährige Patient, der darüber klagt, neuerdings nur noch einmal pro Tag Geschlechtsverkehr haben zu können und nicht mehr, wie bis vor Kurzem, zwei- bis dreimal täglich.
Die Sexualanamnese
Eine richtungsweisende, aber nicht zu detaillierte Sexualanamnese sollte es ermöglichen, das jeweilige Problem zu erkennen und den Patienten an die entsprechenden Facharztkolleg:innen (meist Urologie/Andrologie) zu überweisen. Komorbiditäten, vor allem Komponenten des metabolischen Syndroms und Miktionsstörungen, sowie ein ungesunder Lebensstil (wenig Bewegung, Rauchen, exzessiver Alkoholkonsum und Übergewicht) sind Risikofaktoren für sexuelle Funktionsstörungen. Einen einfachen Zugang zum Patienten können Sie durch die Aussage schaffen, dass Betroffene mit ähnlichen Risikofaktoren häufig Erektionsprobleme oder Libidostörungen haben, und die anschließende Frage, ob dies auch auf ihn zutrifft. Nicht jeder Patient mit sexuellen Funktionsstörungen hat auch Leidensdruck. Das bedeutet, es ist nicht immer eine Therapie erwünscht. Dies kann sich aber im weiteren Leben wieder ändern!
Die häufigsten sexuellen Funktionsstörungen sind:- erektile Dysfunktion
- Ejaculatio praecox
- Libidoverlust (z. B. durch Testosteronmangel)
Erektile Dysfunktion
Um eine Erektionsstörung zu erfragen, sollten Sie detailliert nachfragen, ob der Penis bei sexueller Stimulation größer (Tumeszenz), aber auch härter (Rigidität) wird. Hier eignet sich die Frage nach der Erektion während einer Selbstbefriedigung (Masturbation) besser als während des Geschlechtsverkehrs, da häufig kein regelmäßiger Verkehr mehr stattfindet. Eine relativ einfache Einteilung ist der Erektionshärtegrad (0 – 4):
0: keine Veränderung bemerkbar
1: vergrößert, aber nicht hart
2: hart, aber nicht hart genug für eine Penetration
3: hart genug für eine Penetration, aber nicht vollständig hart
4: vollständig hart und vollständig steif
Dem Patienten fällt es in der Regel schwer, seine Erektion zu beschreiben. Hier sind geschlossene Fragen meist am zielführendsten: "Wird der Penis bei Stimulation größer? Wird er hart? Wird er hart genug für eine Penetration?"
Die Libidostörung ist das Leitsymptom eines sekundären Hypogonadismus (Testosteronmangel im Alter). Männer haben bei gesundem Lebensstil und ohne Komorbiditäten einen normalen Testosteronspiegel bis ins hohe Alter, jedoch sind gerade die Männer, die in hausärztlicher oder internistischer Betreuung sind, meist komorbide beziehungsweise haben andere Risikofaktoren wie etwa einen ungesunden Lebensstil.
Um eine Libidostörung zu erfragen, sollte die aktuelle Situation nicht mit "früher" verglichen werden, sondern der erfragte Zeitraum möglichst genau definiert werden und sich am besten auf die letzten ein bis zwei Jahre beziehen. Bitte erfragen Sie nicht, ob der betroffene Patient noch Lust auf seine Partner:in hat, sondern versuchen Sie, dies unabhängig davon zu evaluieren, ob eine Partner:in vorhanden ist oder nicht, etwa durch die Frage: "Stimuliert es Sie, wenn Sie sich einen Pornofilm/den Playboy anschauen?", Auch wenn der Mann kein pornografisches Material konsumiert, kann er sich darunter etwas vorstellen und die Frage adäquat beantworten. Hier ist auch zu beachten, ob weitere Komponenten eines sekundären Testosteronmangels vorhanden sind. Am häufigsten klagen die Patienten über allgemeine Antriebslosigkeit (Adynamie), Gewichtszunahme (viszerales Fett) und Stimmungsschwankungen beziehungsweise depressive Verstimmungen. Richtungsweisend ist die Bestimmung des Testosteronspiegels (Abnahme am Vormittag aufgrund der zirkadianen Rhythmik). Sollte hier ein Testosteronmangel nachgewiesen werden, kann der Patient an eine urologische oder andrologische Kolleg:in überwiesen werden, um dies weiter abzuklären.
Ejaculatio praecox
Die Ejaculatio praecox (vorzeitiger Samenerguss) ist durch das Vorhandensein aller drei folgenden Komponenten definiert:
- Die intravaginale Ejakulationslatenzzeit (IELT), die Zeit von Penetration bis Ejakulation, beträgt < 1 – 2 Minuten
- Unvermögen, die Ejakulation hinauszögern zu können
- Persönlicher Leidensdruck oder zwischenmenschliche Probleme
Sollte der letzte Punkt das Hauptsymptom des Patienten sein, muss dies unbedingt urologisch beziehungsweise andrologisch abgeklärt werden, da gleichzeitig eine beginnende Erektionsstörung bestehen könnte, die dann die eigentliche Ursache der Problematik sein kann.
Benignes Prostata-Syndrom
Das benigne Prostata-Syndrom (BPS) mit den entsprechenden obstruktiven beziehungsweise irritativen Miktionsstörungen ist eine häufige Diagnose des älteren Mannes, bedingt durch die Veränderungen in der Prostata im Alter (vgl. Abb. 1). Richtungsweisend ist hier der mittels des Internationalen Prostata-Symptomen-Scores (Barry 1992) aufaddierte Score, anhand dessen ein Therapiebedarf abgeschätzt werden kann.
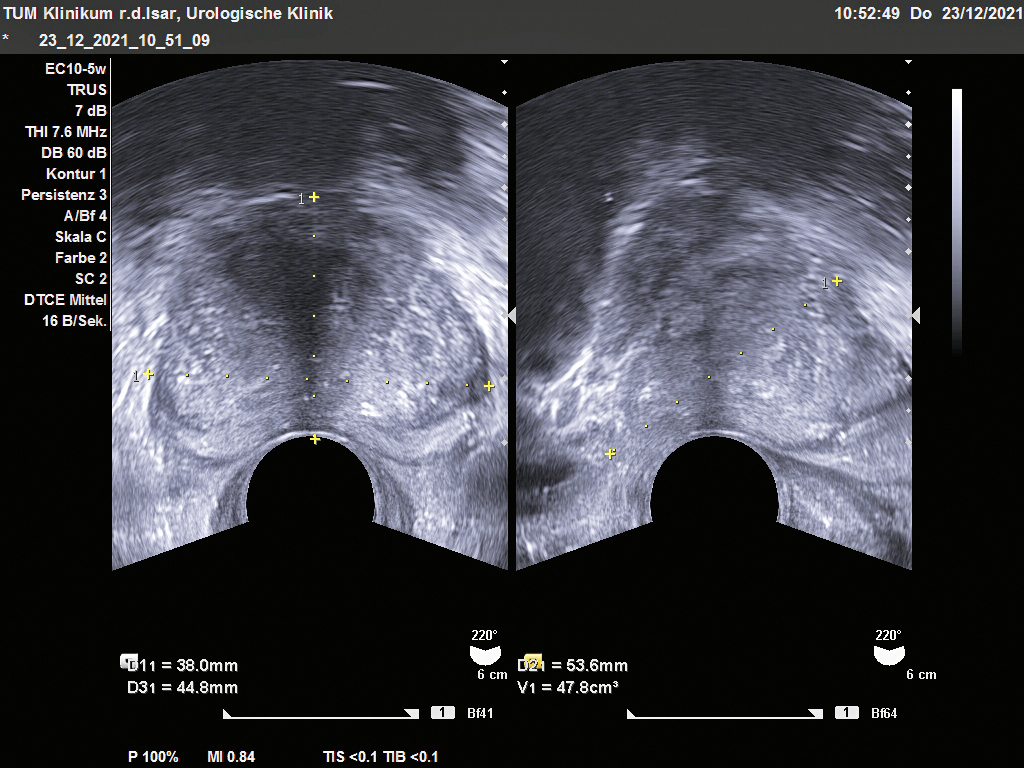 Abb. 1: Gutartige Prostatavergrößerungen lassen sich per transrektalem Ultraschall (TRUS) in zwei Ebenen gut erkennen. Zum Vergrößern bitte klicken.
Abb. 1: Gutartige Prostatavergrößerungen lassen sich per transrektalem Ultraschall (TRUS) in zwei Ebenen gut erkennen. Zum Vergrößern bitte klicken.
Bei entsprechendem Score oder entsprechender Symptomatik kann dies auch die Möglichkeit bieten, dem Patienten vor Überweisung zu einer Urolog:in den Hinweis zu geben, dass dort eventuell sexuelle Funktionsstörungen abgefragt werden. Denn die Therapie des BPS-Syndroms kann schließlich nicht nur zu einer Verbesserung, sondern auch zur Verschlechterung der sexuellen Funktion führen. Wurde der Patient bereits zuvor hausärztlich oder internistisch auf das Erfragen sexueller Funktionsstörungen in der urologischen Praxis vorbereitet, fällt es ihm wesentlich leichter, die doch sehr intimen Fragen zu beantworten, da er sich nicht"überrumpelt" fühlt.
- Der Patient hat oft Scham, über sexuelle Störungen zu sprechen.
- Eine Sexualanamnese hilft, das Problem zu erkennen.
- Zu den häufigsten sexuellen Funktionsstörungen zählen: erektile Dysfunktion, Ejaculatio praecox und Libidoverlust, z. B. durch einen Testosteronmangel.
Prof. Dr. med. Kathleen Herkommer MBA
- Sexuelle Dysfunktionen (1): Grundlagen und Diagnostik
- Sexuelle Dysfunktionen (2): Therapieoptionen für die Hausarztpraxis
- Benignes Prostatasyndrom: Abwarten oder behandeln? Leidensdruck entscheidet
- Sexualstörungen: Lassen Sie uns darüber reden
- Sexuelle Funktionsstörungen des Mannes: Ärztliches Gespräch kann Wunder wirken
Erschienen in: doctors|today, 2022; 2 (1) Seite 18-20


