Die Herzinsuffizienz ist in Deutschland die dritthäufigste Todesursache und die häufigste internistische Diagnose bei Krankenhausaufnahme. Die neuesten Leitlinien der Europäischen Herzgesellschaft (ESC, European Society of Cardiology) wurden 2016 publiziert. Seither hat sich in der Therapie der Herzinsuffizienz viel getan, wie die SGLT-2-Inhibitoren mit ihrem kardioprotektiven Wirkprofil bei Diabetes oder die positiven Effekte der Pulmonalvenenisolation zeigen. Eine bessere Vor-Ort-Versorgung versprechen die neuen Heart Failure Units.
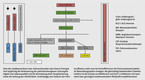
Den ESC-Leitlinien, das sei hier explizit erwähnt, ist vor allem das Behandlungsschema für Herzinsuffizienz mit eingeschränkter Pumpfunktion gut gelungen (vgl. Abb. 1).
Vorhofflimmern
Mehr als die Hälfte der Patienten mit Erstdiagnose "Herzinsuffizienz" hat ein Vorhofflimmern (vgl. Kasusitik). Das verschlechtert die Prognose [1]. Zunächst erscheint es schlüssig zu sein, bei Herzinsuffizienten nicht nur eine reine Frequenz-, sondern auch eine Rhythmuskon-
trolle beziehungsweise möglichst lange Phasen von Sinusrhythmus zu erreichen. In der multizentrischen AF-CHF-Studie (Atrial Fibrillation and Congestive Heart Failure) wurden vier Jahre lang über 1.300 herzinsuffiziente Patienten in Kanada, den USA, Brasilien, Argentinien, Europa und Israel mit einer Frequenz- versus Rhythmuskontrolle überwacht. Für den Erhalt des Sinusrhythmus ergab sich aber kein Vorteil.
Als Alternative oder bei Versagen der medikamentösen Behandlung hat sich in den letzten Jahren die interventionelle Therapie des Vorhofflimmerns mittels Katheterablation und speziell der Pulmonalvenenisolation (PVI) etabliert. In der aktuellen CASTLE-AF-Studie erhielten Patienten entweder eine Katheterablation mittels Pulmonalvenenisolation oderoder eine medikamentöse Therapie. Es zeigte sich, dass sich durch die PVI bei Patienten mit Herzinsuffizienz und gleichzeitigem Vorhofflimmern das Überleben verbessern lässt. Die "Number needed to treat" lag bei nur 7 [2]. Profitiert haben vor allem Patienten, die noch am Anfang der Entwicklung einer Herzinsuffizienz standen. Deren Zahl war allerdings gering und die Patientenrekrutierung dauerte sehr lang. Die Pulmonalvenen-
isolation scheint aber eine sehr gute Behandlungsoption bei eingeschränkter Pumpfunktion und Vorhofflimmern zu sein.
Diabetes mellitus
Einen besonderen Stellenwert in den Leitlinien nehmen die Komorbiditäten ein. Aus eigenen Studien wissen wir, dass über die Hälfte der Patienten mit Herzinsuffizienz mehr als sieben Komorbiditäten hat, die Mortalität und Lebensqualität bestimmen. Diabetes und Herzinsuffizienz treten häufig gemeinsam auf und eine Diabeteserkrankung verschlechtert die Prognose der Herzinsuffizienz. Wichtig bei diesen Patienten sind deshalb vor allem Medikamente, mit denen sich beide Komorbiditäten positiv beeinflussen lassen. Pio- und Rosiglitazon erhöhen die Inzidenz von Herzinsuffizienz und sollten vermieden werden. Metformin, das seit vielen Jahren einen festen Stellenwert in der Diabetestherapie hat, wird als orales Antidiabetikum empfohlen. Aus Metaanalysen ist bekannt, dass Metformin die Herzinsuffizienz nicht negativ beeinflusst. Als besonders protektiv stellt sich die neue Stoffgruppe der sogenannten SGLT-2-Inhibitoren für herzinsuffiziente Diabetiker heraus. Diese Substangruppe wirkt unabhängig vom Insulinstoffwechsel und hemmt in der Niere natriumabhängige Glukosetransporter. SGLT-2-Inhibitoren zeigen ein günstiges Wirkprofil im Hinblick auf kardiovaskuläre Ereignisse bei Risikopatienten und reduzieren das Gesamtrisiko für nicht-tödlichen Herzinfarkt, Schlaganfall oder Tod durch kardiovaskuläre Ursachen [3].
Eine interessante Beobachtung ist, dass sie die Häufigkeit der Hospitalisierung wegen Herzinsuffizienz signifikant senken. SGLT-2-Inhibitoren sind gut verträglich. Zu deren klinisch relevanten Nebenwirkungen zählen hauptsächlich genitale Mykosen. Vor allem Metformin und SGLT-2-Inhibitoren sind daher zur oralen antidiabetischen Therapie bei Herzinsuffizienz empfohlen.
Heart Failure Units
Die Herzinsuffizienz ist eine häufige Erkrankung. Da die Patienten nicht nur in spezialisierten Zentren behandelt werden, müssen die Interaktionen zwischen den unterschiedlichen Behandlungsgruppen (z. B. Hausärzten, Kardiologen, Schwerpunktkliniken, Rehakliniken und übergeordneten Zentren) abgestimmt erfolgen. Hier gibt es lokal häufig große Unterschiede. Die Deutsche Gesellschaft für Kardiologie zertifiziert daher momentan sogenannte Heart Failure Units zum Aufbau von eigenständigen Netzwerken der verschiedenen Sektoren, um die lokale Versorgung der herzinsuffizienten Patienten zu koordinieren und zu optimieren.
Interessenkonflikte: Die Autoren haben keine deklariert
Erschienen in: Der Allgemeinarzt, 2019; 41 (14) Seite 54-57