Die häufigste Form einer peripheren Fazialisparese ist die idiopathische Fazialisparese, daneben existieren entzündliche, traumatische, tumoröse und metabolische Formen. Eine periphere Fazialisparese ist klinisch nicht von einer nukleären Fazialisparese als Folge einer Hirnstammläsion zu unterscheiden. Gegenüber einer zentralen fazialen Parese lässt sie sich jedoch meistens gut abgrenzen.
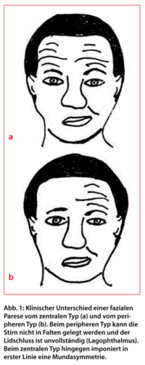
Die motorischen Fasern als Hauptbestandteil des Nervus facialis nehmen ihren Ursprung vom Fazialiskerngebiet im Bereich des Pons, um dann nach einem kurzen intrapontinen Verlauf ventral aus dem Hirnstamm aus- und in den knöchernen Canalis facialis der Schädelbasis einzutreten. Diese motorischen Fasern innervieren die mimische Muskulatur sowie den M. stapedius. Die Neuronen des Fazialiskerngebietes, die die kraniale mimische Muskulatur (insbesondere M. frontalis und M. orbicularis oculi) versorgen, erhalten dabei über den Tractus corticonuclearis Projektionen sowohl vom kontralateralen als auch vom ipsilateralen motorischen Kortex, wohingegen an den die kaudale mimische Muskulatur versorgenden Neuronen lediglich Projektionen vom kontralateralen motorischen Kortex enden. Aufgrund dieser anatomischen Besonderheit lassen sich klinisch zwei Formen der fazialen Parese abgrenzen, nämlich ein zentraler Typ und ein peripherer Typ (Abb. 1). Beim zentralen Typ liegt eine Läsion oberhalb des Fazialiskerngebietes (im Tractus corticonuclearis oder primären motorischen Kortex) vor. Da die Schädigung dabei (z. B. bei einem Hirninfarkt) typischerweise einseitig auftritt, ist nur der kaudale Teil der kontralateralen mimischen Muskulatur betroffen (Mundasymmetrie). Stirnrunzeln und Augenschluss bleiben hingegen erhalten, da die erhaltenen Verbindungen vom ipsilateralen motorischen Kortex zu diesen Muskeln für eine entsprechende Kompensation sorgen. Da der Nervus facialis selber bei dieser Art von Lähmung nicht geschädigt ist, sollte dem Terminus „zentrale faziale Parese“ gegenüber der Bezeichnung „zentrale Fazialisparese“ der Vorzug gegeben werden. Im Gegensatz zum zentralen Typ sind bei einer „peripheren fazialen Parese“ das Stirnrunzeln und der Augenschluss ebenfalls beeinträchtigt. Ursächlich für diesen Lähmungstyp kann eine periphere Fazialisparese im eigentlichen Sinne sein, aber auch eine nukleäre Fazialisparese durch Läsion des Fazialiskerns im Hirnstamm.
Neben motorischen Fasern führt der Nervus facialis efferente parasympathische Fasern für die Tränendrüse und sämtliche Speicheldrüsen mit Ausnahme der Parotis, afferente sensorische Fasern von der Zunge (für die Qualitäten süß, sauer und salzig) sowie afferente somatosensible Fasern von der Haut des äußeren Gehörganges. Diese Fasern verlassen alle gemeinsam mit den motorischen Fasern den Hirnstamm, trennen sich dann aber in unterschiedlichen Höhen von den motorischen Fasern, so dass ein Fehlen oder Vorhandensein entsprechender Symptome (z. B. Geschmacksstörung, fehlender Tränenfluss) Hinweise auf die Läsionshöhe einer peripheren Fazialisparese geben kann.
Ursachen einer peripheren Fazialisparese
Die sogenannte idiopathische periphere Fazialisparese macht ca. 75 % aller Fälle einer peripheren fazialen Parese aus [3]. Definitionsgemäß ist die Zusatzdiagnostik hierbei vollständig unauffällig. Ätiologisch wird jedoch eine lokale Reaktivierung einer Herpes-simplex-Virus (HSV)-Infektion im Bereich des Ganglion geniculi im Canalis facialis angenommen [3]. Daneben können verschiedene entzündliche, traumatische, neoplastische oder metabolische Ursachen zu einer peripheren Fazialisparese führen (Übersicht).
Diagnostik bei peripherer fazialer Parese
Neben einer sorgfältigen Anamnese (Zeckenstich bzw. Erythema migrans? Kopftrauma? Ohrenschmerzen bzw. Effloreszenzen im äußeren Gehörgang?) kommt der klinisch-neurologischen Untersuchung bei einer neu aufgetretenen fazialen Parese eine zentrale Bedeutung zu. Zunächst muss dabei eine zentrale faziale Parese von einer peripheren Parese abgegrenzt werden. Eine neu aufgetretene zentrale faziale Parese spricht bis zum Beweis des Gegenteils für einen frischen Hirninfarkt oder eine intrazerebrale Blutung und erfordert eine umgehende stationäre Einweisung in eine „stroke unit“ zur weiteren Diagnostik und Therapie. Im Einzelfall kann eine Abgrenzung zwischen einer inkompletten peripheren Fazialisparese und einer zentralen Parese diagnostische Schwierigkeiten bereiten. In einem solchen Falle können neurophysiologische Untersuchungen (z. B. Blinkreflex, Neurographie, Elektromyographie) zur Differenzierung herangezogen werden. Bis zum sicheren Ausschluss einer zentralen Parese sollte zunächst jedoch immer von einer solchen ausgegangen und wie oben beschrieben verfahren werden.
Liegt eine Fazialisparese vom peripheren Typ vor und fehlen zusätzliche klinische Symptome einer Hirnstammschädigung (z. B. Hemiparese, Augenmotilitätsstörungen), so ist eine zerebrale Ischämie oder Blutung zwar nicht vollständig ausgeschlossen, jedoch eher unwahrscheinlich.
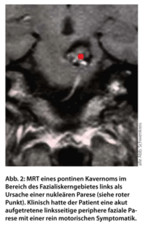
Untersuchungen zur ätiologischen Abklärung einer peripheren Fazialisparese umfassen typischerweise eine kranielle MRT, eine Liquorpunktion sowie verschiedene neurophysiologische Untersuchungen (Blinkreflex, Neurographie, Elektromyographie, transkranielle Magnetstimulation). Die MRT dient dabei insbesondere dem Ausschluss einer nukleären Parese im Rahmen einer Hirnstammläsion (Abb. 2), die Liquoruntersuchung dem Ausschluss einer spezifischen entzündlichen Ursache (insbesondere Neuroborreliose). Mit Hilfe der transkraniellen Magnetstimulation (TMS) ist eine gewisse lokalisatorische Diagnostik möglich: Ein erhaltenes Antwortpotenzial bei kanalikulärer Stimulation des N. facialis (Eintritt in das Felsenbein) spricht z. B. gegen eine idiopathische Fazialisparese und für eine mehr proximal gelegene periphere oder eine nukleäre Läsion [11] (Abb. 3). Zusätzlich sind eine konsiliarische HNO-ärztliche Untersuchung zur Abklärung möglicher otogener Ursachen sowie eine augenärztliche Untersuchung zur Beurteilung der Kornea bei inkomplettem Lidschluss empfehlenswert.
Prognose der peripheren Fazialisparese
Die Prognose der peripheren Fazialisparese ist abhängig vom Ausmaß der axonalen Schädigung des Nerven und damit auch von der Ätiologie. Die idiopathische Fazialisparese hat dabei prinzipiell eine gute Prognose. Lediglich bei 16 % der Patienten verbleiben eine störende Restparese oder Synkinesien bzw. autonome Störungen („Krokodilstränen“) aufgrund von Fehlsprossungen im Rahmen der Nervenregeneration [9]. Auch die periphere Fazialisparese als Symptom einer akuten Neuroborreliose heilt unter einer antibiotischen Therapie in den meisten Fällen rasch und folgenlos aus [1].
Deutlich schlechter ist die Prognose beim Zoster oticus: Aufgrund der dort sehr ausgeprägten axonalen Schädigung des Nerven sind Defektheilungen bei diesen Patienten sehr häufig [5]. Bei den traumatischen Fazialisparesen im Rahmen von Felsenbeinfrakturen haben primäre Läsionen, welche typischerweise mit mehr oder weniger ausgeprägten Zerreißungen von Axonen einhergehen, eine deutlich schlechtere Prognose als sekundäre Paresen, welche mit einer zeitlichen Latenz zum Trauma auftreten und typischerweise durch eine ödematöse Schwellung verursacht werden [6]. Zur individuellen Prognoseabschätzung kann die Elektroneurographie des N. facialis herangezogen werden. Eine Erniedrigung der motorischen Amplitude um mehr als 90 % im Vergleich zur Gegenseite zu einem Zeitpunkt von mehr als 14 Tagen nach Auftreten der Parese zeigt eine ausgeprägte axonale Schädigung mit Wallerscher Degeneration und damit eine schlechte Prognose an [7].
Therapie der peripheren Fazialisparese
Bei den symptomatischen Formen wird entsprechend der Ätiologie behandelt. Die Therapie der idiopathischen peripheren Fazialisparese besteht aus der Gabe von Prednisolon in einer Dosierung von 2 x 25 mg/Tag p.o. über zehn Tage, wobei innerhalb von 72 Stunden nach Symptombeginn mit dieser Therapie begonnen werden sollte [13]. Zusätzlich ist Physiotherapie zum Training der mimischen Muskulatur sinnvoll [10]. Weitere supportive Therapien umfassen das Anlegen eines Uhrglasverbandes (Abb. 3) in Kombination mit Tränenersatz bzw. Dexpanthenolsalbe bei unvollständigem Lidschluss [2]. Obwohl eine lokale HSV-Infektion als Ursache der idiopathischen peripheren Fazialisparese vermutet wird, waren antivirale Substanzen in verschiedenen Studien nicht wirksamer als Plazebo [8].
Bezüglich der diabetischen peripheren Fazialisparese sind leider kaum Therapiestudien vorhanden. Es existiert lediglich eine ältere offene Studie, in welcher eine bessere Rückbildung unter Kortison beschrieben wurde [12]. Unter pragmatischen Aspekten wird daher zumindest bei ausgeprägter oder progredienter Symptomatik auch bei der diabetischen peripheren Fazialisparese eine Therapie mit Prednisolon empfohlen, wobei unbedingt eine engmaschige Blutzuckerkontrolle erfolgen muss.
Die supportive Therapie der symptomatischen Fazialisparese entspricht der der idiopathischen peripheren Fazialisparese. Bei unvollständiger oder fehlender Regeneration und persistierendem Lagophthalmus können verschiedene operative Verfahren (z. B. Goldimplantat im Bereich des Oberlides) in Betracht gezogen werden [4], wobei bei der idiopathischen peripheren Fazialisparese mindestens zwölf Monate abgewartet werden sollten.

Erschienen in: Der Allgemeinarzt, 2012; 34 (2) Seite 22-24