Husten ist wahrscheinlich der häufigste Grund, warum Kinder dem Arzt vorgestellt werden. Auch wenn die kleinen Patienten nicht immer vom Husten beeinträchtigt sein müssen, wirkt sich die Symptomatik ungünstig auf den Allgemeinzustand, auf Konzentration und Schlaf aus und belastet so irgendwann die gesamte Familie. Aus diesem Grund ist der Leidensdruck der Eltern groß und die Erwartungshaltung an den behandelnden Arzt entsprechend hoch. Das wiederum hat eine gesteigerte Bereitschaft zur Verordnung von Medikamenten zur Folge, deren Benefit nicht immer überprüft werden kann.
Husten-Rezeptoren reagieren auf Temperaturunterschiede, auf chemische oder mechanische Reize. Sie sind lokalisiert im Pharynx, dem Larynx und am Tracheobronchialbaum. Werden sie einmal stimuliert, folgt der Hustenstoß als Reflex, initiiert durch das Hustenzentrum in der Medulla oblongata.
Eingeleitet wird der Hustenreflex durch eine tiefe Inspiration, gefolgt von einer kurzen, aber kraftvollen Ausatmung gegen die verschlossene Glottis. Beim Öffnen der Glottis verschließt sich schließlich der Nasopharynx und die Atemluft kann aus dem geöffneten Mund entweichen. In diesem Ablauf gibt es viele Variationen, die man u. a. als Hüsteln, Räuspern oder Bellen beschreiben kann. Klang und Lautstärke des Hustens sind schließlich abhängig von der Vibration der großen Atemwege, den laryngealen Strukturen und den rheologischen Eigenschaften des Sekrets. Der Hustenreflex ist gestört, wenn das Bewusstsein gestört ist.
Definition des Hustens
In der Vergangenheit haben verschiedene Arbeitsgruppen versucht, Empfehlungen zur Evaluation des kindlichen Hustens auszusprechen. Dabei hat sich in der Praxis bewährt, den akuten vom chronischen abzugrenzen sowie den chronischen Husten weiterführend in trockenen und feuchten/produktiven Husten zu unterteilen.
Die British Thoracic Society [1] definiert den gewöhnlichen, akuten Husten bis zu einer Dauer von drei Wochen. Der sub-akute oder post-infektiöse Husten kann darüber hinaus länger andauern. Dies ist zum Beispiel beim Keuchhusten oder einer Mykoplasmeninfektion der Fall. Manche Kinder können im Rahmen einer viralen Infektion eine Überempfindlichkeit der Hustenrezeptoren entwickeln, die sich klinisch als bronchiale Hyperreagibilität präsentiert [4]. Der Husten kann in solchen Fällen über diesen Zeitraum weit hinausgehen. Die zeitlichen Grenzen werden in verschiedenen Guidelines unterschiedlich definiert [2].
Ab der Dauer von acht Wochen ist von einem chronischen Husten zu sprechen. Allerdings sollten diese Grenzen nicht als unumstößlich angesehen werden. Manche Kinder benötigen auch vor der Dauer von acht Wochen weiterführende Diagnostik. Dann darf die Devise nicht "Watch-and-Wait" lauten. Einige Beispiele hierzu stehen im Abschnitt „Besondere Aufmerksamkeit“.
Der akute Husten
Sehr häufig werden Kinder in der Praxis mit akutem Husten vorgestellt. Anamnestisch sollte geklärt werden, ob der Husten im Rahmen von Fieber und mit Zeichen einer Infektion aufgetreten ist. Meist handelt es sich dabei um trockenen Husten. Es gilt dann zu unterscheiden, ob es sich um eine Infektion der oberen oder der unteren Atemwege handelt.
Virale Infektionen der oberen oder/und unteren Atemwege sind die häufigsten Ursachen. Die Therapiemöglichkeiten sind limitiert. Empfehlungen richten sich an entsprechende Grunderkrankung bzw. an das führende Symptom. Bei den einfachen Infekten der oberen Atemwege genügt oft eine „Watch-and-Wait“-Strategie. Eine Studie von Eccles et al. zeigte eindrucksvoll, dass es beim akuten Husten keine signifikanten Unterschiede in Krankheitsdauer und Symptomverlauf im Rahmen eines Infektes der oberen Atemwege zwischen medikamentöser Therapie, Plazebo und keiner Therapie gab [3].
Bei Infekten der unteren Atemwege muss man die Bronchitis/Bronchiolitis von der Pneumonie und gelegentlich auch von dem Infekt-getriggerten exazerbierten Asthma bronchiale unterscheiden. Bronchiale Obstruktionen im Rahmen einer Bronchitis werden führend bronchospasmolytisch mittels Inhalation behandelt. Tachydyspnoe in Kombination mit Fieber und entsprechendem Auskultationsbefund spricht für eine Pneumonie, welche bei bakterieller Genese antibiotisch behandelt werden sollte. In Tabelle 1 stehen einige der häufigsten Ursachen für akuten Husten. Diese Liste ist nicht vollständig. Viele Organismen können Husten hervorrufen. Weiterhin ist zu bedenken, dass auch kardiologische oder onkologische Grunderkrankungen mit Husten einhergehen können.
Besondere Aufmerksamkeit
Verschiedene Symptome müssen in der Anamnese besonders berücksichtigt werden und erfordern ein weiterführendes Handeln.
Wird von einer Situation mit auftretender Hustenattacke, Würgen und akuter Luftnot berichtet, sollte man an eine Fremdkörperaspiration denken. Diese Kinder sollten sofort in eine Kinderklinik mit entsprechender Erfahrung stationär eingewiesen werden. Die Entfernung des Fremdkörpers muss je nach respiratorischer Stabilität und Art des Fremdkörpers notfallmäßig erfolgen.
Der kindliche akute Husten sollte immer eine Tendenz zur Besserung haben – eine Verschlimmerung der Symptomatik über die entsprechende Zeit hinaus sollte Anlass zur besonderen Aufmerksamkeit geben. Gegebenenfalls kann in einer solchen Situation ein Röntgenbild Klärung verschaffen.
Wenn der körperliche Untersuchungsbefund oder die Anamnese Hinweise für eine übergeordnete Grunderkrankung liefert, muss eine weiterführende Diagnostik initiiert werden. Besondere Hinweise sind zum Beispiel der Gewichtsverlust, Haemoptoe, ungewöhnliche Rasselgeräusche oder Zeichen einer chronischen Erkrankung mit Dystrophie und typischen Veränderungen einer länger bestehenden Oxygenierungsstörung, wie Trommelschlegelfinger oder typische Thoraxveränderungen.
Von besonderem immunologischen Interesse sind Kinder, die häufig Lungenentzündungen haben. Gezielte immunologische Untersuchungen sollten erfolgen, wenn zwei oder mehr Lungenentzündungen in einem Jahr auftreten oder mehr als drei während des gesamten Kindesalters. Die Bestätigung der Diagnose mittels Röntgenbild ist dabei wünschenswert, aber nicht zwingend erforderlich. Von Interesse ist allerdings, ob die infiltrativen Veränderungen im Röntgenbild jeweils an der gleichen Stelle sind, wonach eine lokale anatomische Ursache zugrunde liegen würde.
In der Neugeborenen- und Säuglingsperiode darf über einen längeren Zeitraum kein Husten auftreten. Ansonsten steht ein prolongierter Husten in diesem Lebensalter für eine Reihe von Differenzialdiagnosen, wie z. B. konnatale Atelektasen oder Fehlbildungen der oberen oder unteren Atemwege. Insgesamt ist eine weiterführende Diagnostik ratsam.
Im Rahmen der Nahrungsaufnahme können Kinder husten. Hier sollten anatomische Ursachen, aber auch Schluckstörungen bedacht werden. Schluckstörungen können bei Kindern in jedem Alter auftreten, bei sonst gesunden Kindern vor allem in der Neugeborenen- und Säuglingsperiode.
Nicht immer müssen Schluckstörungen Zeichen einer globalen Entwicklungsstörung sein, sondern können auch durch rein technische Probleme bedingt sein, z. B. durch falsche Konsistenz der Milch, falsche Lagerung des Kindes beim Trinken oder falsche Saugerauswahl. Besondere, zum Teil äußere Merkmale sind gelegentlich assoziiert mit Schluckstörungen. Gesichtsasymmetrien, wie zum Beispiel bei Kindern mit Pierre-Robin-Sequenz oder auch Lippen-Kiefer-Gaumen Spalten, können ebenfalls auf Schluckstörungen hindeuten. Insgesamt hilft die Vorstellung in einer spezialisierten Logopädie. Eine logopädische Schluckprüfung dient der Diagnosestellung oder empfiehlt weiterführende Diagnostik.
Atemnot im Kindesalter in Verbindung mit Husten ist ein häufiger Grund für eine Vorstellung in der Arztpraxis. Gerne berichten die Eltern von unzureichender Leistungsfähigkeit beim Sport, wie zum Beispiel von ungewöhnlichen Pausen beim Fußballspielen. Eine genaue Anamnese bezüglich Häufigkeit, Tageszeiten und Jahreszeiten kann einen Hinweis auf eine allergologisch/asthmatische Problematik liefern. Die Lungenfunktionsprüfung ist hier u. a. das Mittel der Wahl zur Diagnosestellung.
Insgesamt ist zu betonen, dass diese Kinder in der Regel keine Oxygenierungsstörung haben sollten. Tritt die Atemnot mit Verlust der Sauerstoffsättigung auf, muss eine Reihe von seltenen bronchopulmonalen und kinderkardiologischen Ursachen in Betracht gezogen werden.
Auch ein akuter, aber feuchter Husten, wenn er länger als drei bis vier Wochen besteht, ist Anlass zur weiteren Diagnostik. Ursächlich für den prolongierten feuchten Husten ist entweder eine abnormal hohe Produktion an Schleim oder die Unfähigkeit, sich von diesem zu befreien, im Sinne einer Clearance-Störung.
Schließlich ist auch an eine psychogene Ursache zu denken, vor allem, wenn der Husten ein trockener Reizhusten in repetitivem Muster ist und wie ein Tic anmutet. Er kann einen zum Teil bizarren, zumindest aber ungewöhnlichen Klang entwickeln, wobei die Kinder unbeeinträchtigt wirken. Im Schlaf sistiert diese Symptomatik in der Regel.
Der chronische Husten
Dauert ein Husten länger als acht Wochen, spricht man von chronischem Husten.
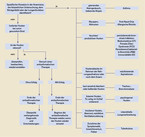
Stellt sich ein junger Patient mit chronischem Husten vor, ist eine Unterscheidung in trocken und feucht/produktiv anzuraten (vgl. Abb. 1). Ein trockener Husten kann post-infektiös bedingt sein. In einzelnen Fällen kann die Symptomatik über Monate verlaufen.
Auch Kinder können unter einem gastro-ösophagealen Reflux leiden. Der Nachweis einer Reflux-Krankheit als Auslöser des chronischen Hustens ist allerdings ausgesprochen schwierig. In der Praxis haben sich Systeme wie 24h-pH-Metrie-Messungen als unzureichend erwiesen. Etwas genauer sind die Messergebnisse einer 24h-Impedanz-pH-Metrie, die neben dem sauren Reflux auch weitere Refluxarten aufzeichnen. Der Zusammenhang mit einer Husten-
episode muss jedoch auch hier nachgewiesen werden, weshalb die Geräte über einen Event-Knopf verfügen, der im Rahmen einer Hustenepisode vom Patienten betätigt wird.
Im Klein- und Vorschulkindalter sprechen die Eltern gerne von einer chronischen Bronchitis. Eine Beschreibung, die zeigt, dass die Kinder oft in kein bekanntes Muster passen. Pathophysiologisch besteht bei chronisch feuchtem Husten oft eine persistierende bakterielle Besiedelung der Atemwege mit neutrophiler Entzündungsreaktion (PBB=protracted bacterial bronchitis). Die kinderpneumologische Diagnostik (Ruhelungenfunktion, Röntgen-Thorax etc.) bleibt in der Regel ohne pathologischen Befund. Aus diesem Grund ist eine gezielte mikrobiologische Diagnostik des Sputums, in seltenen Fällen auch mittels bronchoalveolärer Lavage (BAL) zur Diagnosestellung wichtig. In der BAL findet man dann meist Haemophilus influenzae, Pneumokokken, Staphylokokken oder Moraxella catarrhalis, wobei eine antibiotische Therapie über zwei bis sechs Wochen die bronchopulmonale Beschwerdefreiheit der Kinder wiederherstellt.
Spätestens bei Therapieversagen ist es wichtig, bei diesen Patienten nach weiteren Grunderkrankungen zu suchen. Hierzu zählen z. B. die Mukoviszidose, die primäre Zilien-Dysfunktion, die Bronchiektasie oder immunologische Störungen. Derartige Diagnostiken sind meist speziellen Zentren vorbehalten.
Interessenkonflikte: keine deklariert
Erschienen in: Der Allgemeinarzt, 2014; 36 (8) Seite 36-42