Die Anzahl an Patientinnen mit Vulvabeschwerden hat in den letzten Jahren zugenommen. Sie klagen über juckende, brennende und schmerzende Stellen im Genitalbereich. Eine Herausforderung für den Arzt bleibt die Differenzialdiagnostik.
Vulvaerkrankungen stellen Gynäkologen, aber auch Dermatologen, Allgemeinmediziner, Pathologen, Immunologen und Virologen vor immer neue Aufgaben. Dieser Bereich ist nach wie vor mit Scham besetzt und fällt durch eine zunehmende Anzahl von Erkrankungen auf, insbesondere von malignen [1]. Auch Hauterkrankungen wie Lichen sclerosus beschäftigen uns in der Praxis immer häufiger. Doch nicht jede juckende Erkrankung ist ein Pilz, nicht jede Rötung eine Allergie.
Über die Ursache dieser Zunahmen existieren bislang nur Spekulationen: So gibt es nur wenige Studien zur HPV-Prävalenz und die HPV-Genese fehlt immer noch in vielen Pathologien maligner Erkrankungen [2, 3]. Es gibt auch keine Erhebungen zur Veränderung des Hygieneverhaltens und bisher lediglich eine Untersuchung zum Enthaarungsverhalten [4].
Dieser Beitrag zeigt eine kurze Übersicht der häufigsten Vulvaerkrankungen in der Praxis, ohne auf jedes Krankheitsbild im Detail einzugehen. Man unterscheidet hier zwischen benignen und malignen Erkrankungen:
Benigne Erkrankungen
- Lichen sclerosus
- Lichen planus
- Gutartige Läsionen
- Entzündliche Erkrankungen
Prämaligne und maligne Erkrankungen
- Vulväre intraepitheliale Neoplasie (VIN)
- Morbus Paget
- Vulvakarzinom
- Malignes Melanom
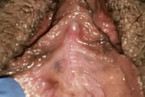
Lichen sclerosus
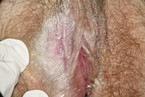
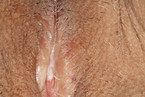
Der Lichen sclerosus (Abb. 1 – 3) gilt – auch ohne die genauen Inzidenzzahlen zu kennen – wohl als häufigste, nicht-infektiöse gutartige Vulvaerkrankung der täglichen Praxis [5]. Die Patientinnen stellen sich typischerweise mit starkem Juckreiz vor, der vor allem nachts auftritt. Häufig haben sie schon eine Vielzahl antimykotischer Therapien hinter sich und einen starken Leidensdruck. Der Altersgipfel dieser Erkrankung liegt zwischen 50 und 60 Jahren, aber auch Kinder sind schon betroffen [6]. Da es sich vermutlich um eine Autoimmunerkrankung handelt, wundert es nicht, dass sich bei 21 % der Patientinnen noch andere schädliche, körpereigene Immunreaktionen zeigen [7].
Die Lokalbehandlung mit einem hochpotenten Kortikoid ist die Therapie der Wahl. Alle auffälligen Bereiche – Erosionen oder Leukoplakien, die unter der Therapie nicht rückläufig sind oder gar neu auftreten – müssen stanzbioptisch gesichert werden, um eine VIN oder ein Karzinom auszuschließen [8]. Wie bei allen Dermatosen ist die interdisziplinäre Therapie durch Dermatologen und Gynäkologen wichtig.
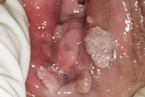
Lichen ruber
Wie der Lichen sclerosus ist auch der Lichen ruber (Abb. 4) eine Autoimmunerkrankung [9].
Zu einem hohen Prozentsatz ist dabei die Mundschleimhaut beteiligt, so dass bei diesen Patientinnen eine Untersuchung beim Zahn- beziehungsweise HNO-Arzt angezeigt ist [10]. Auch hier gibt es einen hohen Leidensdruck – ausgelöst durch Jucken, Brennen und Schmerzen. Vor allem im erosiven Stadium ist an ein normales Sexualleben häufig nicht mehr zu denken. Die starken erosiven Veränderungen führen zu Verklebungen bis zum Verschluss der Vagina. Dies ist auch der entscheidende Unterschied zum Lichen sclerosus, der den Scheidenbereich meist nicht betrifft. Der Verlauf der Erkrankung ist nicht vorhersehbar, oft selbstlimitierend, aber in den meisten Fällen chronisch rezidivierend. Eine enge Zusammenarbeit mit Dermatologen ist zwingend notwendig. Die Diagnose sollte auf jeden Fall stanzbioptisch gesichert werden.
Gutartige pigmentierte Läsionen
Pigmentierte Läsionen sind häufig und treten bei 10 % der Frauen auf (Abb. 5). Diese Hautflecken sind meist gutartig. Bei jeder Veränderung stellt sich jedoch die Frage nach einem gut- oder bösartigen Verlauf [11]. Die häufigsten pigmentierten Läsionen sind die melanotischen Flecken (Lentigo), Nävuszellnävi und seborrhoische Warzen. Auch warzige Kondylome sind manchmal pigmentiert, ebenso können Einblutungen, z. B. beim Lichen sclerosus, fleckig abheilen. Bei der Differenzialdiagnose zum Melanom sollte man auch an der Vulva die ABCDE-Regel anwenden: Asymmetrie, Begrenzung, Coloration, Durchmesser, Entwicklung. Diese Regel ist hier leider nicht immer zuverlässig, so dass im Zweifel eine Stanzbiopsie gemacht werden sollte.
Entzündliche Erkrankungen
Als häufigste Erkrankung gilt hier sicher die Candidose. Ihr Leitsymptom ist das Jucken. Die Diagnose sollte der Arzt immer mikroskopisch stellen und im Zweifelsfall einen Abstrich zur mikrobiologischen Untersuchung ins Labor schicken.
Infektionen bakterieller Art sind häufig durch A-Streptokokken verursacht. Oft finden sie sich bei Mädchen vor der Pubertät [12] und wurden durch orogenitale Schmierinfektionen hervorgerufen. Hier sollte man immer erfragen, ob es noch weitere erkrankte Familienangehörige gibt, um einen möglichen sexuellen Missbrauch zu erkennen.
Infektionen mit Parasiten und Würmern treten bei Kindern und Erwachsenen jeden Alters auf. So finden sich Filzläuse und Skabies ebenso wie Oxyuren – auch im Vulvabereich.
Eine weitere häufige entzündliche Erkrankung ist die Follikulitis. Sie wird meist durch Staphylococcus aureus hervorgerufen und ist durch die heute gängige Genitalrasur begünstigt [4]. Das Augenmerk muss in einem solchen Fall auf der Aufklärung der Patientin liegen, um ständige Rezidive zu vermeiden. Die Therapie richtet sich nach dem Ausmaß und reicht von lokalen Desinfektiva bis zur chirurgischen Sanierung von Abszessbildungen.
Bei einer Vulvitis muss zudem an fast alle sexuell übertragenen Erkrankungen gedacht werden, vor allem an aufsteigende Infektionen oder an solche mit generalisierten Verläufen. Bei der Syphilis-Erkrankung, die in den letzten Jahren zugenommen hat, ist auch immer ein Primäraffekt des "harten Schankers" möglich. Dies sollte bei Verdacht abgeklärt werden [13].
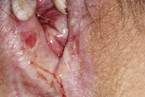
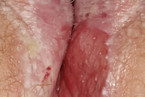
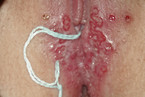
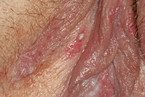
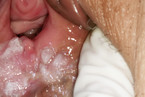
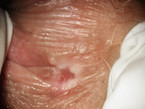
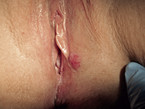
Auch der primäre Herpes (Abb. 6, 7) im Vulvabereich ist häufig, wird meist sexuell übertragen und ist sehr schmerzhaft. Typisch sind Bläschen und häufig geschwollene Leistenlymphknoten [14]. Die Einleitung einer sofortigen Therapie ist aufgrund der starken Beschwerden der Patientin notwendig.
Im Gegensatz zum Herpes sind die Kondylome (Abb. 8) meist asymptomatisch, aber ebenso häufig. Dabei sollte man besonders auf die Entstehung von Dysplasien achten, wobei diese meist durch Hochrisikostämme, die Kondylome hingegen durch Low-risk-Stämme induziert werden.
Prämaligne Erkrankungen
Die meisten prämalignen Erkrankungen der Vulva werden durch HPV-Infektionen (in der Regel vom Typ VIN, Abb. 9), nicht HPV-induziert hingegen häufig auf dem Boden eines Lichen (differenzierte VIN, Abb. 10) hervorgerufen [8, 15–17]. Jeder therapieresistente Juckreiz sollte uns aufmerksam machen. Im Zweifel ist immer zur Stanzbiopsie geraten. Die Inzidenz prämaligner Erkrankungen nimmt rapide zu, wobei zunehmend jüngere Frauen betroffen sind. Die Faktoren sind vielfältig, sicher spielt auch hier wieder das veränderte Sexual- sowie Rasurverhalten mit hinein [4].
Der vulväre Morbus Paget ist dagegen selten und sollte bei Verdacht stanzbioptisch gesichert werden. Auch hier ist wieder die Interaktion von Gynäkologie und Dermatologie wichtig, um die Patientin optimal zu therapieren [18].
Maligne Erkrankungen
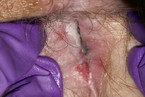
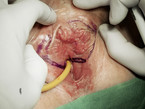
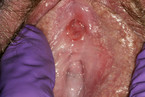
Das Vulvakarzinom zeigt einen deutlichen Anstieg der Inzidenz in den letzten Jahren (Abb. 11 – 14) [15]. Auch hier muss man zwischen der HPV-induzierten und der nicht HPV-induzierten Form unterscheiden [19]. Besonders aufmerksam sollte man bei jungen Frauen sein: Sie leiden immer häufiger unter malignen Erkrankungen. Bei diesen Patientinnen finden sich vorwiegend HPV-positive Karzinome, was der Arzt auch in der Beratung zur HPV-Impfung berücksichtigen sollte. Der häufigste Risikofaktor bleibt jedoch das Rauchen! Auch hier gilt wieder: Jeder auffällige Bereich muss stanzbioptisch abgeklärt werden.
Interessenkonflikte: Die Autorin hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2019; 41 (4) Seite 46-48