Hausärzte werden recht häufig mit Beschwerden rund um den After konfrontiert. Unsere Patienten berichten von Juckreiz, Brennen, Schmerzen, neu aufgetretenen Knoten oder Blut am Papier bzw. am Stuhl. In diesem Übersichtsartikel werden häufige Auslöser analer Beschwerden und ihre Behandlung dargestellt.
Zu den regelmäßig geklagten Beschwerden rund um den Po gehört der Juckreiz, der mitunter so stark sein kann, dass sich die Betroffenen – v. a. nachts –aufkratzen. Häufigster Auslöser ist das Perianalekzem, dem ganz verschiedene Mechanismen zugrunde liegen können.
Inspektion der Analregion
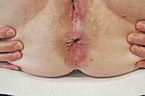
Die Inspektion der Analregion bei gespreizten Nates ist obligat. Sofern kein geeigneter (z. B. gynäkologischer) Untersuchungsstuhl vorhanden ist, bietet sich die Untersuchung in Linksseitenlage an. Nicht immer zeigt sich das perianale Ekzem in seiner ausgeprägten Form; manchmal ist nur eine zarte rosarote Schuppung zu sehen (Abb. 1). Als weitere Indizien sind gelegentlich Kratzspuren zu entdecken (Abb. 2). Klagt der Patient über analen Juckreiz und zeigt sich bei der Inspektion kein wegweisender Befund, so kann das Aufsprühen eines praxisüblichen alkoholhaltigen Hautdesinfektionsmittels für Klarheit sorgen: Wenn die Schutzfunktion der Haut tatsächlich geschädigt ist, klagen die Betroffenen fast immer über ein heftiges Brennen (vergleichbar dem Brennen des Aftershaves auf der frisch rasierten Gesichtshaut). Die gesunde perianale Haut reagiert hingegen unempfindlich auf den Alkoholreiz.
Entstehung von Ekzemen
Mit Abstand die meisten Fälle analer Ekzeme sind toxisch-irritativer Genese, d. h. eine rezidivierende schleimig-fäkulente Absonderung aus dem Anorektum schädigt die empfindliche Haut zwischen den Pobacken. Sehr häufig sind vergrößerte und prolabierende Hämorrhoiden, die ja mit Rektumschleimhaut überzogen sind, ursächlich für das Heraustreten des Sekrets (Abb. 3).
Durch die vergrößerten bzw. herausfallenden Hämorrhoiden kann sich eine Störung der analen Feinkontinenz einstellen, die ein Stuhlschmieren nach sich zieht. Das ständige Einwirken dieses schleimig-fäkulenten Sekrets schädigt nach und nach die perianale Haut und führt zur Ausbildung eines Ekzems, das neben der typischen Rötung nicht selten auch Hauterosionen beinhaltet.
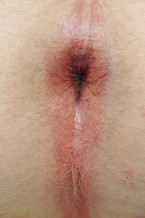
Viel seltener sind die anderen Formen des Perianalekzems: Das allergische Kontaktekzem, das atopische Ekzem und die Psoriasis. Die beiden letzteren Entitäten sind perianale Manifestationen von Erkrankungen, die das gesamte Integument betreffen können. Der perianale Psoriasisbefall lässt sich häufig recht einfach anhand der pathognomonischen Rhagade in der Rima ani (Abb. 4) klassifizieren.
Rasche Juckreizstillung fördert die Compliance
Die Therapie juckender perianaler Ekzeme soll sich grundsätzlich an der zugrundeliegenden Störung ausrichten. Vergrößerte Hämorrhoiden können unkompliziert behandelt werden – entweder durch die Sklerotherapie oder die Gummiband-Ligatur. Nur durch die Raffung der pathologisch vergrößerten Corpora cavernosa recti ist ein anhaltendes anales Wohlbefinden zu erzielen.
Kortison nie länger als zehn Tage!
Um möglichst rasch den häufig schon lange geplagten Ekzem-Patienten Linderung zu verschaffen, bietet sich die Gabe eines topischen Kortikoids an (z. B. Hydrocortison-Salbe). In der Regel tritt sehr schnell eine signifikante Linderung ein. Chronische Ekzeme bedürfen jedoch gelegentlich einer etwas längeren Behandlung. Speziell bei der sehr empfindlichen perianalen Haut ist zu beachten, dass eine Behandlungsdauer von mehr als zehn Tagen ohne Pause vermieden werden muss, da sonst eine (irreversible!) Hautatrophie auftreten kann.
Eine exzellente therapeutische Option beim analen Ekzem stellt die weiche Zinkpaste dar, die sich einfach auftragen lässt und adstringierend sowie gering entzündungshemmend wirkt (Abb. 5). Diese Paste kann mehrfach täglich – auch parallel zur initialen Behandlung mit einem topischen Kortikoid – angewendet werden und schützt die beanspruchte Haut. In besonders schweren Fällen von perianalen Ekzemen hat sich das Auflegen und Einwirkenlassen von erkalteten feuchten Schwarzteebeuteln als hilfreich erwiesen.
Feuchttücher weglassen!
Eine penible Analhygiene scheint beim Management des chronischen Analekzems von herausragender Bedeutung zu sein. Häufig benötigen gerade Patienten mit vergrößerten Hämorrhoiden wegen des Stuhlnachschmierens sehr viel Toilettenpapier. Das ständige Reiben auf der vulnerablen und vorgeschädigten Haut verschlimmert den Ekzembefund noch weiter. Experten raten dagegen, sich auf ganz wenig Toilettenpapier zu beschränken und den After lieber mit kaltem Wasser in der Dusche, über dem Badewannenrand oder (sofern vorhanden) dem Bidet auszuduschen. Handelsübliche Feuchttücher helfen so gut wie nie besser als blankes Wasser und sind mitunter sogar schädlich aufgrund der enthaltenen Zusatzstoffe. Ist eine feuchte Analreinigung außerhalb der vier Wände der eigenen Toilette notwendig, so bieten sich Einmal-Waschlappen an, die sehr kostengünstig im Drogeriemarkt erworben werden können.
Immer häufiger sehen wir in der proktologischen Sprechstunde junge Leute, die sich rund um den Anus rasieren. Diese Modeerscheinung führt nicht selten zu unliebsamen Komplikationen, da die fast zwangsläufig auftretenden Mikrotraumata eine bakterielle Hautinfektion bahnen können. Außerdem lösen die scharf nachwachsenden Haarstoppeln gelegentlich ein irritatives Perianalekzem aus.
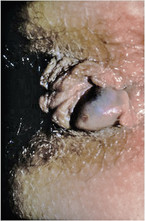
Der schmerzhafte Knubbel
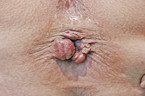
Einer der häufigsten einleitenden Patientensätze in der proktologischen Sprechstunde lautet: „Ich habe da seit kurzem eine Hämorrhoide.“ Die Betroffenen meinen damit eine plötzlich aufgetretene, mehr oder weniger schmerzhafte, pralle und livide Schwellung, die sich nur selten wegdrücken lässt. In aller Regel handelt es sich dabei um perianale Thrombosen (Abb. 6). Es ist erstaunlich, wie viel Unbehagen und Schmerzen diese gutartigen Läsionen auslösen können. In aller Regel sind Perianalthrombosen als Blickdiagnose sicher zu erkennen. Eher selten liegen sie etwas versteckt im Analkanal, wo letztlich nur der tastende Finger oder das Proktoskop sie erreichen.
Perianale Thrombosen müssen nicht zwingend operativ versorgt werden. Gerade Menschen, die sich vor kleinen chirurgischen Eingriffen oder einer Lokalanästhesie fürchten, bevorzugen einen konservativen Ansatz. Die Thrombosen heilen immer ab, allerdings dauert es bis zur vollständigen Rückbildung manchmal mehrere Wochen. Als Residuen bleiben gelegentlich Marisken zurück. Die Applikation von Lidocain- oder Cinchocain-haltigen Externa mehrmals täglich kann in der akut schmerzhaften Phase für eine gewisse Linderung sorgen. Schmerztabletten können einige Tage lang notwendig sein.
Zur raschen Entlastung der Analvenenthrombose eignet sich – nach Anlage einer Lokalanästhesie – die alleinige Stichinzision, die froschmaulartige Inzision (beide mit Expression der Koagel) oder die komplette Exzision der Geschwulst. In der Hausarztpraxis sind alle drei Verfahren gut durchführbar und völlig komplikationsarm. Leider wird nach der einfachen Stichinzision mit Koagelausräumung im Vergleich zu den beiden anderen Verfahren eine Häufung von Rezidiven beobachtet. Nach dem kleinen Eingriff sollten die Patienten bei Bedarf ein Schmerzmittel einnehmen und den After zwei- bis dreimal täglich ausduschen.
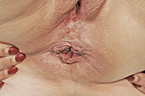
Wird häufig verwechselt: Marisken
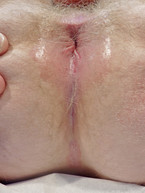
Gerade körperbewusste Frauen klagen gelegentlich über störendes perianales Gewebe, von dem sie nicht selten glauben, dass es sich um Hämorrhoiden handelt. Marisken sind kleine schlaffe Hautläppchen ohne eigentlichen Krankheitswert (Abb. 7). Sie treten entweder als Folge von größeren Analvenenthrombosen oder idiopathisch auf. Nur sehr selten führen sie zu Problemen, z. B. bei der analen Reinigung. Die Patientinnen sind über die Harmlosigkeit und Gutartigkeit der Hautläppchen, die durchaus zirkulär auftreten können, aufzuklären. ▪
Erschienen in: Der Allgemeinarzt, 2013; (10) Seite 41-44