Die refraktive Laserchirurgie bietet Patienten heute die Möglichkeit, ohne Sehhilfen deutlich zu sehen. Durch die Entwicklungen der letzten Jahre sind die heutigen Methoden sicher, wirksam und komplikationsarm, jedoch häufig mit Kompromissen verbunden. Die aktuelle Forschung zeigt, dass künftig vermutlich neue Behandlungsverfahren und Implantate das Sehen nach refraktiv-chirurgischen Eingriffen langanhaltender und kompromissärmer machen.
Die moderne refraktive Laserchirurgie erlebte in den 1990er-Jahren eine rasante Entwicklung, die bis heute anhält. Den Anfang machte 1987 Prof. Dr. Dr. Theo Seiler in Berlin mit seiner Anwendung der Excimerlaser-Ablation. Refraktive Chirurgie kann man entweder an der Kornea (Hornhaut) oder an der Linse des Auges vornehmen.
Refraktiv-chirurgische Verfahren im Überblick
Die aktuellen refraktiv-chirurgischen Verfahren lassen sich in vier Gruppen einteilen (Tab. 1).
Nicht jedes Verfahren ist für jeden Patienten geeignet. Die Entscheidung für die individuelle Behandlung trifft immer der Operateur nach einer ausführlichen Voruntersuchung, wie der Kontrolle der Anatomie des Auges. Hier sind etwa die Hornhautdicke und die Pupillengröße in unterschiedlichen Lichtverhältnissen entscheidend. Aber auch die Gesundheit der Augen und natürlich die Höhe und die Art der Fehlsichtigkeit spielen eine Rolle.
Zur Qualitätssicherung haben sich Spezialisten auf dem Gebiet der refraktiven Chirurgie – der Bundesverband der Augenärzte (BVA) und die Deutsche Ophthalmologische Gesellschaft (DOG) – zusammengetan und als gemeinsame Kommission "Refraktive Chirurgie-Richtlinien" (kurz: KRC-Richtlinien) festgelegt [2]. Darin ist beschrieben, welche Behandlung bis zu welcher Dioptrienzahl (Dpt) durchgeführt werden sollte (vgl. Tabelle 2). Laseroperationen außerhalb dieser Richtlinien betrachten die Experten als grenzwertig. Diese Verfahren sind aber nicht verboten, da es für sie keine gesetzliche Regelung gibt.
Korneale Laserverfahren im Vergleich
Bei kornealen Laserverfahren findet die eigentliche Behandlung, also die Ablation des Gewebes, in der mittleren Schicht der Hornhaut, dem Stroma, statt.
Bei einer photorefraktiven Keratektomie (PRK) entfernt der Operateur das Epithel nach Auf-weichung mit einer Alkohollösung durch Abschabung mit einem stumpfen Instrument. Die modernere Art dieses Verfahrens ist die Trans-PRK, bei der das Epithel völlig kontaktfrei mit einem sogenannten Excimerlaser (sehr feiner Gaslaser) vom darunterliegenden Gewebe gelöst wird. Im Anschluss erfolgt bei beiden Methoden die Ablation der benötigten Tiefe des Stromas – je nach Dioptrie – durch den Excimerlaser.
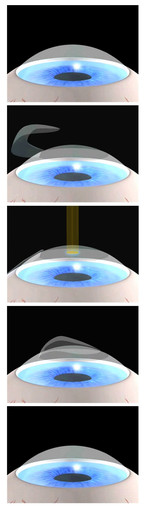
Das wohl bekannteste Verfahren der refraktiven Chirurgie ist die LASIK (Laser-in-situ-Keratomileusis). Bei dieser Behandlung schneidet der Operateur zunächst mit dem Mikrokeratom eine dünne Lamelle (Flap) und klappt diese auf. Nach dem Anheben des Flaps wird die Fehlsichtigkeit durch das Abtragen von Hornhautgewebe mit Hilfe eines Excimerlasers korrigiert (Abb. 1). Im seltenen Fall einer Regression kann auch nach Jahren der Flap leicht angehoben und eine Nachbehandlung vorgenommen werden, was wohl einen der bedeutendsten Vorteile dieser Methode darstellt. State of the Art ist es, bei diesem Verfahren und zum Schneiden des Flaps den hochpräzisen Femto-Sekundenlaser zu verwenden (Femto-LASIK), eine Weiterentwicklung des LASIK. Ein Review der wissenschaftlichen Arbeiten der letzten Jahrzehnte zeigt, dass dieses Verfahren der refraktiven Chirurgie zu 99 % keine Verschlechterung des Sehens im präoperativen Vergleich zu einer Sehhilfe bietet. Außerdem liegt die Patientenzufriedenheit bei über
98 % [3, 4].
Das neueste Verfahren in der refraktiven Hornhautchirurgie ist die ReLEx/SMILE-Behandlung. Hier wird ein Lentikel aus dem Hornhautstroma mittels Laser geschnitten und durch eine einzige Inzision von circa 2 – 4 mm mit einer Pinzette herausgezogen. Die Zufriedenheit der Patienten und die Sehergebnisse der beiden Methoden sind vergleichbar gut, wobei die SMILE eventuell weniger trockene Augen erzeugt als die LASIK [5, 6].
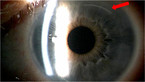
Um lediglich den Astigmatismus zu korrigieren, werden Entlastungsschnitte auf dem steilen Meridian durchgeführt (Abb. 2). Die Länge der Schnitte wird abhängig der Astigmatismushöhe ausgewählt [7]. Sie verändern nach neuesten wissenschaftlichen Erkenntnissen lediglich die Vorderfläche der Hornhaut. Die Krümmung der Rückfläche bleibt gleich [8]. Eine weitere Studie testet derzeit Laserinzisionen auf ihre Funktionalität bezüglich der Astigmatismusreduktion, die mittels Femtosekundenlaser in das Stroma geschnitten werden (Intrastromal Astigmatic Keratotomy = ISAK), ohne das Epithel zu verletzen. Erste Ergebnisse hierzu zeigen eine deutliche Reduktion um 77 % [9].
Korrektur der Alterssichtigkeit: Presbyopie mit refraktiver Chirurgie
Die Presbyopie wird operativ hauptsächlich mit einem Austausch der eigenen Linse durch eine multifokale Intraokularlinse korrigiert. Auch der Laser bietet verschiedene Korrekturmöglichkeiten. Doch bis heute ist es weder mit neuen Linsen noch mit einer Laserung möglich, das Sehen in allen Entfernungen so deutlich abzubilden wie in jungen Jahren. Die Patienten müssen bei allen bisher existierenden Behandlungsmethoden Kompromisse eingehen, etwa bei der Wahrnehmung von optischen Phänomenen wie Halos. [10]
Mit dem Laser kann man ein Auge für die Ferne und das andere für die Nähe mit LASIK oder ähnlichen Methoden behandeln. Dieses Verfahren nennt man Monovision. Durch den Excimerlaser gibt es zudem die Möglichkeit, ein multifokales Zonenprofil zu lasern. Damit lassen sich, ähnlich wie bei den Multifokallinsen, mehrere Brennpunkte für unterschiedliche Entfernungen auf der Retina abbilden. Bei diesen konzentrischen Ringen wechseln sich Bereiche für Ferne, Intermediärbereich und Nähe ab. Noch laufende Studien, u. a. auch an der Uniklinik in Frankfurt, zeigen eher inhomogene Ergebnisse, weshalb diese Behandlung von der KRC noch abgelehnt wird.
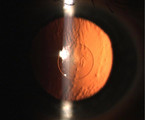
Die Presbyopie lässt sich weiterhin mit Hilfe von Inlays operativ behandeln. Diese ringförmigen Folien werden in das nicht-dominante Auge eingesetzt. Als bekanntester Vertreter ist hier das Kamra-Inlay zu nennen. Dabei handelt es sich um ein 3,8 mm großes, schwarzes Scheibchen mit einem zentralen Loch, das der Arzt mittig in die Kornea implantiert, um per "Schlüssellocheffekt" die Sehschärfe in der Nähe zu erhöhen. Im Rahmen einer abgeschlossenen Studie, welche sich aktuell in der Auswertung befindet, wurde ein neueres, transparentes Inlay (Abb. 3), das mit 3,2 mm etwas kleiner ist, jedoch mit integrierter Addition arbeitet, getestet. Dieses Inlay liefert schon gute Sehergebnisse in alle Entfernungen. Eine endgültige Aussage lässt sich aber erst treffen, wenn die auf zwei Jahre angelegte Studie beendet ist.
Interessenkonflikte: Forschungsförderung und Berater für Abbott/J&J, Alcon/Novartis, Avedro, Oculentis, Presbia, Oculus, Schwind, Zeiss. Berater für Allergan, Bausch & Lomb, Dompé, Geuder, Med Update, Rayner, Santen, Staar, Thea, Tear Lab, Thieme, Uni-Med Verlag, Med Update, Ziemer. Forschungsförderung für Hoya.
Erschienen in: Der Allgemeinarzt, 2019; 41 (11) Seite 38-40