Beim Thema "Palliativmedizin" gibt es viele Versorgungsebenen, der Hausarzt sollte dabei möglichst im Mittelpunkt stehen. Hausärzte kennen in der Regel die Wünsche und Einstellungen des Patienten. Sie sollten daher befähigt sein, den Menschen nicht nur ins Leben zu begleiten, sondern auch wieder hinaus, meint Frau Dr. med. Annegret Vahlbruch, Fachärztin für Allgemeinmedizin aus Lehrte. In ihrem Seminar beim Lüneburger Seminarkongress für Hausärzte ging es um Teamarbeit, pflegende Angehörige und Symptomkontrolle.
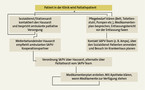
Ein optimaler Ablauf einer palliativmedizinischen Versorgung (Abb. 1) setzt voraus, dass der Patient sich noch in der Klinik befindet, der Hausarzt aber bereits vorab von der Entlassung unterrichtet wird. So ist es möglich, Vorkehrungen zu treffen, etwa den Pflegebedarf zu klären, einen Pflegedienst oder sonstige Dienste zu kontaktieren und abzuklären, ob eine Betreuung zu Hause überhaupt leistbar ist.
Die Verordnung der SAPV erfolgt ja in der Regel über den Hausarzt, mitunter aber auch schon im Krankenhaus. Eindeutig hausärztliche Aufgaben sind die Ausstellung des Medikamentenplans, die Organisation der Zusammenarbeit mit der Apotheke sowie die Beratung bei Patientenverfügungen oder Vorsorgevollmachten. "Wir Hausärzte sind ja "die Kümmerer", so Dr. Vahlbruch. "Wir müssen aber auch aufpassen, dass wir es nicht übertreiben und der Patient unsere Beratung nicht als übergriffig empfindet. Oft fällt uns auch das für die Palliativmedizin notwendige Umdenken nicht leicht: Es geht ja nicht mehr darum, zu heilen, sondern unseren Patienten den letzten Lebensabschnitt so symptomarm wie möglich zu gestalten."
Der Hausarzt als Teamplayer
Eine interdisziplinäre Zusammenarbeit ist dabei sehr wichtig und es gibt viele Teamplayer (Tabelle 1). Dabei sind unterschiedliche Kompetenzen gefragt. Klare Abgrenzungen und die Definition von Schnittstellen sind notwendig.
Voraussetzungen für eine gute Zusammenarbeit sind eine Kenntnis aller Beteiligten und deren Tätigkeiten, Respekt vor der Tätigkeit des anderen, der Wille, Verantwortung zu übernehmen und abzugeben, Absprachen zur Patientenbetreuung und geregelte finanzielle Vereinbarungen.
Die Wünsche und das Wohl des Patienten müssen dabei immer im Mittelpunkt stehen. Manchmal weichen die Vorstellungen des Patienten nämlich von den Vorstellungen der professionellen Helfer ab. Eine interdisziplinäre koordinierte Zusammenarbeit fördert die Ergebnisqualität und die Zufriedenheit der Beteiligten.
Pflegende Angehörige
Diese Kernbedürfnisse haben sterbende Menschen:
- Sie wollen nicht alleine sein.
- Sie wollen an einem vertrauten Ort, möglichst zu Hause, betreut werden.
- Sie wollen inmitten vertrauter Menschen sein (Familie, Hausarzt).
- Sie wollen nicht leiden, unter Schmerzen, Luftnot etc.
- Sie wollen letzte Dinge regeln.
- Sie stellen sich spirituelle Fragen (Sinn des Lebens, Sinn des Sterbens).
Pflegenden Angehörigen wird viel abverlangt, machte Dr. Vahlbruch klar. Berufliche und private Interessen müssen über viele Jahre den Bedürfnissen von Mutter, Schwiegermutter oder Ehemann untergeordnet werden, was starke emotionale und körperliche Belastungen mit sich bringt. Der Wegfall sozialer Kontakte mit drohender Vereinsamung kann ein Problem sein oder das Gefühl, andere Verpflichtungen (Haushalt) zu vernachlässigen. Die permanente Präsenz kann leicht zur Überforderung führen.
Die Aufgabe des Hausarztes besteht darin, die Zeichen dieser Überforderung frühzeitig zu erkennen und gegenzusteuern. Hellhörig sollten Sie werden bei körperlichen Symptomen wie Schlafstörungen, Aufmerksamkeitsstörungen, Unkonzentriertheit oder Reizbarkeit. Aggressionen in der häuslichen Pflege haben oft mit "alten Familiengeschichten" zu tun. Auch die unterschwellige Wut einer pflegenden Ehefrau darüber, bis zuletzt, auch nachdem die Kinder groß sind, hinter ihrem Mann zurückstehen zu müssen, kann eine Rolle spielen. Gerade in religiös geprägten Familien, in denen ein Idealbild der selbstlos Pflegenden existiert, kann es zu Scham und Schuldgefühlen kommen, wenn der Pflegende glaubt, diesem Bild nicht gerecht werden zu können.
Die Möglichkeit, über die eigenen Sorgen reden zu können, kann pflegenden Angehörigen oft schon helfen. Wenn Verwandte oder gute Freunde dafür nicht zur Verfügung stehen, können Selbsthilfegruppen oder Hospizdienste in Anspruch genommen werden. Auch Hilfe bei der Lebensführung (Haushalt, Einkaufen, Fahrten) kann Freiräume schaffen.
Symptomkontrolle
Palliativmedizinische Symptome sind vielschichtig und betreffen vor allem den Gastrointestinaltrakt (Obstipation, Diarrhoe, Übelkeit, Erbrechen, Ileus), den Bronchialtrakt (Dyspnoe, Husten), den neuropsychiatrischen Bereich (Verwirrtheit, Delir, epileptische Anfälle), die Haut (Wunden, Juckreiz) sowie allgemeine Symptome der Kachexie (Appetitlosigkeit, Müdigkeit, Schluckstörungen, Mundtrockenheit) sowie die Erscheinungen der Sterbephase (Angst, Unruhe, Schmerz, Rasselatmung).
Neben der Symptomkontrolle sollte immer frühzeitig Vorsorge für mögliche Akutbeschwerden getroffen werden, also z. B. Schmerzspitzen, Atemnotanfälle, Erbrechen oder Unruhe.
Übelkeit/Erbrechen
Mögliche Ursachen für dieses Symptom können Medikamente (Opioide, Zytostatika, NSAR), Stoffwechselentgleisungen (Urämie, Infektionen, Hyperglykämie, Hyperkalzämie), ZNS-Störungen (Hirndruck, vestibuläre Erkrankungen) oder gastrointestinale Faktoren (Ulkus, Ileus, Ösophagitis) sein. Nicht selten ist Übelkeit auch durch Angst, Schmerzen oder Gerüche ausgelöst. Therapeutisch stehen folgende Optionen zur Verfügung:
- MCP in retardierter Form (3 x 10 mg)
- Haloperidol (3 x 1 mg = 3 x 10 Tropfen)
- Dexamethason 2 x 4 – 8 mg
- Ondansetron (z. B. Zofran®)
- Vergentan® 3 x 20 – 50 mg oder 2 x 200 mg
- Vomex A supp®, Scopoderm TTS®
Obstipation
Um eine Obstipation zu vermeiden bzw. einzudämmen, ist es wichtig, frühzeitig osmotische Laxantien (bei ausreichender Flüssigkeitszufuhr) wie Macrogol (Movicol® 3 x 1 Btl.) zu verabreichen. Stimulierende Laxantien wie Natriumpicosulfat (Laxoberal® 3 x 10 – 40 Tropfen) oder Sennaalkaloide (3 x 5 – 20 ml Liquidepur®) sind für Patienten geeignet, die Schluckprobleme haben. Zusätzlich können Suppositorien (Dulcolax®, Glycilax®) oder Einläufe (Practo clyss Klistier®) eingesetzt werden.
Ist es zu einem Ileus gekommen, muss diskutiert werden, ob eine Operation Sinn macht bzw. vom Patienten gewünscht wird. Ansonsten wären s.c.-Infusionen mit Morphin, Haloperidol, Buscopan® und Metamizol in Ringer-Lösung mögliche Alternativen.
Delir
Mögliche Ursachen für Verwirrtheit und Agitation sind Schmerzen, Atemnot, Mundtrockenheit oder Harnverhalt. Außerdem kommen Medikamentennebenwirkungen (trizyklische Antidepressiva, Sedativa, Kortison), Hypoglykämie, Dehydratation, Hyperkapnie oder Hyperkalz-ämie als Auslöser infrage. Nicht immer ist ein Delir behandelbar. Generell gilt, dass man versuchen sollte, den Patienten zu beruhigen und eine vertraute Situation zu schaffen (bekannte Musik, eigene Bettdecke, Angehörige, Uhr, gute Beleuchtung). Bei Hirnmetastasen kann Kortison (Dexamethason) helfen. Ansonsten stehen als medikamentöse Optionen Haloperidol-Tropfen, Midazolam, Diazepam, Flunitrazepam oder Clomethiazol bzw. Pipamperon zur Verfügung.
Angst ist oft der Auslöser für ein Delir. Im Palliativbereich dominieren Ängste vor Schmerzen, Schwäche und Eingriffen, vor dem Verlust der Selbstständigkeit, vor physischen oder psychischen Veränderungen, vor Stigmatisierung, vor dem Tod oder der Todesart (z. B. Ersticken). Oft helfen menschliche und psychosoziale Betreuung, körperlicher Kontakt und die Anwesenheit von Angehörigen. An Medikamenten können Benzodiazepine, sedierende Neuroleptika oder Antidepressiva (Imipramin, Levomepromazin) eingesetzt werden.
Pulmonale Symptome
Die Empfindung, nicht genug Luft zu bekommen, mündet in einer gesteigerten Atemarbeit. 50 % der Tumorpatienten und 80 % der Palliativpatienten leiden unter Luftnot. Atemnot ist der häufigste Grund für eine Krankenhauseinweisung in der Terminalphase. Wie kann man dem Patienten helfen? Wichtig ist, Ruhe auszustrahlen, den Patienten nicht alleine zu lassen, eine atmungserleichternde Sitzhaltung und frische Luft (Ventilator, ggf. Sauerstoff).
Eine spezifische Therapie kann z. B. bei Patienten mit Pleuraerguss (Kortison, Punktion, Antibiose) Erleichterung verschaffen. Zur Anxiolyse und Sedation bei Luftnot kann Tavor® Expedit® 1,0 s.l. oder Morphin (1 – 2 mg-weise i.v. titrieren oder p.o., rektal, s.c. oder transdermal) eingesetzt werden. Morphin reduziert die Tachypnoe und sorgt für eine effektivere, langsamere, tiefere Atmung. Bei Lungenödem ist es auch kausal wirksam. Wichtig: Die Angehörigen sollten rechtzeitig auf die Symptomatik vorbereitet werden und ausreichend Medikamente rezeptiert bekommen.
Auch Husten ist sehr quälend für die Patienten. Helfen kann eine Luftbefeuchtung, Vernebler (NaCl-Lösung, Salbutamol), eventuell Antitussiva (Codein) und Sekretminderung, z. B. mit Buscopan®. Bei massivem Bluthusten sollte man den Patienten darüber aufklären, dass der Blutverlust in der Regel nicht so gefährlich ist, dass ein Verbluten zu befürchten ist. Eine Seitenlagerung ist wichtig, um Aspirationen zu vermeiden. Psychologisch günstig wirken dunkle Handtücher, um das Blut aufzufangen, weil auffällige Blutflecken sehr beunruhigend wirken können (Rot ist eine Alarmfarbe). Auch für diese Situation gilt: mit den Angehörigen vorher das Notfallprozedere besprechen!
Das sogenannte Todesrasseln ist dadurch bedingt, dass sich zähes Sekret ansammelt, was der Patient nicht mehr herunterschlucken kann. Oft beeinträchtigt dieses Geräusch die Atmung gar nicht und wird vom Patienten gar nicht wahrgenommen, von den Angehörigen aber als recht dramatisch empfunden. Wichtig ist es in diesem Fall, die Flüssigkeitszufuhr zu begrenzen und den Patienten in halb aufrechter Position zu lagern. Die Indikation zum Absaugen sollte restriktiv gestellt werden, da dies von den Patienten oft als unangenehm empfunden wird und immer wieder einen erneuten Reiz setzt. Mögliche medikamentöse Optionen sind Scopolamin-Augentropfen (Boro-Scopol N®) vierstündlich 4 bis 5 Tropfen oder Glycopyrronium (Robinul®).
Hautsymptome
Ein häufiges Problem ist die Geruchsbildung bei Exulzeration. Helfen können Spülungen mit Ringer-Lösung oder Octenisept®. Vermeiden sollte man Wasserstoffperoxid, da es zytotoxisch ist und die Wundheilung hemmt. Das gilt auch für Mercurochrom®, das zudem austrocknet. Für Wundauflagen gilt: feucht auf feucht und trocken auf trocken. Zinkpaste schützt die Wundumgebung. Eventuell kommt die Auflage von Salbengittern (Urgo-SA), Metalline® oder die Tränkung von Kompressen mit Metronidazol- oder Erythromycin-Lösung infrage. Gegen schlechten Geruch helfen außerdem Duftlampen oder -kerzen.
Bei oberflächlichen Blutungen kann man Gelastypt®-Schwamm, Sucralfat-Paste (2 g in 5 ml neutralem Gel) oder Tranexam-Säure (Cyklokapron® 1- bis 2-mal 1 – 2 Tabletten) einsetzen. Sickerblutungen lassen sich oft gut beherrschen durch Suprarenin 1:10 auf einer Kompresse.
Symptome der Kachexie
Ein häufiges Symptom in der Terminalphase ist Mundtrockenheit. Helfen können hier häufige Mundhygiene und Zahnpflege, Feuchthalten der Lippe, Eisstückchen oder Fruchtsaftstückchen zum Lutschen, künstlicher Speichel, zuckerfreie Kaugummis und Bonbons, ausreichende Hydratation, Atemluftbefeuchtung sowie das Meiden trockener Speisen oder scharfer und saurer Getränke.
Eine Dehydratation erkennt man an Xerostomie, Kloßgefühl, Durst, Müdigkeit, Übelkeit, Kopfschmerzen, Verwirrtheit, kognitiven Störungen, erhöhter Viskosität von Speichel oder Sputum, reduziertem venösen Druck (beim Blutabnehmen), orthostatischen Beschwerden, trockener Haut, Muskelkrämpfen sowie Anurie und Nierenversagen (auf Urinfarbe achten!).
Soll man bei bestehender Dehydrierung parenteral Flüssigkeit substituieren? Zu dieser Frage gibt es Für- und Gegenargumente. Als Pro-Argument wird häufig angeführt, dass sich der Sterbende unter Rehydrierung angeblich besser fühlt (was sich aber nicht wirklich verifizieren lässt) und dass man ihn nicht verdursten lassen könne. Bei erhaltener Schluckfunktion empfiehlt sich bei Durst allerdings die orale Flüssigkeitsgabe, so Dr. Vahlbruch. Gegen eine parenterale Rehydrierung spricht, dass komatöse Patienten keine Symptome bemerken, dass der Sterbeprozess durch Flüssigkeitsersatz verlängert wird, dass sich Übelkeit, Ödeme oder ein Aszites verschlimmern können und dass die Dehydrierung ein in dieser Phase durchaus erwünschtes Anästhetikum darstellt.
Appetitlosigkeit und Kachexie führen oft zu radikalen und mitunter raschen Veränderungen von Körperbild und familiären Beziehungen und gehen mit verminderten physischen und psychischen Funktionen einher. Diese Veränderungen sind für Patienten und Angehörige oft quälend und kaum aushaltbar. Psychische Belastungen dieser Art können durch frühzeitige Beratung und Erklärung gemildert werden. Faktoren, die die Kachexie begünstigen, sind Geschmacksveränderungen (z. B. durch Strahlen- oder Chemotherapie), Übelkeit, Kau- und Schluckstörungen und Gastritis oder Enteritis. Bei einem Tumorleiden ist die Kachexie Ausdruck einer fortschreitenden Erkrankung, daher würden wir hier die Indikation zu künstlicher Ernährung zurückhaltend stellen.
Erschienen in: Der Allgemeinarzt, 2017; 39 (18) Seite 40-44