Die akute gastrointestinale Blutung (GIB) ist einer der häufigsten Notfälle in der Viszeralmedizin. Blutungen im oberen Gastrointestinaltrakt gelten als besonders gefährlich, sind in jüngster Zeit aber rückläufig. Schnelles Handeln beim Aufdecken und Stillen der Blutung ist bei der GIB immer gefragt.
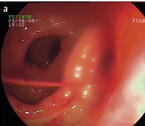
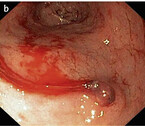
Eine 84-jährige Patientin kommt aus einer Rehabilitationsklinik mit Meläna (Teerstuhl), normochromer und normozytärer Anämie sowie einem Hämoglobinwert von 81 g/dl zum Arzt. Die Patientin ist schwach, blass und dyspnoisch. Bei Verdacht auf eine obere gastrointestinale Blutung erfolgt die notfallmäßige Gastroskopie. Hier zeigen sich zwei Ulzera im Bulbus duodeni, das größere proximal mit einer Blutung Forrest IIa. Es gelingt eine erfolgreiche Blutstillung mittels Injektion von insgesamt 2 ml Fibrinkleber. Zudem stellt sich eine Refluxösophagitis Grad C heraus.
Im Verlauf einer hochdosierten Protonenpumpeninhibitortherapie mit Pantoprazol 2 x 40 mg zeigt sich die Patientin klinisch beschwerdefrei und laborchemisch Hb-stabil.Eine GIB kommt in etwa 80 bis 150 Fällen pro 100.000 Erwachsenen im Jahr vor. Die Blutungsquelle wird bei etwa zwei Drittel der Patienten im oberen, bei knapp einem Drittel im unteren Gastrointestinaltrakt und bei circa 5 – 10 % zwischen Treitz’schem Band und der Bauhin’schen Klappe (mittlerer Gastrointestinaltrakt) lokalisiert [1, 2].
Neuere Studienergebnisse zeigen, dass die Häufigkeit der oberen GIB ab-, die der unteren zunimmt. Die Mortalität der oberen GIB ist übereinstimmend rückläufig – trotz zunehmender Komorbidität der Patienten. Blutungen im Gastrointestinaltrakt treten bei einem Defekt der Integrität der Schleimhaut und Arrosionen von Blutgefäßen auf. Die Blutungshäufigkeit unterscheidet sich in der Lokalisation.
Obere und untere gastrointestinale Blutung
Für eine obere, mittlere und untere GIB gibt es typische Ursachen (vgl. Tabelle 1, Abb. 1, Kasuistik). Mit dem Glasgow Blatchford Score lässt sich eine akute GIB ermitteln, die eine sofortige medizinische Intervention erfordert [39]. Das Blutungsrisiko ergibt sich auch aus der Blutungsquelle. Exemplarisch zeigt dies die Forrest-Klassifikation, die auch das Rezidivrisiko der Blutung abschätzt (Tabelle 2). Daraus ergibt sich ein Algorithmus für das klinische Vorgehen bei der GIB. Die primäre endoskopische Abklärung und die Blutstillung gelten in fast jedem Fall als Methode der Wahl. Klassische endoskopische Therapien bei nicht-varikösen gastrointestinalen Blutungen umfassen hier die Injektion vasoaktiver Substanzen (z. B. verdünntes Adrenalin) oder Blutderivate (z. B. Fibrinkleber) und mechanische Verschlussverfahren (z. B. Metallclips), die man durch den Arbeitskanal des Endoskops an die Blutungsstelle bringen kann. Auch lassen sich thermische Verfahren zur Blutstillung (z. B. Argon-Plasma-Koagulation oder bipolare Sonden) einsetzen.
Die Sterblichkeit bei der nicht-varikösen oberen gastrointestinalen Blutung liegt je nach Land und Patientenkollektiv bei 1 – 11 % [3, 4, 5]. Aktuelle Studien zeigen eine rückläufige Inzidenz. Nur bei Patienten mit bedeutender Komorbidität, wie dialysepflichtiger Niereninsuffizienz, ist eine zunehmende Auftrittshäufigkeit zu beobachten [6]. Aber auch die Mortalität der oberen GIB geht zurück, obwohl die Patienten mit begleitenden kardiovaskulären Risikofaktoren und einer NSAR-Therapie eher zunehmen [7].
Die Rate der endoskopisch untersuchten Patienten war in einer älteren Studie von 51 % (1983 – 1985) auf 73 % (2003 – 2005) gestiegen [7], in einer weiteren landesweiten US-Studie von 70 % (1989) auf 85 % (2009) aller eingeschlossenen Patienten [8].
Offensichtlich profitieren sie von einer frühzeitigen Endoskopie: Eine Magenspiegelung (ÖGD) innerhalb von 24 [9] und eine Koloskopie innerhalb 48 Stunden [10] führen seltener zu schweren Verläufen als spätere Endoskopien. So lässt sich eine "Hit early"-Strategie in der Endoskopie formulieren [11].
Neue Techniken der Blutstillung
Eine endoskopische Therapie verringert Re-Blutungsrate, Mortalität und OP-Bedürftigkeit bei der nicht-varikösen akuten oberen GIB [12]. Eine endoskopische Therapie mit Adrenalin-Injektion plus Thermokoagulation (plus PPI) ist z. B. einer alleinigen pharmakologischen PPI-Therapie bei Ulkus mit nicht-blutendem Gefäßstumpf oder adhärentem Koagel hinsichtlich der Re-Blutungsrate (11,6 vs. 1,1 %) deutlich überlegen [13].
Eine alleinige Injektionstherapie mit Adrenalin ist zudem einer Kombination mit einem mechanischen Blutstillungsverfahren unterlegen [14]. Neue endoskopische Blutstillungs-Methoden (u. a. OTSC-Clip, Hämostasepulver) schätzen heute auch viele Behandlungsteams.
Mechanischer Clipverschluss mit OTSC
Da gebräuchliche TTS (Through-the-scope)- Clips durch den Arbeitskanal des Endoskops geschoben werden müssen, sind sie in ihrer Verschlussfläche limitiert. Neuere, sogenannte OTS (Over-the-scope)-Clips werden auf die Endoskopspitze fixiert und haben so eine größere Verschlussfläche. Zudem lässt sich der OTSC auch in narbig oder entzündlich veränderten Arealen applizieren. Bei therapierefraktären, aber auch arteriell spritzenden Blutungen kann man durch eine OTSC-Applikation vielfach eine optimale Blutstillung erreichen [15].
Hämostasepulver und weitere endoskopische Techniken
Pulverförmige Agenzien zur Blutstillung kann man heute kaufen. Sie basieren auf granulären Mineralien (Hemospray™; TC-325, Cook medical) [16], resorbierbarem hämostatischem Material (PuraStat™, 3-D Matrix Europe SAS) oder modifizierten, absorbierbaren Polymeren (EndoClot, MikroTech). Diese Partikel beschleunigen den Gerinnungsprozess [17]. Fallserien zeigen eine effektive Blutstillung, allerdings liegen noch keine ausreichend randomisierten Studien zur Abgrenzung des Indikationsbereichs dieser Hämostasepulver zu den etablierten endoskopischen Techniken vor. Die Radiofrequenzablation zeigt sich effektiv bei chronischer Blutung bei gastrisch-antraler vaskulärer Ektasie (GAVE) oder symptomatischer Strahlenproktitis. So ließ sich bei 24 Patienten mit GAVE die Transfusionspflicht in der mittleren Zahl der Erythrozytenkonzentrate deutlich senken [18, 19].
Transfusionsstrategie
Bislang ging man davon aus, dass bei Patienten mit akuter oberer gastrointestinaler Blutung bei einem Unterschreiten des Hämoglobin (Hb)-Werts von 8 – 10 g/dl eine Transfusion von Erythrozytenkonzentraten (EK) indiziert ist, auch wenn diese Behandlungsstrategie nicht durch Studienergebnisse abgesichert war [20].
Zuletzt wurde ein restriktives Transfusionsverhalten (EK-Gabe bei Hb < 7 g/dl) mit einer liberalen EK-Gabe (Hb < 10 g/dl) bei 922 Patienten verglichen [21]. In der randomisierten Studie zeigte sich in der restriktiv behandelten Gruppe eine geringere Mortalität nach sechs Wochen und eine verringerte Re-Blutungsrate als in der Gruppe, in der man freizügiger EKs transfundiert hat. Dieser Effekt trat vor allem bei einer Leberzirrhose (Child Pugh A und B) auf. Bei Patienten mit einer Ulkusblutung, die nicht an einer Leberzirrhose erkrankt waren, wurde ein Benefit für das restriktive Transfusionsverhalten jedoch tendenziell auch beobachtet [22]. Erklärungen werden u. a. in einem negativen Einfluss der Transfusion auf die Hämostase und einem erhöhten portalvenösen Druck gesucht. Trotz dieser klaren Studienergebnisse sollte der Arzt jedoch im Einzelfall anhand klinischer Kriterien (z. B. hämodynamische Instabilität oder plötzliche Anämie durch hohen Blutverlust) die Indikation für eine Transfusion individuell abwägen.
Zusammenfassung
Neue Verfahren zur nicht-varikösen Blutstillung im Gastrointestinaltrakt stärken heute die Therapie. Neben etablierten Methoden wie Injektion, Clip-Applikation und thermischen Verfahren setzt man auch neuere Optionen, wie OTS-Clips und Hämostasepulver, vermehrt ein. Aktuell ist eine endoskopische Blutstillung bei gut 95 % der nicht-varikösen intestinalen Blutungen zu erzielen. Die interventionelle Angiografie oder eine chirurgische Blutstillung bleibt so den refraktären Fällen vorbehalten. Es wird zunehmend früher endoskopiert – eine Gastroskopie erfolgt schon innerhalb von 12 – 24 Stunden, eine Koloskopie im Zeitraum von 24 – 48 Stunden. Dies könnte dazu beigetragen haben, dass die Mortalität – zumindest bei der oberen gastrointestinalen Blutung – in den letzten Jahren nachweislich gesunken ist.
Interessenkonflikte: Der Autor hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2020; 42 (12) Seite 34-36