Die Basistherapie der akuten tiefen Venenthrombose (TVT) besteht aus Antikoagulation und Kompression und kann bei der Mehrzahl der Patienten ambulant unter Beibehaltung bzw. Förderung der Mobilität erfolgen. Durch diese Maßnahmen können die Morbidität im Akutstadium und die Rezidivereignisse im Langzeitverlauf gut beherrscht werden.
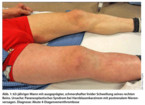
Tiefe Venenthrombosen (TVT) sind häufig und zu 95 % in den Bein- und Beckenvenen lokalisiert. Sie dehnen sich oftmals langstreckig bis in die poplitealen (in 20 %), femoralen (in 50 %) oder iliakalen Etagen (in 10 %) der Leitvenen aus (Abb. 1).
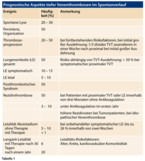
Unerkannt und unbehandelt bergen TVT daher ein erhebliches Komplikationspotenzial: Im Akutstadium ist ohne Behandlung mit einem Wachstum des Thrombus und mit einer Lungenembolie zu rechnen. Darüber hinaus kommt es im Langzeitverlauf dann oftmals zu einer Persistenz und fibrösen Organisation des Thrombus und einer dauerhaften Leitvenenschädigung. Und schließlich besteht nach einer Erstthrombose dauerhaft ein substanzielles Rezidivrisiko (Tabelle 1).
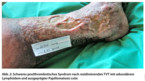
Daher ist eine adäquate Behandlung der TVT unmittelbar nach Abschluss der Diagnostik von großer Bedeutung. Diese soll akut das weitere Thrombuswachstum und die Lungenembolie verhindern, nach Möglichkeit den Thrombus beseitigen, dadurch die Schädigung des tiefen Venensystems reduzieren und somit im Langzeitverlauf das postthrombotische Syndrom vermeiden (Abb. 2).
Therapiegrundsätze
Die Basis der Therapie der akuten TVT besteht stets in der sofortigen voll-wirksamen Antikoagulation und der Kompressionsbehandlung der betroffenen Extremität. Darüber hinaus können mobile Patienten mit einer TVT in der Regel mobil bleiben.
Antikoagulation
Die Antikoagulation der TVT wird heute mit subkutaner Gabe von niedermolekularen Heparinen (NMH), Fondaparinux oder neuen Antikoagulanzien durchgeführt. Unfraktionierte Heparine (UFH) spielen nur noch bei ausgeprägter Niereninsuffizienz, instabilen Patienten und Patienten mit Revaskularisationsoption eine nachgeordnete Rolle.
Niedermolekulare Heparine (NMH)
Metaanalysen zeigen, dass die körpergewichtsadaptierte NMH-Therapie der UFH-Behandlung in Effektivität (VTE-Rezidiv) und Sicherheit (Blutungen) mindestens gleichwertig ist. Vorteile der NMH sind insbesondere die geringeren Raten von heparininduzierter Thrombozytopenie vom Typ II und von Osteoporose. NMH-behandelte TVT-Patienten zeigten durchgängig einen Mortalitätsvorteil. Dieser resultierte aus einer längeren Überlebenszeit der TVT-Patienten mit Tumorleiden. Darüber hinaus entwickeln Tumorpatienten unter NMH in der Sekundärprophylaxe etwa nur halb so oft Rezidive wie Patienten unter Marcumar®. Daher werden aktuell für Tumorpatienten mit TVT zur Akuttherapie und als Rezidivprophylaxe in den ersten drei bis sechs Monaten NMH empfohlen. Zwischen verschiedenen NMH zeichnen sich keine relevanten Unterschiede in Wirksamkeit und Nebenwirkungsprofil ab.
Fondaparinux
Dieses synthetisch hergestellte Pentasaccharid hemmt nach reversibler Bindung an Antithrombin selektiv und exklusiv FXa und reduziert dadurch deutlich die Thrombingeneration. Pharmakokinetische Vorteile sind der auch nach s.c.-Injektion relativ schnelle Wirkeintritt, die lange Halbwertszeit und die fehlende Interaktion mit den Thrombozyten. Fondaparinux erwies sich in der TVT-Therapie als genauso effektiv wie NMH (Enoxaparin). Es ist für die Behandlung der akuten TVT und Lungenembolie zugelassen und wird in aktuellen Leitlinien als gleichwertige Alternative zu NMH oder UFH empfohlen. Fondaparinux sollte aus unserer Sicht primär für die Behandlung stabiler Patienten mit normaler Nierenfunktion im ambulanten Rahmen angewendet werden, da hierbei weder die Gerinnungshemmung noch die Thrombozyten regelhaft kontrolliert werden müssen (Tabelle 2).
Neue Antikoagulanzien
Aktuell treten neue Antikoagulanzien zur TVT-Behandlung in die klinische Agenda. Diese wirken selektiv gegen aktiven FX (Rivaroxaban, Apixaban, Edoxaban) oder aktiven FII (Dabigatran), sind oral verfügbar und weisen ein vorhersehbares Dosis-Wirkungsprofil auf. Daher sind routinemäßige Kontrollen der Antikoagulationsintensität nicht erforderlich.
Selektive FXa-Inhibitoren (Rivaroxaban, Apixaban, Edoxaban) hemmen hochspezifisch sowohl freien als auch im Thrombus oder Prothrombinasekomplex gebundenen FXa ohne Vermittlung von Antithrombin (Tabelle 2). Rivaroxaban erwies sich in der Einstein-DVT-Studie der bisherigen Standardtherapie (NMH/Vitamin-K-Antagonisten) in der Akuttherapie und in der Sekundärprävention als eindeutig ebenbürtig und als ebenso sicher. Somit ist jetzt erstmals die Akutbehandlung und Rezidivprophylaxe tiefer Venenthrombosen mit einer einzigen, oral applizierbaren Substanz möglich. Die Zulassung hierfür liegt seit kurzem vor. Zu beachten ist hierbei besonders der initial längere Zeitraum der vollwirksamen Dosierung (2 x 15 mg) von 21 Tagen (im Vergleich zu 5 - 10 Tagen mit NMH oder Fondaparinux) (Tabelle 2). Entsprechende Studien zu Apixaban (Akuttherapie und Rezidivprophylaxe) und Edoxaban (Rezidivprophylaxe) sind noch nicht abgeschlossen. Für diese Substanzen bestehen daher derzeit keine entsprechenden Zulassungen.
Dabigatran, ein direkter, ebenfalls oral verfügbarer FIIa-Antagonist, wurde in der Recover-Studie an 2 539 Patienten mit TVT und/oder Lungenembolie in der Sekundärprophylaxe gegen VKA (Warfarin) getestet und erwies sich als ebenso wirksam wie Warfarin. Die Gesamtrate klinisch relevanter Blutungen (schwere und nicht-schwere Blutungen) war unter Dabigatran signifikant geringer, in der Rate schwerer Blutungen bestand jedoch kein signifikanter Unterschied. Abgesehen von einer höheren Rate an Dyspepsie war Dabigatran insbesondere auch bezüglich seiner Leberverträglichkeit ebenso gut wie Warfarin. Dabigatran könnte somit eine Alternative zu oralen VKA in der Sekundärprävention nach TVT und Lungenembolien sein. Es hat bisher hierfür aber noch keine Zulassung erhalten. Die Akuttherapie der TVT wurde mit Dabigatran nicht untersucht.
Kompressionstherapie
Die Kompressionstherapie, das zweite wichtige Basiselement der Therapie tiefer Venenthrombosen, wirkt durch Reduktion des Venenquerschnitts, Erhöhung des Blutflusses in nicht-thrombosierten Venen und Kollateralvenen und Reduktion des thromboseinduzierten Venen- und Gewebedrucks sowie des Ödems. Darüber hinaus führt sie zu einer Verbesserung der Thrombusadhärenz. Verwendet werden hierzu initial bis zur Entstauung des Beins kurzzugelastische Kompressionsverbände, danach passgenaue medizinische Kompressionsstrümpfe. Diese sollten zunächst in ihrer Länge den Bereich der thrombosierten Vene abdecken und eine Kompressionsklasse III (Andruck im Knöchelbereich von 30 - 40 mmHG) aufweisen. Die Kompressionstherapie soll mindestens zwei Jahre lang durchgeführt werden.
Insgesamt führt die Kompressionstherapie nicht nur zu einer Besserung von Schmerz, Spannungsgefühl und Schwellung im Akutstadium, sondern vor allem zu einer deutlichen Reduktion des postthrombotischen Syndroms um etwa 50 %. Zu bedenken ist jedoch, dass selbst unter Studienbedingungen rund 40 % der infrage kommenden Patienten nicht an der Kompressionsbehandlung teilnehmen wollen. Darüber hinaus besteht gerade bei älteren Patienten nicht selten eine Koinzidenz z. B. mit pAVK oder Polyneuropathien, die eine Kompressionstherapie limitieren kann. Und schließlich kann die Kompressionstherapie nicht den das PTS verursachenden Venenschaden verhindern, sondern nur dessen klinische Folgeerscheinungen mindern bzw. verzögern. Bei Beendigung der Kompressionstherapie (z. B. wegen auftretender Kontraindikationen) ist sehr wahrscheinlich mit einem klinischen Progress der chronisch venösen Insuffizienz zu rechnen.
Mobilisation
Bei der Behandlung tiefer Beinvenenthrombosen kann das alte Paradigma der Bettruhe als einer der Eckpfeiler der Akuttherapie als überwunden gelten. Prospektive Untersuchungen, die bei Standardtherapie (Antikoagulation plus Kompression) randomisiert Immobilisierung und Mobilisierung der TVT-Patienten miteinander verglichen, zeigten insgesamt keine signifikanten Unterschiede in der Häufigkeit neuer Lungenembolien. Trotz gewisser Limitationen dieser Datenlage wird in aktuellen Leitlinien empfohlen, TVT-Patienten - unabhängig von Lokalisation bzw. Ausdehnung und Morphologie des Thrombus - nicht zu immobilisieren, sofern sie dies von den Beschwerden her tolerieren.
Spezielle Fälle sind aus unserer Sicht jedoch Patienten mit TVT, die die Beckenvenen verschließen oder die V. cava inferior miteinbeziehen. Diese tolerieren aufgrund der erheblichen venösen Abflussstörung und der daraus resultierenden massiven Beinschwellung die initiale Beibehaltung der Mobilität oftmals nicht. Auch ist das individuelle Risiko zu bedenken, wenn es aus einer ilio-cavalen Thrombose zu einer Lungenembolie kommt. Diese Patienten werden daher von uns initial immobilisiert. Auch Patienten, die während einer Phase der Immobilität (z. B. nach einer großen Operation) eine Mehretagen-TVT entwickeln, fallen mangels Daten aus dem Rahmen aktueller Leitlinien. Diese Patienten werden von uns wegen der TVT nicht forciert mobilisiert, sondern unter Beibehaltung der Bettruhe für weitere fünf bis sieben Tage unter Kompression der betroffenen Extremität antikoaguliert. In den speziellen Fällen, in denen eine thrombolytische Therapie der TVT durchgeführt wird, bleiben die Patienten für die Dauer derselben immobilisiert.

Erschienen in: Der Allgemeinarzt, 2012; 34 (13) Seite 38-42