Resistenzen gegen Antibiotika sind ein weltweit wachsendes Problem. Eine der Ursachen liegt im unkritischen Einsatz dieser Substanzen im ambulanten Bereich, vor allem bei Atemwegsinfekten. Dabei ist die deutliche Mehrheit dieser Erkrankungen viral bedingt und spricht nicht auf Antibiotika an. Neue Schnelltestverfahren helfen bei der Differenzierung. Eine geeignete Therapieoption bei unkomplizierten Infekten der oberen und unteren Atemwege sind evidenzbasierte Phytotherapeutika. Ausgewählte Präparate werden auch in Leitlinien empfohlen.
Antibiotika gehören zu den am häufigsten in der Humanmedizin verordneten Präparaten, der Hauptanteil der Verordnungen findet sich dabei im ambulanten Sektor. Hauptindikationsgebiet sind Infekte der oberen und unteren Atemwege [1]. Um die Entwicklung multiresistenter Bakterienstämme zu vermeiden, müssen sie rational und mit Sachkenntnis eingesetzt werden [2].
Auch wenn bekannt ist, dass 90 % der Infektionen der oberen und unteren Atemwege viraler Genese sind [3] und Antibiotika therapeutisch keinen Effekt haben, lassen sich Hausärzte im praktischen Alltag mitunter zur Verordnung einer Antibiose hinreißen. Die Gründe dafür sind vielfältig [4]. Oft fühlt sich der Arzt durch den empfundenen Wunsch des Patienten unter Druck gesetzt [5]. Nicht zuletzt führt die Angst vor Risiken bei Therapiefehlern zur "großzügigen" Verordnung von Antibiotika [6].
Was erwarten die Patienten?
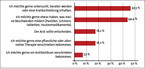
Eine Untersuchung von 1.778 Personen aus einem Pool von 30.000 Internetnutzern befasste sich mit der Fragestellung "Was erwarten Sie von Ihrem Arzt bei einer Erkältung oder Grippe?" [7]. In der Auswertung zeigte sich, dass nur etwa 7 % der Befragten die Verordnung eines Antibiotikums wünschen. Die Mehrzahl der Befragten wünschte eine Untersuchung, eine Beratung, eine Arbeitsunfähigkeitsbescheinigung und die Verordnung geeigneter symptomlindernder Präparate. Knapp ein Fünftel der Befragten wünschte sich eine pflanzliche oder alternative Therapieform (vgl. Abb. 1).
Quantitativer CRP-Schnelltest als Entscheidungshilfe viral/bakteriell
Wie kann der Arzt nun während des Arzt-Patienten-Kontakts entscheiden, ob es sich um einen viralen oder einen bakteriellen Infekt handelt? Neben der Anamnese und der klinischen Untersuchung können geeignete Schnelltestverfahren bei der Unterscheidung helfen und in den Entscheidungsprozess einfließen. Das erleichtert auch die Kommunikation zwischen Arzt und Patient, wann eine Antibiose notwendig ist und wann nicht. In der Praxis hat sich die Bestimmung des quantitativen C-reaktiven Proteins (CRP) bewährt. Dieser unspezifische Entzündungsmarker steigt bei bakteriellen Infekten stärker an als bei viralen Erkrankungen [8]. In einem Cochrane-Review mit 3.284 Probanden, die an Atemwegsinfektionen erkrankt waren, zeigte sich, dass die Verwendung des CRP-Wertes signifikant den Einsatz von Antibiotika bei Atemwegsinfektionen in der Primärversorgung reduzieren kann [9]. Diese Einschätzung teilen laut einer DocCheck-Umfrage aus dem Jahr 2017 93 % der befragten Ärzte [10]: Sie sehen in einer CRP-Testung einen medizinischen Mehrwert. Allerdings wird dieser Parameter aufgrund einer unzureichenden Vergütungssituation derzeit nur selten eingesetzt.
Perspektive zur verbesserten Vergütung von Schnelltests
Eine zentrale Forderung in dem im März 2017 beschlossenen "Gesetz zur Stärkung der Arzneimittelversorgung in der GKV" [11] ist deshalb die Aufnahme schneller, wirtschaftlicher und qualitätsgesicherter Diagnostika zur zielgenauen (Nicht-)Verordnung von Antibiotika in die vertragsärztliche Versorgung. Das Gesetz sieht weiter vor, bereits bestehende Diagnostika besser zu nutzen und als Anreiz dafür den einheitlichen Bewertungsmaßstab für Ärztliche Leistungen (EBM) anzupassen. Geht es darum, die bereits verfügbare Point-of-Care-Diagnostik zu nutzen, bietet sich die quantitative CRP-Messung an [12 – 15]. In einer europäischen Multicenterstudie ließ sich durch die Kombination der CRP-Testung und eines Kommunikationstrainings der Ärzte die Antibiotikaverordnung um 62 % (p<0,001) reduzieren [16].
Evidenzbasierte Phytotherapeutika
Bei unkomplizierten Infektionen der oberen und unteren Atemwege ist die Behandlungsstrategie der ersten Wahl eine symptomorientierte Therapie unter Berücksichtigung evidenzbasierter Phytotherapeutika. Dabei gelten Studienergebnisse mit Phytopharmaka nicht für die untersuchten Pflanzen, sondern grundsätzlich für das getestete Präparat, denn Extraktion, Standardisierung und Herstellung haben entscheidenden Einfluss auf die Wirksamkeit. Nur evidenzbasierte Phytotherapeutika, die ihre Wirksamkeit in Studien unter Beweis gestellt haben, sind in Leitlinien verankert.
In der AWMF-S3-Leitlinie Husten [20] werden aufgrund positiver randomisierter Studien Thymian-Efeu-Präparate, Thymian-Primelwurzel-Präparate und Myrtol empfohlen [21].
Für die Pflanzenkombinationen Thymian-Efeu gibt es zahlreiche Untersuchungen: So verringert die Thymian-Efeu-Kombi im Tiermodell die bei unbehandelter Entzündung stark erhöhte Zahl an Becherzellen im Bronchialgewebe. Dadurch wird weniger zäher Schleim gebildet. Gleichzeitig sinkt die Konzentration des Entzündungsmediators PGE2 in der bronchialen Lavageflüssigkeit [22]. Das ist auch klinisch relevant: Die Zeit bis zur Verringerung des Hustenscores um 50 % konnte im Vergleich zu Plazebo um zwei Tage reduziert werden [23]. Auch bei einer Vergleichsstudie Myrtol versus Plazebo konnte eine signifikante Reduktion der Hustenanfälle nach sieben Tagen nachgewiesen werden [24].
Auch bei Patienten mit akuter Rhinosinusitis sind gemäß dem im Jahr 2012 verfassten European Position Paper on Rhinosinusitis and Nasal Polyps [25] die primären Therapieziele Sekretolyse und Entzündungshemmung. Beides bewirkt, dass überschüssiges Sekret aus den Nasennebenhöhlen abfließt und die Nasenschleimhaut abschwillt [26]. Dies führt zur Linderung der fünf Kernsymptome der akuten Rhinosinusitis, nämlich Kopf- und Gesichtsschmerz, nasale Kongestion sowie vordere und hintere Rhinorrhoe [27]. In der im April 2017 neu erschienenen AWMF-S2k-Leitlinie zu Rhinosinusitis werden evidenzbasierte Phytotherapeutika – hier der patentierte 5-Pflanzen-Extrakt BNO 1016 oder definierte Eukalyptus-Extrakte – empfohlen [28]. Die Leitlinie nimmt auch zum Einsatz von Antibiotika Stellung. Sie betont, dass in der Regel Patienten mit akuter Rhinosinusitis oder einer Exazerbation einer chronischen Rhinosinusitis keine Antibiotika erhalten sollten. Eine Antibiotika-Therapie sollte nur bei Patienten mit besonderen Risikofaktoren (etwa schweres Grundleiden oder Immundefizienz) oder bei Hinweisen auf Komplikationen mit begleitender Diagnostik in Erwägung gezogen werden.
Option Bedarfsrezept
Ist die Ursache des Infekts unklar oder die Wiedervorstellung am Folgetag beispielsweise wegen eines bevorstehenden Wochenendes nicht möglich, kann dem Patienten zusätzlich zu symptomorientierten Therapieempfehlungen ein Bedarfsrezept für ein Antibiotikum mitgegeben werden [29]. Das Bedarfsrezept kann nach einer Cochrane-Metaanalyse den Antibiotikaverbrauch senken, ohne den klinischen Verlauf zu verschlechtern oder die Patientenzufriedenheit zu beeinträchtigen. Es führt zudem nicht zu vermehrten Wiedervorstellungen [30].
Interessenkonflikte: Die Autorin hat bei der Initiative „Erst-testen-dann-verordnen“ mitgewirkt.
Erschienen in: Der Allgemeinarzt, 2017; 39 (18) Seite 18-21