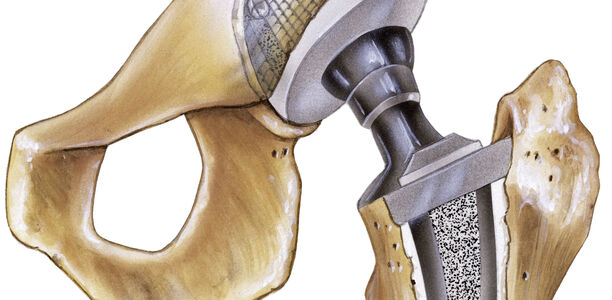
Die Implantation einer Hüftendoprothese als Ersatz für ein geschädigtes Hüftgelenk ist heute ein häufiger Eingriff. Bei betagten Patienten mit Schenkelhalsfrakturen wird diese Prothese ebenso eingesetzt. Neben langen Standzeiten sollen die verschiedenen Modelle vor allem eines bewirken: die Lebensqualität des Patienten verbessern – durch ein schmerzfreies, gut funktionierendes Gelenk.
In der (Alters-)Traumatologie verwendet man die Prothese bei Schenkelhalsfrakturen. Da man bei Patienten über 65 die Endoprothese gegenüber der Osteosynthese bei dislozierten Schenkelhalsfrakturen präferiert, gibt es hier aufgrund des demografischen Wandels steigende Patientenzahlen. Im höheren Lebensalter (> 90 Jahre) ist die proximale Femurfraktur mittlerweile die häufigste Indikation zum künstlichen Gelenkersatz. Bei jüngeren Patienten kommt das Kunstgelenk etwa bei Hüftkopfnekrosen, rheumatischen Erkrankungen und sekundären Arthrosen (Z. n. Morbus Perthes, ECF, Hüftdysplasie) zum Einsatz. Über den optimalen Zeitpunkt zur Implantation einer Hüftendoprothese besteht – bis auf die Traumapatienten – kein nationaler oder internationaler Konsensus. Die Indikationsstellung trifft der Arzt patientenbezogen – neben einer umfassenden Anamnese anhand klinischer und radiologischer Kriterien. Auch der Leidensdruck und der Wunsch des Patienten tragen maßgeblich zur Entscheidungsfindung bei: Die Endoprothese soll vor allem die Lebensqualität verbessern.
Die Anforderungen an eine Hüftendoprothese sind sehr vielfältig. Die Patienten wollen primär ein schmerzfreies Gelenk mit guter Funktion im Alltag, oft auch bei sportlicher Belastung. Wesentlich ist hier die Rekonstruktion der individuellen Anatomie wie Drehzentrum, Offset und Beinlänge unter Minimierung eines intraoperativen Weichteiltraumas. Die Prothese soll zudem eine hohe Beweglichkeit in Kombination mit einer hohen Luxationssicherheit gewährleisten. Eine sichere primäre Stabilität ist gefordert, die auch bei zementfreien Verankerungen direkt postoperativ eine Vollbelastung der Extremität ermöglicht. Für junge Patienten ist vor allem die Prothesenstandzeit relevant. Neben dem Prothesendesign und der Art der Verankerung im Knochen spielt hier die Gleitpaarung zwischen Kopf und Pfanne eine große Rolle. Ist der Prothesenwechsel eines Tages erforderlich, sollte dieser mit einem möglichst geringen Knochenverlust erfolgen. So lassen sich auch nach einem Austausch der Prothese eine gute Funktion und eine lange Standzeit erreichen. Die Prothesenauswahl richtet sich nach der Anatomie, der Knochenqualität und dem individuellen Anspruch.
Der junge Patient
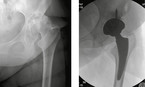
Braucht ein junger Patient eine Hüftendoprothese, liegt in der Regel eine sekundäre Arthrose vor (Abb. 1). Diese Patientengruppe hat normalerweise eine gute Knochenqualität. Die Wahrscheinlichkeit der Osteointegration der implantierten Prothese ist hoch. Infolge von Hüftdysplasien, M. Perthes oder Traumata liegt die Herausforderung häufig in der Verankerung der Pfanne. Bei jungen Patienten präferiert man immer eine zementfreie Verankerung.
Zur Auswahl stehen verschiedene Pfannentypen. Bei den hemisphärischen Pfannen hat der zu implantierende Metallträger ein Übermaß im Vergleich zu der benutzten hemisphärischen Fräse von etwa 1 – 2 mm. Durch das Einschlagen in das präparierte Acetabulum verklemmt sich die Pfanne. Man spricht von der primären Fixation. Eine sofortige Vollbelastung sollte in der Regel möglich sein. In den ersten Wochen kommt es zur knöchernen Einheilung der Prothese, zur sogenannten Osteointegration (sekundäre Fixation). Um die Einheilung zu gewährleisten, gibt es entweder Metallträger mit angerauter Titanoberfläche, Kalziumphosphatbeschichtungen oder makroporöse Oberflächen wie Tantal. Sollte das Acetabulum sehr flach sein und der "Bone Stock" keine ausreichende primäre Stabilität ermöglichen, gibt es alternativ die Schraubpfannen (konisch, konisch-sphärisch, hemisphärisch). Hier schraubt man die Pfanne in den Knochen und erreicht so eine sehr hohe Primärstabilität, auch bei schlechten knöchernen Voraussetzungen für die Verankerung.
Die Implantation wird allgemein als etwas anspruchsvoller im Vergleich zu einer Press-Fit-Pfanne gesehen. Eine weitere Möglichkeit sind mit Tantal beschichtete Revisionspfannen, mit denen sich – gegebenenfalls in Kombination mit einer zusätzlichen Schraubenfixation – stabile, zementfreie Verankerungen bei mäßiger bis schlechter Knochenqualität erreichen lassen. In der Standardsituation gelten heute die Press-Fit-Pfannen als Implantat der Wahl in der zementfreien Primärversorgung. Das Inlay ist in der Regel modular. Zudem gibt es verschiedene Inlaytypen und unterschiedliche Materialien.
Eine zementfreie Versorgung femoral ist bei jungen Patienten die Therapie der Wahl. Hier gibt es auf dem Markt die größte Vielfalt, was Formgebung, Oberfläche, Verankerungsphilosophien und Offsetvarianten angeht. Bei jungen Patienten wählt man ein Prothesendesign mit möglichst proximaler Krafteinleitung in den Knochen. Hier eignen sich die sogenannten Kurzschaftprothesen besonders gut, unter denen man Implantatdesigns subsumiert. Es gibt verschiedene Klassifikationsversuche. Am gängigsten ist die Unterscheidung nach der Resektionsebene (schenkelhalserhaltende, -teilerhaltende oder -resezierende Systeme). Obwohl Kurzschäfte schon seit über 30 Jahren auf dem Markt sind, erlebten sie erst in den letzten Jahren eine zunehmende Verbreitung [3]. Bei diesem Implantatdesign gibt es mittel- und langfristig einen geringeren ossären Verlust beim proximalen Femur/Trochanter major, bedingt durch eine natürlichere Belastung des Knochens und eine geringere Zugangsmorbidität [5].
Ein unphysiologisches Lastenübertragungsmuster des Femurs, etwa durch einen Schaft mit distaler Krafteinleitung, führt zu einer reduzierten Knochendichte in den unterbelasteten Arealen (Stress Shielding). Der resultierende Knochenverlust kann die Standzeit durch Lockerung, Migration oder Frakturen negativ beeinflussen. Auch Osteolysen erschweren die Revisions-Op. Für einen Kurzschaft muss primär eine gute Knochenqualität vorliegen. Zudem darf, vor allem für schenkelhalserhaltende Modelle, die Anatomie nicht zu weit von der "Norm" abweichen.
Viele Kurzschaftprothesen verschwanden wieder vom Markt. Man sollte sich deshalb auf die Modelle mit ausreichender Langzeiterfahrung konzentrieren! Allen zementfreien Prothesen gemein ist die notwendige hohe primäre Stabilität, um eine Osteointegration zu begünstigen und ein fibröses Einwachsen des Implantats zu verhindern. Der Oberflächenersatz sollte aufgrund seiner vielen Nachteile (Metall-Metall-Gleitpaarung mit hohen Metallserumspiegeln, Pseudotumoren und Osteolysen/hohe Lockerungsraten) nicht mehr verwendet werden.
Bei der Hüftkopfnekrose wurden früher erhöhte Lockerungsraten der Femurkomponente nachgewiesen. Als mögliche Ursachen vermutete man ein hohes Aktivitätsniveau der jungen Patienten. Man konnte aber auch Änderungen der Genexpression von BMP-2, der Zellzahl von Osteoblasten/Osteozyten und eine veränderte trabekuläre Mikroarchitektur in der proximalen Femurmetaphyse nachweisen [8].
Hier gilt – trotz des jungen Patientenalters – ein Geradschaft als Goldstandard bei Hüftkopfnekrose (HKN) [1], vor allem, wenn die Ödemzone bis in die Intertrochantärregion reicht.
Der ältere, aber fitte Patient unter 75
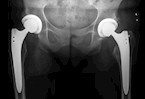
Ältere, aber gesunde Patienten sind in der Hüftsprechstunde am häufigsten. Bei ihnen ist eine zementfreie Press-Fit-Pfanne anzustreben, wie für junge Patienten (Abb. 2). Bei Personen unter 75 (biologisches Alter) ist ein zementfreier Schaft die erste Wahl in der Standardversorgung. Es gibt anatomische Schäfte und klassische Geradschäfte. Je nach Schaftform gibt es eine eher metaphysäre, meta-/diaphysäre oder diaphysäre Krafteinleitung. Welches Modell passt, ist abhängig von der Femurform (nach Dorr) und der Knochenqualität. Eine dicke Kortikalis zeigt eine gute Knochenqualität an. Hier ist eine zementfreie Verankerung möglich. Eine dünne Kortikalis und ein Markraum wie ein "Ofenrohr" erschweren das Verklemmen einer zementfreien Prothese und erhöhen das Risiko für eine intraoperative iatrogene Fissur deutlich.
Der hochbetagte Patient
Immer häufiger stellen sich hochbetagte Patienten wegen einer symptomatischen Coxarthrose und mit dem Wunsch nach einer Op. vor, um Mobilität und Unabhängigkeit zu erhalten. Bei diesem Patientengut wird entweder eine Hybridversorgung (Pfanne zementfrei, Schaft zementiert) oder eine komplett zementierte Hüftendoprothese favorisiert. Die zementierte Endoprothetik geht auf Sir John Charnly zurück, der in den 1960er-Jahren erstmals einen polierten, konischen Schaft mittels eines Polymethylmethacrylat (PMMA)-basierten Knochenzements verankerte. PMMA-basierte Zemente – man nutzt sie auch heute noch – haben keine Klebeeigenschaften. Sie vollziehen die Kraftübertragung rein mechanisch, indem sich der Zement in jede kleinste Vertiefung setzt und so das Implantat verankert. Die Last wird dadurch gleichmäßig in den Knochen übertragen. Der Zement wirkt als entkoppelndes Element zwischen Strukturen mit verschiedener Elastizität (Prothese und Knochen).
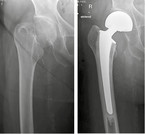
Zementierte Schäfte sind auch in osteoporotischen Knochen sofort belastungsstabil (Abb. 3).
Der Schaft bildet mit dem Zement das Implantat, das eine langstreckige Verankerung sicherstellt. Das Risiko für eine iatrogene in-traoperative Fraktur ist auch bei schlechter Knochenqualität gering. Die Studienlage zeigt die Überlegenheit zementierter Schäfte bei Patienten über 75 gegenüber einer zementfreien Verankerung [7]. Für Erstere gibt es zwei Optionen: die konischen, polierten Schäfte mit kraftschlüssiger Verankerung ("Taper-Slip") und raue Schäfte, deren Verankerung auf Formschluss beruht. In der ersten Gruppe besteht keine mechanische Verbindung zwischen Implantat und Zement. Diese Methode zeigt sehr gute Standzeiten (6,5 % Lockerung nach 33 Jahren) [6]. Die zweite Verankerungsmöglichkeit zementierter Schäfte beruht auf einer formschlüssigen Verbundtechnik mit sehr guten Standzeiten. Eine gute Zementiertechnik (vollständig zirkulärer Zementmantel, adäquate Zementmanteldicke) ist hier jedoch unerlässlich. Mögliche Nachteile eines zementierten Schafts sind Zementmantelbrüche mit konsekutiver Lockerung der Prothese, die in-
traoperative "Zementreaktion", die Fettembolie und die gegebenenfalls etwas aufwendigere Wechseloperation.
Der alte Patient mit Schenkelhalsfraktur
Im klinischen Gebrauch hat sich die Duokopfendoprothese (Hemiendoprothese, kurz: HEP = bipolare Kopfprothese) durchgesetzt. Der Schaft wird in der Regel zementiert. Grund ist die bei alten Patienten mit Schenkelhalsfraktur fast regelhafte schlechte Knochenqualität (Osteoporose). Die zementierte Versorgung des Femurschafts garantiert eine sofortige Belastungsfähigkeit. Das Risiko für eine iatrogene, intraoperative sowie postoperative, periprothetische Femurfraktur ist bei einer zementierten Schaftversorgung im genannten Patientengut geringer (7,4 % vs. 0,9 %) [4]. Die Vorteile für die Hemiendoprothese sind eine kürzere, einfachere Op.-Technik, da die operative Versorgung einer Schenkelhalsfraktur zügig erfolgen sollte (Ziel: innerhalb von 24 h). Durch den großen Duokopf besteht eine hohe Luxationssicherheit für die Patienten, die häufig koordinativ und muskulär eingeschränkt und oft nur begrenzt compliant (Demenz) sind. Der Harris-Hip-Score zeigt in den meisten Studien innerhalb der ersten postoperativen Jahre keinen signifikanten Unterschied zwischen HEP und Totalendoprothese (TEP). Nach etwa fünf Jahren ist die Mobilität mit einer HEP im Vergleich zur TEP geringer [9, 10]. Patienten erhalten eine TEP, wenn die Lebenserwartung (wesentlich ist das biologische Alter) über fünf Jahre liegt, und gegebenenfalls bei einer fortgeschrittenen Coxarthrose.
Die Dual-Mobility-Pfanne kombiniert die Vorteile einer Großkopfprothese mit den günstigeren Abriebwerten eines kleinen Kopfs. Der große PE-Kopf sitzt in einer metallischen hochpolierten Pfanne, die mit Zement oder Press-Fit im Acetabulum verankert wird. Alltagsbewegungen kommen durch Gleiten des kleinen Kopfs im PE-Kopf zustande, große Bewegungen durch die Mobilität des PEs in der Pfanne. Durch den großen Kopf (erhöhte "Jumping-Distance") ist eine Luxation des Gelenks sehr unwahrscheinlich. Dieser Pfannentyp eignet sich so in der primären Endoprothetik bei allen Patienten mit erhöhter Luxationsneigung, wie sie bei neurologischen Vorerkrankungen (Paresen, Parkinson, Epilepsie), kognitiven Dysfunktionen (Demenz, chronischer Alkoholabusus) oder Fusionen in der Lendenwirbelsäule (erhöhte Beugefähigkeit in der Hüfte nötig) auftritt. Die guten Ergebnisse scheinen die steigende Popularität dieses Pfannentyps in der Literatur und den Registern zu rechtfertigen.
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2019; 41 (20) Seite 50-56