Ein schmerzhaftes, geschwollenes und gerötetes Gelenk kann viele Ursachen haben: eine Gelenkinfektion, eine vorbestehende Arthrose, ein Trauma oder kristallinduzierte Arthropathien. Auch eine Vielzahl an systemischen Erkrankungen kommt infrage. Eine septische Arthritis muss der Arzt immer sofort erkennen, um beim Patienten eine Gelenkdestruktion und eine dauerhafte Funktionseinschränkung zu verhindern.
Eine septische Arthritis kann exogener oder endogener Natur sein. Endogene Faktoren mit einer hämatogenen Streuung, z. B. nach Zahnextraktion, sind die häufigste Ursache [1]. Immunsupprimierende Erkrankungen wie Diabetes mellitus, Leber- und Nierendysfunktionen, Tumorleiden, chronische Infektionen und Alkoholkrankheit gelten als prädisponierende Faktoren [2, 3]. Die Suche nach einem Fokus im Gesamtorganismus sollte bei Verdacht erfolgen. Patienten mit einer rheumatoiden Arthritis haben ebenfalls eine erhöhte Inzidenz der septischen Arthritis, auch aufgrund möglicher immunsuppressiver Therapien, wie mit Steroiden oder TNF-alpha-Blockern [4].
Als exogene Ursache gilt die traumatische Genese, z. B. offene Frakturen oder iatrogen verursachte Infektionen, etwa nach Operationen oder Injektionen [2, 5, 6]. Am häufigsten sind hier Knie- (45 – 55 %) und Hüftgelenk (15 – 25 %) betroffen [7]. In unklaren Fällen ist die Differenzialdiagnose eines akut geschwollenen Gelenks oft eine diagnostische Herausforderung – trotz gründlicher Anamnese und klinischer Untersuchung. Verschiedene Befunde müssen erhoben und interpretiert werden auf dem Weg zur korrekten Diagnose.
Anamnese
Um die Ursache einer akuten Gelenkschwellung zu finden, muss eine ausführliche Vorgeschichte erhoben werden. Die Frage nach einem vorangegangenen Trauma und/oder einer Behandlung – inklusive eines chirurgischen Eingriffs oder einer Injektion – sollte immer erfolgen (vgl. Tabelle 1 und Kasten 1) [8]. Zudem sollte abgeklärt werden, wie schnell sich die Beschwerden entwickelt haben, wie genau sie sich äußern, ob schon ähnliche Episoden auftraten und ob es weitere Symptome (Fieber, Beteiligung anderer Gelenke oder der Wirbelsäule, zurückliegende Infektionen) gab [8].
Ein akuter schneller Beginn bei vorgeschädigtem Gelenk, vor allem bei immunkomprimierenden Begleiterkrankungen, kann auf eine eitrige Arthritis hinweisen [9]. Fieber deutet auf ein septisches Geschehen hin, wird aber auch bei reaktiven Arthritiden oder bei der Gicht beschrieben [10]. Zurückliegende Infektionen helfen bei der Einschätzung hinsichtlich exogener oder endogener Ursachen. Sind weitere Gelenke betroffen, sollte man an eine rheumatologische Erkrankung denken. Aber auch bei septischen Verläufen ist der Befall von mehreren Gelenken beschrieben [11, 3].
Körperliche Untersuchung
Die Untersuchung der akuten Gelenkschwellung sollte zunächst auf das betroffene Gelenk fokussieren, vor allem im Vergleich zur Gegenseite. Lokalisation und Charakteristik der Schwellung lassen oft schon eine erste Differenzierung zwischen intra- und extraartikulärem Befall zu. Zu achten ist zudem auf die Ausprägung der Rötung und der Überwärmung, generelle oder lokalisierte Schmerzen, den Grad der Funktionseinschränkung und das Bestehen muskulärer und neurovaskulärer Einschränkung (vgl. Tabelle 2) [8, 10]. Des Weiteren sind die anderen Gelenke angemessen mitzuuntersuchen. Und natürlich sollte sich auch eine allgemeine körperliche Untersuchung anschließen.
Die erhobenen Befunde der Befragung und der körperlichen Untersuchung ermöglichen dabei lediglich eine Mustererkennung auf dem Weg zur korrekten Diagnose. In der Literatur finden sich dazu verschiedene Expertenmeinungen mit Konsens, aber ohne eindeutige Evidenz [8].
Ausgewählte Laborparameter
Für die weitere diagnostische Abklärung sind verschiedene Laborparameter nötig. Einzig für den Nachweis erhöhter Werte des C-reaktiven Proteins in Kombination mit einer erhöhten Leukozytenzahl konnte ein Zusammenhang mit der Diagnose einer septischen Arthritis gezeigt werden [12, 13, 3, 14]. Erhöhungen von IL-6 und Pro-Calcitonin ermöglichen zwar eine prognostische Einschätzung bei schweren Verläufen mit Bakteriämie, können aber auch bei nicht-septischen Erkrankungen ansteigen [12] [15].
Weitere Laborparameter erlauben die Evaluation differenzialdiagnostischer Überlegungen. So kann ein erhöhter Harnsäurewert auf eine Gichtarthropathie hinweisen, wobei während der Exazerbation einer Gicht die Harnsäure aufgrund der renalen Ausscheidung im Blut normal sein kann [16]. Bei einer unklaren Gelenkschwellung kann die Evaluation von spezifischen Parametern zum Nachweis einer rheumatischen Erkrankung begründet sein [11].
Bei Verdacht auf eine rheumatoide Arthritis besteht für die zyklischen, zitrullinierten Polypeptid-Antikörper (CCP) eine höhere Spezifität und Sensitivität als für den sogenannten Rheumafaktor (Anti-Fc-IgG). Der Nachweis von antinukleären Antikörpern (ANA) kann bei der Diagnostik des systemischen Lupus erythematodes weiterhelfen, die antineutrophilen cytoplasmatischen Antikörper (ANCAs) bei Vaskulitiden wie der Polymyalgia rheumatica [10].
Vor allem bei Verdacht auf eine septische Arthritis, aber auch zur Abklärung einer Kristallarthropathie oder von anderen entzündlichen Gelenkschwellungen sollte man eine Punktion des Gelenkergusses zur makroskopischen und mikroskopischen Kontrolle vornehmen und bei ausgeprägten traumatischen Ergüssen an eine Gelenkpunktion zur Entlastung denken, wenn keine operative Intervention geplant ist [9].
Schon die makroskopische Betrachtung eines nicht-blutigen Punktats kann Anhaltspunkte liefern (vgl. Tabelle 3).
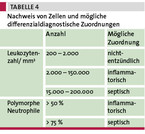
Die Untersuchung des Punktats sollte auf Leukozyten (Zellzahl), Kristalle und Bakterien erfolgen. Die Zellzahl gilt als einer der zuverlässigsten Parameter für die septische Arthritis [3]. Hierbei ist die Menge der nachgewiesenen Leukozytenzahl/mm3 hinweisgebend, aber auch die weitere Differenzierung in Neutrophile und Granulozyten (vgl. Tabelle 4) [3, 17]. Zur Abgrenzung einer septischen Arthritis von anderen entzündlichen Erkrankungen hilft allerdings die Leukozytenzahl im Gelenk allein nicht weiter. Besonders die aktivierte rheumatoide Arthritis oder reaktive Arthritiden können hohe Zellzahlen hervorrufen [18].
Bei der Direktmikroskopie sind zudem der Nachweis und die Differenzierung von Harnsäurekristallen bei einem Gichtanfall oder von Kalzium-Pyrophosphat-Kristallen bei einer Pseudogicht möglich [17]. Als Goldstandard im Rahmen der Punktion gilt der mikrobiologische Nachweis einer septischen Arthritis. Die Anlage einer Kultur ist hier eine sensitive Methode [17]. Ein Erregernachweis gelingt hier in 63 – 100 % der Fälle [7].
Bildgebung
Insbesondere bei klinisch nicht eindeutigen Fällen kann eine weiterführende Bildgebung hilfreich sein. Die Röntgenaufnahme in drei Ebenen (anterior/posterior, seitlich und Patella tangential) ist bei traumatischem Geschehen indiziert. Erosionen oder Usuren geben Hinweise auf eine vorbestehende rheumatische Genese. Auch eine Chondrokalzinose mit Nachweis von kalzifizierten Gelenkkörpern lässt sich radiologisch erkennen. Entzündliche Veränderungen im Rahmen eines septischen Geschehens zeigen sich eher in späten Stadien. Der Nachweis vorbestehender arthrotischer Veränderungen kann hilfreich für die Entscheidung des therapeutischen Vorgehens sein. Die Sonographie dient der Planung und Durchführung einer Gelenkpunktion und kann, neben dem Gelenkerguss, auch eine Hypertrophie der Synovia detektieren [19]. Bei zweifelhaftem klinischen Befund oder zur Evaluierung eines möglichen, über das Gelenk hinausgehenden Infekts kann eine Kernspintomographie oder eine Computertomographie indiziert sein [19, 17].
Weitere diagnostische Möglichkeiten
Für die Therapie, aber auch für die weitere diagnostische Abklärung ist die Arthroskopie ein wichtiges Instrument. Makroskopisch ist dabei eine Stadieneinteilung für die frühe Entscheidung des weiteren therapeutischen Vorgehens (nach Gächter) hilfreich [20]. Die Entnahme mehrerer Biopsien (bis zu fünf Präparate) ermöglicht eine weitere mikrobiologische und histopathologische Abklärung.
Fazit für die Praxis
Eine umfassende Anamnese, die eingehende körperliche Untersuchung sowie eine wohlüberlegte laborchemische und bildgebende Evaluation können die differenzialdiagnostischen Überlegungen bei einem geschwollenen Gelenk eingrenzen. Eine traumatische Genese eines Gelenkergusses lässt sich relativ schnell abgrenzen und weist in der Regel auf eine intraartikuläre Verletzung hin.
Die Ursachen einer nicht-traumatischen Gelenkschwellung oder eines Gelenkergusses sind vielfältig. Verschiedene Hinweise aus Befund, Labor und Bildgebung führen letztlich zur Diagnose.
Eine Gelenkpunktion sollte in allen begründeten Fällen mit Verdacht auf ein septisches Geschehen durchgeführt werden, um eine möglichst frühzeitige Therapie in die Wege leiten zu können.
Interessenkonflikte: Die Autorin hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2019; 41 (7) Seite 16-20