Bei der Glaukomvorsorge handelt es sich um eine freiwillige, jedoch ab dem 40. Lebensjahr von Augenärzten empfohlene Untersuchungsmethode zur Früherkennung des grünen Stars (Glaukom). Es handelt sich dabei um eine Kombinationsuntersuchung, bestehend aus Augeninnendruckmessung und Untersuchung des Sehnervenkopfes. Eine alleinige Augeninnendruckmessung reicht zur Früherkennung eines Glaukoms nicht aus. Im Folgenden sollen zudem weitere mögliche Früherkennungsmethoden und deren Stellenwert erörtert werden.
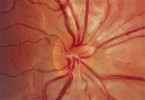
Beim Glaukom (grüner Star) handelt es sich um eine chronische, fortschreitende Erkrankung, mit einer charakteristischen Veränderung des Sehnervenkopfes (Papille) (Abb. 1 und 2) und typischen Gesichtsfelddefekten [4]. Es ist weltweit die zweithäufigste Ursache einer Erblindung [10]. In Deutschland sind ca. 1 – 2 % der Bevölkerung betroffen, weltweit wird die Zahl der Betroffenen bis 2020 auf 80 Millionen geschätzt [8]. Ein bereits entstandener Verlust von Sehnervenfasern kann mit den Methoden der heutigen Medizin nicht rückgängig gemacht werden. Umso wichtiger ist die frühzeitige Erkennung eines Glaukoms.
Symptomarmut
Im Gegensatz zum Engwinkelglaukom weist das in Europa am häufigsten vorkommende "primäre Offenwinkelglaukom" in den frühen Stadien kaum Symptome auf. Die Patienten verspüren keine Schmerzen und die zentrale Sehschärfe bleibt bis zum fortgeschrittenen Stadium unbeeinträchtigt. Gesichtsfelddefekte können zum Beispiel zu einer gesteigerten Häufigkeit von Stürzen führen. Trotz einer ausreichenden Sehstärke kann der Patient seine Fahrtauglichkeit verlieren, da bei fortgeschrittenen Gesichtsfelddefekten Hindernisse nicht mehr ausreichend wahrgenommen werden.
Augeninnendruck und Glaukom
Häufig wird ein erhöhter Augeninnendruck (Intraokulardruck) mit einer Glaukomerkrankung gleichgesetzt. Ein erhöhter Augeninnendruck stellt jedoch nur einen Risikofaktor für die Erkrankung dar. Eine Glaukomerkrankung kann auch ohne erhöhte Augeninnendruckwerte vorliegen, wie z. B. beim sogenannten "Normaldruckglaukom" [1]. Bei dieser Glaukomform liegen die Druckwerte im Normbereich, d. h. zwischen 10 und 21 mmHg. Umgekehrt dürfen Augeninnendruckwerte oberhalb des Normbereichs (> 21 mmHg) nicht mit einer Glaukomerkrankung gleichgesetzt werden. Wird wiederholt ein erhöhter Intraokulardruck (IOD) ohne Schädigung des Sehnervens diagnostiziert, spricht man von der "okulären Hypertension". Die okuläre Hypertension ist in bestimmten Fällen, wie z. B. bei einer positiven Familienanamnese, einer dünnen Hornhaut oder einer hohen Kurzsichtigkeit ebenfalls behandlungsbedürftig. Liegen keine weiteren Risikofaktoren vor, bedarf die okuläre Hypertension keiner Behandlung.
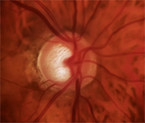
Das Risiko, dass eine okuläre Hypertension in ein Glaukom übergeht, beträgt bei der aktuellen Studienlage 5 % in zehn Jahren [5]. Im Gegensatz hierzu liegt beim Normaldruckglaukom ein Sehnervenschaden mit der typischen glaukomatösen Veränderung des Sehnervenkopfes vor (Abb. 2), die für diese Erkrankung patho-gnomonisch ist, und bedarf einer Behandlung. Große klinische Studien haben gezeigt, dass eine Drucksenkung beim Normaldruckglaukom auch bei Druckwerten im statistischen Normbereich zu einem günstigeren Krankheitsverlauf führt [12].
Glaukomdiagnostik
Aufgrund tageszeitlicher Schwankungen des IOD kann ein erhöhter Augeninnendruck bei der augenärztlichen Druckmessung (Tonometrie) (Abb. 3) mitunter übersehen werden [9]. Druckspitzenwerte können anhand sogenannter Tages- und Nachtdruckprofile über mehrere Nächte sicher entdeckt werden. Ein erhöhter Augeninnendruck darf zwar nicht mit der Erkrankung Glaukom gleichgesetzt werden. Jedoch ist er der klinisch bedeutsamste und derzeit einzige behandelbare Risikofaktor für die Entstehung und Progression des Glaukoms.
Neben der Augendruckmessung gehört immer die Sehnervenuntersuchung, direkt mittels eines Augenspiegels oder indirekt mit einer Lupe an der Spaltlampe, zur Glaukomfrüherkennung. Hierbei werden verschiedene Merkmale der Papille, wie die Papillengröße, die Tiefe der Aushöhlung ("Exkavation"), der Nervenfasersaum am Papillenrand, abknickende Gefäße und Blutungen am Papillenrand, beurteilt. Die Gesichtsfelduntersuchung (Perimetrie) gehört nicht routinemäßig zur Früherkennungsuntersuchung, ist jedoch erforderlich bei Verdacht auf ein Glaukom und kann diesen bestätigen und das Ausmaß der Schädigung quantifizieren. Zudem ist sie ein Maß für die funktionelle Auswirkung des Glaukoms und kann ein Fortschreiten der Erkrankung in Verlaufsuntersuchungen erfassen. Von der Deutschen Ophthalmologischen Gesellschaft sowie vom Bundesverband der Augenärzte wird zudem dringend empfohlen, bei Glaukomverdacht ein bildgebendes Verfahren (Foto des Sehnervens oder Darstellung der retinalen Nervenfasern und des Sehnervenkopfes mittels laserbasierter Verfahren, wie z. B der Optischen Kohärenztomographie (OCT) oder der Heidelberg-Retina-Tomographie (HRT)) einzusetzen [2, 3]. Sie eignen sich sehr gut, um ein Fortschreiten der Erkrankung und eine Bewertung einzelner Parameter unter der Therapie genau zu beurteilen, was allein mit der klinischen Untersuchung nicht ausreichend möglich wäre.
Spezielle Glaukomdiagnostik
Bei einem Besuch des Augenarztes werden neben der Tonometrie, Perimetrie und Spaltlampenuntersuchung immer öfter neue bildgebende Verfahren (s. o.) angeboten. Im Folgenden sollen die verschiedenen Untersuchungsmethoden und ihr Nutzen kurz erläutert werden.
Die Applanationstonometrie nach Goldmann ist der Goldstandard zur Augeninnendruckmessung. Hierbei werden betäubende Augentropfen appliziert und die Druckmessung erfolgt an der Spaltlampe innerhalb weniger Sekunden. Da die Hornhautdicke einen Einfluss auf den Augeninnendruck haben kann, ist ihre Messung (Pachymetrie) ebenfalls sinnvoll. Die Gesichtsfelduntersuchung erfasst die Sehfunktion und kann Gesichtsfelddefekte reproduzieren. Der Patient schaut dabei in eine Halbkugel, in der an unterschiedlichen Stellen Lichtsignale auftauchen. Sobald der Patient diese wahrnimmt, betätigt er einen Druckknopf. Diese Signale werden vom Gerät automatisch registriert und verarbeitet. Die Untersuchung dauert pro Auge in etwa 5 – 10 Minuten.
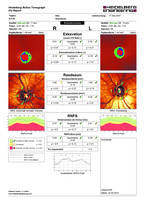
Die Papille unterliegt gewissen Schwankungen und das langsame Fortschreiten des Glaukoms erschwert es, kleine Veränderungen frühzeitig zu erkennen. Mittels einer Papillenvermessung (Form und Ausmaß der Exkavation) durch z. B. den Heidelberg-Retina-Tomographen (HRT) kann die subjektive Einschätzung des Untersuchers objektiviert werden und selbst kleinste Veränderungen können erkannt werden (Abb. 4). Bevor es zu Gesichtsfelddefekten kommt, kann bereits ein Nervenfaserverlust vorliegen, welcher mittels einer Nervenfaserschichtanalyse genau erfasst werden kann. Diese Untersuchung ist durch die Optische Kohärenztomographie (OCT) möglich (Abb. 5).
Warum Glaukom therapieren?
Ein bereits eingetretener Schaden kann derzeit nicht rückgängig gemacht werden. Umso wichtiger ist eine frühzeitige Glaukomdiagnose und Therapieeinleitung, um ein Fortschreiten der Erkrankung zu verlangsamen oder im Idealfall zu stoppen. Verschiedene randomisierte prospektive klinische Studien haben für unterschiedliche Stadien des primären Offenwinkelglaukoms belegt, dass durch eine Drucksenkung das Gesichtsfeld besser erhalten wurde als in der unbehandelten Kontrollgruppe [6, 7, 11]. Ebenfalls konnte durch randomisierte prospektive klinische Studien gezeigt werden, dass durch eine Behandlung über einen Zeitraum von fünf Jahren das Risiko eines Übergangs der okulären Hypertension in ein Glaukom um die Hälfte reduziert werden konnte.
Wie wird der Augeninnendruck gesenkt?
Der Augeninnendruck ist die Stellschraube bei der Glaukombehandlung. In der Regel kann eine Drucksenkung durch verschiedene Präparate als Augentropfen (Sympathomimetika, Cholinergika, Carboanhydrasehemmer, Betablocker, Prostaglandine etc.). ermöglicht werden. Auch Kombinationspräparate sind verfügbar. Nach Abwägen von möglichen Nebenwirkungen, Kontraindikationen und Gewohnheiten des Patienten wird vom behandelnden Augenarzt für jeden Patienten individuell das am besten geeignete Präparat oder verschiedene Präparate ausgesucht.
Zu Beginn einer neuen Therapie sind in der Anfangsphase engmaschigere Kontrolluntersuchungen erforderlich, um die drucksenkende Wirkung der Therapie zu beurteilen. In manchen Fällen ist durch die alleinige Verwendung von Augentropfen keine ausreichende Drucksenkung möglich, Augentropfen werden vom Patienten schlecht vertragen oder unregelmäßig verwendet (schlechte Compliance). In diesen Fällen, aber auch bei fortgeschrittenen Glaukomstadien, kann deswegen eine Lasertherapie oder eine chirurgische Therapie sinnvoll und erforderlich sein. Neben den lange bekannten und etablierten Verfahren wie der Trabekulektomie gibt es heute auch die Möglichkeit minimalinvasiver Verfahren (Stentimplantation). Sie sind für den Patienten schonender und bieten eine gute Option bei nicht weit fortgeschrittenen Stadien oder stellen eine Alternative zu Augentropfen dar. Über alle Möglichkeiten der Glaukomtherapie können sich Patienten bei ihrem behandelnden Augenarzt oder in spezialisierten Kliniken beraten lassen.
Fazit
Beim Glaukom handelt es sich um eine chronische, langsam fortschreitende Erkrankung des Sehnervenkopfes, die bei nicht erfolgter Behandlung zur Erblindung führen kann. Der erhöhte Augeninnendruck ist für viele Glaukomformen typisch, kann aber auch ohne einen Schaden des Sehnervens vorliegen. Umgekehrt gibt es Glaukomformen, bei denen der Augeninnendruck nicht erhöht ist. Eine Früherkennungsuntersuchung sollte deswegen sowohl die Druckmessung als auch die augenärztliche Untersuchung der Papille beinhalten. In vielen Fällen kann eine Diagnosefindung durch weitere diagnostische Verfahren schneller ermöglicht werden und ergänzt die augenärztliche Untersuchung, ersetzt sie jedoch nicht. Dank des aktuellen Standes der Augenheilkunde kann die Glaukomerkrankung frühzeitig diagnostiziert und therapiert werden. Gesichtsfeldausfälle und Sehverschlechterungen, die in einer reduzierten Lebensqualität resultieren, können somit verhindert werden.
Erschienen in: Der Allgemeinarzt, 2018; 40 (6) Seite 38-42