Nicht alles, was auf den ersten Blick wie eine Epilepsie aussieht, ist auch eine. Im folgenden Artikel wird auf häufige Krankheitsbilder, die mit Anfällen einhergehen können, und auf mögliche differenzialdiagnostische Probleme eingegangen.
Anfallserkrankungen sind eine Domäne der modernen Neurologie. Außer dem Wissen um die dargestellten Differenzialdiagnosen ist heutzutage die Videoaufzeichnung von anfallsartigen Störungen durch Angehörige, Freunde oder Helfer von enormer Wichtigkeit. Eine Anfallserkrankung ohne genauere diagnostische Einschätzung einfach medikamentös einzustellen, um den Erfolg der Behandlung als diagnostischen Beleg für eine Diagnose zu nutzen, ist strikt abzulehnen. Im Folgenden sollen häufige Störungen, die differenzialdiagnostisch berücksichtigt werden müssen, aufgeführt werden.
Narkoleptisches Syndrom
An die Diagnose einer Narkolepsie sollte man denken, wenn Erwachsene meist im Alter zwischen 20 und 40 Jahren über ausgeprägte, schwer überwindbare Müdigkeit, die mehrfach am Tag auftritt, berichten [15]. Mit epileptischen Anfällen verwechselt werden können kurze, durch Affekte wie Freude (Lachen über einen Witz), Trauer, Erregung oder Sex auslösbare Tonusverluste, die auch zu Stürzen führen können [16]. Zusätzlich können sogenannte Schlaflähmungen auftreten. Dies sind Zustände, bei denen die Betroffenen aufwachen, sich nicht bewegen können und erst nach einiger Zeit oder durch Ansprache oder Berührung wieder die Muskelatonie überwinden.
Parasomnien
Somnambulismus, Pavor nocturnus und Schlaftrunkenheit sind sogenannte NREM-Parasomnien und zeichnen sich durch dissoziiertes Erwachen aus dem NREM-Schlaf aus. Diese Parasomnien (vgl. Tabelle 1) haben eine hohe Prävalenz (bis 15 %), treten vorwiegend bei Kindern auf [1], meist im ersten Drittel des Schlafes. Sie dauern 1 - 20 min, selten bis 45 min und beginnen mit einem angsterfüllten Schrei, von dem die Eltern oder Angehörigen wach werden. Während der stereotypen Anfallsabläufe sieht man eine ausgeprägte, meist ungezielte motorische Aktivität, die von Angst, Verwirrtheit und nicht der Situation angemessenem Verhalten begleitet sein kann. Vegetative Zeichen sind häufig, eine Amnesie für die Zeit der Parasomnie ist obligat. Parasomnien treten zumeist im 12. Lebensjahr auf. Die Symptomatik kann bei 1 - 2 % bis ins Erwachsenenalter persistieren [3].
Synkopen
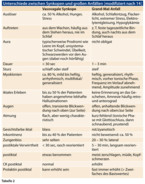
Unter den nicht epileptischen organischen Anfällen sind die vasovagalen (neurokardiogenen) Synkopen die häufigsten [11]. Sie können auch mit motorischen, insbesondere mit tonischen wie auch konvulsiven Entäußerungen ablaufen, sind aber immer sehr viel kürzer als große epileptische Anfälle. Die Gesichtsfarbe der betroffenen Patienten ist bei Synkopen blass, hingegen rot bis bläulich bei großen Anfällen [17] (vgl. Tabelle 2). Typisch für die neurokardiogene Synkope ist die schnelle Reorientierung der Patienten nach der Synkope. Auch die Anamnese (langes Stehen an überhitzten Orten) und die Symptomatik vor der Synkope mit vegetativer Symptomatik (Schwächegefühl, Schwarzwerden vor den Augen bei noch erhaltenem Bewusstsein) ist typisch [14]. Im Gegensatz zum epileptischen Anfall fehlt ein Zungenbiss (der allerdings auch nur bei weniger als 50 % der Grand-Mal-Anfälle auftritt).
Laborwerte sind postiktal meist normal, d. h. man findet keine Erhöhung von CK, allerdings soll in 20 - 30 % Prolaktin nach der Synkope erhöht sein [19]. Anamnese und Fremdanamnese erlauben in der Regel die Diagnose, insbesondere bei Beachten der Dauer, Synkopen sind in der Regel kürzer als 30 sec [22]. Epileptische Anfälle, die mit Synkopen verwechselt werden können, dauern hingegen 1 ½ bis 3 min [14].
Als inzwischen gut bewährtes diagnostische Instrument zur Diagnose von neurokardiogenen Synkopen dient die Kipptisch-Untersuchung, die zwar sensitiv, aber wenig spezifisch ist, also zu falsch positiven Ergebnisse führen kann. Bei exakter Exploration von Prodromi und genauer Anfallsbeschreibung ist diese Methode aber sehr effektiv zur Erfassung von Synkopen, insbesondere, wenn die Betroffenen auf dem Kipptisch die Prodromi als habituell wiedererkennen [4].
Migräne
Atypische Varianten der Migräne können mit einer Epilepsie verwechselt werden. Insbesondere die Migraine accompagnée ist schwer zu diagnostizieren, wenn die Patienten beim Anfall keine Kopfschmerzen haben oder sie erst nach dem Abklingen der fokalen neurologischen Störungen bekommen [12]. Bei der Migraine accompagnée kann es zu sehr verschiedenen neurologischen Ausfällen kommen, richtungweisend für die Diagnose sind die Dauer der Symptome, ihre bei Migräne manchmal paradoxe Lateralisierung und die meistens schließlich doch erfragbaren Kopfschmerzen. Die seltene Basilaris-Migräne stellt eine der wichtigen Differenzialdiagnosen zu epileptischen Anfällen dar. Als Aura kommen visuelle Illusionen, Dysarthrie, Schwindel, Tinnitus, paroxysmale Hörminderung, Doppelbilder, kurzzeitige Tetraparese, bilaterale Parästhesien und Ataxie vor. Es folgt dann nicht selten ein Sturz mit kurzzeitigem Bewusstseinsverlust [23]. Zur Abgrenzung der Basilaris-Migräne von epileptischen Anfällen nützt die in aller Regel viele Minuten bis Stunden andauernde Symptomatik und das manchmal prompte Ansprechen der Symptomatik auf Sumatriptan [24].
Transiente globale Amnesie
Diese Störung imponiert durch Minuten bis Stunden andauernde Symptome (im Mittel 6 - 8 h), die in der Regel Menschen in der 2. Lebenshälfte betrifft (Altersgipfel: 6. Lebensdekade). In diesen Episoden, die häufig durch physische oder emotionale Belastung ausgelöst werden, verhalten sich die Patienten manchmal wie im psychomotorischen Anfall, sie sind zwar bewusstseinsklar, wirken aber desorientiert, ratlos, ängstlich, wiederholen repetitiv dieselben Fragen [5].
Im Unterschied zu epileptischen Anfällen wiederholt sich diese Störung selten (bei 10 % der Betroffenen). Hauptsymptom ist die Amnesie, eine Störung des Kurzzeitgedächtnisses, die es den Patienten unmöglich macht, auch einfache Dinge kurzfristig zu behalten. Während der Amnesie findet sich im EEG eine dezente Verringerung der Grundaktivität. Die Amnesie bildet sich innerhalb von 24 Stunden zurück [10]. Die Ursache ist unbekannt, eine flüchtige Hypoperfusion der mesiotemporalen Strukturen wurde lange Zeit diskutiert, eine Assoziation zur Migräne ist durch Fallkontrollstudien belegt [7].
Tics
Seltene, aber durchaus wichtige differenzialdiagnostische Probleme können Tic-Erkrankungen bieten, die man in einfache motorische und vokale Tics und komplexe motorische und vokale Tics unterteilt [2]. Dabei können insbesondere einfache motorische Tics mit fokalen Anfällen verwechselt werden, komplexe motorische Handlungen können den Automatismen in psychomotorischen Anfällen ähneln. Die Betroffenen sind in der Lage, die Tics kurzfristig zu unterdrücken. Prodromi sind häufig und bieten den Patienten manchmal die Chance, sozial unerwünschte Tics zu verbergen, indem sie sich zurückziehen. Vokale Tics helfen insbesondere beim Tourette-Syndrom bei der Abgrenzung. Das Bewusstsein ist bei Tics immer erhalten, das Auftreten mehrfach pro Tag und der Wechsel der Lokalisation der motorischen Tics helfen in aller Regel, sie von epileptischen Anfällen abzugrenzen [6].
Geht ein Anfall mit einem Sturz einher, sollte man insbesondere die in der Übersicht genannten Ursachen in die Differenzialdiagnostik mit einbeziehen.
Dissoziative Anfälle
Als dissoziative Anfälle bezeichnet man Anfälle, die epileptischen Anfällen ähneln können, die aber als Ausdruck z. B. eines unbewältigten Konfliktes Symptom einer psychischen Störung sind [21]. Der Begriff „dissoziativ“ verweist darauf, dass Verhaltensweisen sowohl abgespalten sein können von den ihnen zugrundeliegenden Phantasien als auch vom bewussten Erleben. Ausdrücke wie hysterische oder pseudoepileptische Anfälle benutzt man wegen ihres wertenden Charakters nicht mehr [24].
In der Differenzialdiagnostik zwischen epileptischen und dissoziativen Anfällen gibt es viele Hilfemöglichkeiten, aber kein absolut sicheres Beweismittel [8]. Selbst der mit EEG-Ableitung aufgezeichnete Anfall mit Oberflächenelektroden klärt die Diagnose nur beim Nachweis epileptischer Aktivität, ihr Fehlen besagt nichts [13]. Wesentlich für die Annahme von epileptischen Anfällen ist die Stereotypie der Anfälle, die kurze Dauer (meist < 2 min), die Angabe einer spezifischen Aura, das Auftreten aus dem Schlaf heraus (nicht nur als anamnestische Angabe), das spezifisch veränderte iktale EEG sowie der laterale (im Gegensatz zum apikalen) Zungenbiss. CK- und Prolaktinanstiege können auch nach epileptischen Anfällen (insbesondere nach frontalen Anfällen) fehlen [8].
Bei dissoziativen Anfällen fluktuiert die Anfallssymptomatik, die Dauer variiert, meist dauern die Anfälle länger als 3 min und finden oft vor Publikum statt. Gute Fremdanamnesen sind wesentlich für die Diagnosestellung [20]. Für die ambulante Diagnosesicherung empfiehlt sich aber dringend die Verwendung von mobilen Videokameras, um die Diagnose erhärten oder auch sichern zu können [24]. Man muss allerdings bedenken, dass bei 25 % der Patienten mit dissoziativen Anfällen auch eine Epilepsie besteht. Selten sieht man Patienten nach epilepsiechirurgischen Eingriffen, die postoperativ zwar anfallsfrei bezüglich epileptischer Anfälle sind, dann aber dissoziative Anfälle bekommen [18].
Zusätzlich kann die meist sehr ausgeprägte Betroffenheit von Angehörigen und Nahestehenden beim Beobachten eines dissoziativen Anfalles hilfreich sein. Keine guten Trennungskriterien sind vegetative Zeichen (selbst weite, nicht auf Licht reagierende Pupillen sieht man selten auch bei dissoziativen Anfällen), Salivation, Automatismen oder Verletzungen [13]. Die richtige diagnostische Einordnung dieser Art Anfälle ist sehr wichtig. Dennoch sollte die Diagnose des dissoziativen Anfalles nicht dazu führen, dass sich der Arzt „hinters Licht geführt“ fühlt und dem Patienten das Gefühl gibt, ihn bewusst getäuscht zu haben. Dissoziative Anfälle sind keine simulierten Störungen [21].
Kriterien zur Annahme einer psychogenen Bewegungsstörung sind [nach 9] der abrupte Beginn, inkonsistente Bewegungsmuster, eigenartige, unstimmige Bewegungen und Haltungen. Zusätzliche abnorme Bewegungen wie rhythmisches Schütteln, bizarrer Gang, absichtliche Langsamkeit in der Ausführung erbetener Bewegungen, plötzliches Kauderwelsch-Reden, schreckinduzierte bizarre Bewegungen sind zudem häufig zu beobachten.
Andere Symptome sind u. a. psychogener Tremor bei Aufforderung, schnelle Bewegungen auszuführen, Demonstration von Erschöpfung und Ermüdung, Spontanremissionen (Symptome verschwinden bei Ablenkung), paroxysmales Auftreten sowie eine Dystonie, die in einer fixierten Position beginnt. Medizinische Hinweise für eine psychogene Bewegungsstörung sind nach denselben Autoren [9] nicht objektivierbare Schwäche und Paresen, nicht objektivierbare Sensibilitätsstörungen, multiple somatisierte Beschwerden, selbstinduzierte Verletzungen, psychiatrische Störung(en), Anstellung im Gesundheitswesen, sekundärer Krankheitsgewinn sowie laufender oder angestrebter Rechtsstreit.

Erschienen in: Der Allgemeinarzt, 2012; 34 (2) Seite 12-15