Die Behandlung von Patienten, die sich zur Versorgung von Verletzungen in der hausärztlichen Praxis vorstellen, gehört - insbesondere in ländlicheren Gegenden - zur täglichen Routine des Allgemeinarztes. Nicht selten sind es verletzte Kinder oder auch Unfälle im Zusammenhang mit Beruf und Schule. Der folgende Artikel gibt einen Überblick über die häufigsten Beratungsanlässe unter Beachtung der heilkundlichen und bürokratischen Aspekte der Behandlung von Verletzungen.
Abschürfungen und Ablederungen
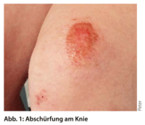
Hier werden entweder die obersten Hautschichten komplett abgerieben oder lappenförmig abgetragen (Abb. 1). Neben einer möglichen Wundreinigung ist bei der Abschürfung lediglich die Wahl eines Verbandes, so er denn nötig ist, von Bedeutung. Am ehesten kommen hier Wundgaze, Hydrokolloid- oder Schaumstoffverband in Betracht. Meist reicht eine Wundbedeckung für wenige Tage aus.
Bei einer Ablederung stellt sich die Frage, ob der Hautlappen refixiert werden soll. Dies hängt im Wesentlichen davon ab, wie groß der Lappenstiel ist, durch den die Gewebsernährung stattfinden kann. Meist ist es sinnvoller, den Lappen nicht zu entfernen, sondern zur Wundbedeckung zu belassen, selbst wenn es im weiteren Verlauf zur Teilnekrotisierung mit anschließender Sekundärheilung der Wunde kommt. Die Abdeckung der Wunde erfolgt hier am besten mit einem sekretaufnehmenden Schaumstoffverband.
Riss-, Platz-, Stich- und Schnittwunden
Dabei handelt es sich um gewebszerreißende Verletzungen durch spitze, scharfe oder auch stumpfe Gewalteinwirkung. Bei der durch Kontusion entstehenden Platzwunde ist häufig auch das die Wunde umgebende Gewebe gequetscht. Bei der Riss-, Schnitt- und Stichwunde ist neben der Wundrandbeschaffenheit (glatt oder unglatt berandet) vor allem die Wundtiefe von Bedeutung. Bei der Stichverletzung ist zudem die Problematik eines in der Wunde verbliebenen Fremdkörpers zu beachten. Die vorsichtige, aber genaue Wundinspektion und Wundsäuberung stehen hier im Vordergrund. Größere Fremdkörper sollten nur entfernt werden, wenn ausgeschlossen werden kann, dass größere Gefäße verletzt sein können und gleichzeitig die Möglichkeit der Blutstillung vorhanden ist. Wundsäuberung und Spülung sollte ebenso vorsichtig vorgenommen werden, da die Möglichkeit der Keimverschleppung in die Tiefe der Wunde besteht.
Grundsätzlich unterscheidet sich auch die Wunde am Kopf (außer, dass sie häufig stärker blutet) nicht von den übrigen Wunden. Die Besonderheit liegt hier darin, dass bei Kontusionsverletzungen neben einer Kalotten- oder Gesichtsschädelfraktur auch eine intrakranielle Verletzung im Sinne einer Commotio oder gar einer raumfordernden Blutung aufgetreten sein kann. Ebenso sind Verletzungen am Ohr und im Gehörgang, an und in der Nase sowie in der Mundhöhle in den meisten Fällen mit größeren Risiken behaftet.
Bisswunden
Am häufigsten werden Bisswunden von Katzen und Hunden verursacht, gelegentlich kommen auch Menschenbisse vor. Speichel enthält in aller Regel Keime, so dass bei Bisswunden eine hohe Infektionsgefahr besteht. Daher sollte von jeder Bisswunde vor der Versorgung ein Abstrich vorgenommen werden. Auf den primären Wundverschluss wird dann normalerweise verzichtet und eine sekundäre Wundheilung angestrebt. Die Wunde sollte jedoch großzügig gespült werden, da dadurch eine Reduktion der Keimzahl erreicht werden kann.
Je nach Größe der Gewebszerstörung ist eventuell eine Wundadaptation unter Einlage einer Drainage notwendig. Dazu wird der Patient fachchirurgisch vorgestellt.
Verbrühungen und Verbrennungen
Verbrennungen und insbesondere Verbrühungen sind eine häufige Verletzungsart. Kinder sind davon in hohem Maße betroffen. Die Schwere der Verletzungen wird nach Tiefe (Grad I bis III) und Ausmaß in Prozent der Körperoberfläche (9er-Regel) eingeteilt. Aufgrund der unterschiedlichen Körperrelationen gelten für Kinder bis zum 7. Lebensjahr andere Verteilungsmuster als für ältere Kinder und Erwachsene. Nur Verletzungsgrade I und IIa (Erythem und oberflächliche Blase) bis maximal 5 - 10 % der Körperoberfläche sind Verletzungen, die in der Hand des erfahrenen Hausarztes behandelt werden können.
Erytheme (Grad I) werden einzig mit einem feuchten Wundverband versorgt. Entstehende Blasen (Grad IIa) werden eröffnet und mindestens gefenstert, damit das Wundsekret austreten kann (Abb. 2a und b). Eine vollständige Abtragung ist nicht erforderlich. Anschließend wird für die ersten Tage ein feuchter Wundverband angelegt, der täglich mindestens einmal erneuert wird. Im Anschluss kann in der Regel im feuchten Millieu ein Hydrogel oder auch Schaumstoffverband über zwei bis drei Tage belassen werden. Generell sollte auf den Einsatz von sogenannten Brandsalben verzichtet werden. Sie behindern Wundheilung und Wundbeurteilung.
Prellungen, Stauchungen, Quetschungen
Durch Einwirkung von stumpfer Gewalt entstehen Gewebs- und Gefäßzerreißungen. In der Folge bildet sich eine Schwellung, meistens mit Hämatom. Neben der Subkutis können tiefere Gewebeabschnitte, aber auch Knochen und Gelenke beteiligt sein. Je nach Ausmaß der Verletzung ist eine Erstversorgung angezeigt, die der sogenannten PECH-Regel entspricht: Pause - Eis - Compression - Hochlagern.
Dadurch wird das Ausmaß der Schwellung eingedämmt und die Verschlimmerung der Verletzung durch Fehlbelastung verhindert. Zu beachten ist beim Kühlen, dass das Kühlaggregat (Abb. 3) nie direkten Hautkontakt haben darf, da es hierdurch zu Erfrierungen kommen kann. Eine rasche Prüfung der Durchblutung , Sensibilität und Motorik der betroffenen Regionen schließt sich an.
Stabilisierende Schienen, Orthesen, Kompressions-, Salben- oder Tapeverbände stellen in den meisten Fällen eine adäquate Versorgung dieser Traumafolgen dar. Bei Ruhigstellung einer Extremität ist eine entsprechende Thromboseprophylaxe mit niedrigmolekularen Heparinen obligat. Zur Vermeidung bzw. Erkennung eines heparininduzierten Thrombozytopeniesyndroms (HIT) müssen regelmäßige Thrombozytenkontrollen vorgenommen werden.
Kriterien des Wundverschlusses
Primär sollte eine perforierende Wunde wieder verschlossen und damit eine rasche Abheilung bei gutem kosmetischen Ergebnis erzielt werden. Von diesem Grundsatz wird abgewichen, wenn die Wunde älter als sechs bis zehn Stunden oder stark verschmutzt ist. Es gibt in der Literatur keine ganz exakten Regeln, im einzelnen muss dabei an die ärztliche Erfahrung des Einzelnen appeliert werden, insbesondere in den Grenzbereichen von Wundalter, Größe und Verschmutzungsgrad.
Anders verhält es sich bei Verletzungen im sichtbaren Bereich des Kopfes. Hier spielt die Wundheilung unter kosmetischen Aspekten sicher eine noch größere Rolle, so dass auch nach der genannten Zeitgrenze eine primäre Wundheilung mit Wundverschluss anzustreben ist. Zur Beurteilung und Versorgung der Wunde wird diese an behaarten Stellen vorsichtig und mit Augenmaß ausrasiert. Eine Ausnahme bilden die Augenbrauen, die grundsätzlich nicht rasiert werden, da möglicherweise eine dauerhafte Wuchsstörung resultiert.
Wundinspektion
Die erste orientierende Wundinspektion stellt den Beginn der Wundversorgung dar. Dabei wird überprüft, ob Gefäße, Nerven, Sehnen oder Knochen verletzt sind, und damit eingeschätzt, ob eine Versorgung in der Praxis möglich ist.
Wundranddesinfektion
Eine Desinfektion der Verletzungsumgebung wird in Wischtechnik von der Wunde weg nach außen großzügig unter Beachtung der Einwirkzeit mit einem gängigen Desinfektionsmittel vorgenommen.
Lokalanästhesie
Die Manipulation an der Wunde ist schmerzhaft und beeinträchtigt daher die Wundversorgung. Deshalb sollte eine rasche Lokalanästhesie immer am Beginn der Wundbehandlung stehen. Vor Injektion ist der Patient auf deren Verträglichkeit zu befragen. Bewährt hat sich 2 % Lidocain ohne Zusatz von Vasokonstriktoren. Die Injektion erfolgt bei Verletzungen an Fingern und Zehen als Leitungsanästhesie nach Oberst, in allen anderen Fällen als Feldblockanästhesie. Der Wirkeintritt ist rasch und bereits nach 1 - 2 min Einwirkzeit besteht eine gute, für die Zeitdauer der Versorgung ausreichende Wundbetäubung. Der Mengenbedarf liegt normalerweise bei 2 - 5 ml, eine Gesamtmenge von 15 - 20 ml sollte bei einem Erwachsenen nicht überschritten werden.
Wundsäuberung und Wundspülung
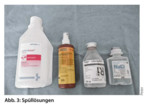
Sichtbare Fremdkörper und Schmutz werden nach erfolgter Lokalanästhesie mit der Pinzette entfernt. Die Wundspülung wird vorsichtig entweder mit physiologischer Kochsalzlösung oder idealerweise mit Ringerlactatlösung durchgeführt (Abb. 4), bei stärker verschmutzten Wunden mit antispetischen Lösungen wie Polividon-Jod oder Octenidin (keine Spülung unter Druck und in enge Wundkanäle), wobei dann ggf. eine Schlussspülung mit physiol. NaCl-Lösung /Ringerlactatlösung erfolgen sollte. Als obsolet gelten heute Wundspülungen mit H2O2, Ethacridinlactat (Rivanol) oder Quecksilberverbindungen (Mercurochrom).
Wunddébridement und Wundverschluss
Avitales und aus dem Gewebeverband gerissenes Material müssen sorgsam entfernt werden. Ebenso sollten ausgefranste und stark gequetschte Wundränder begradigt und ausgeschnitten werden. Dies fördert eine primäre Wundheilung auch unter kosmetischen Gesichtspunkten.
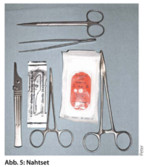
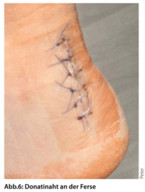
Zum Wundverschluss geeignet sind das klassische Nahtmaterial, sogenannte Wundkleber und adaptierende Pflaster („Steri-Strips“) (Abb. 5). Zum oberflächlichen Wundverschluss verwendet man nicht resorbierbare Fäden. Nur bei Nähten der Subcutis, zur Vermeidung von größeren Wundtaschen, wird resorbierbares Nahtmaterial eingesetzt. Die Fadenstärke hängt ab von Tiefe der Wunde, Spannung und Belastung des Gewebes und Lokalisation. In der Regel kommt man in der hausärztlichen Praxis mit Fadenmaterial der Stärke 3-0,4-0, für feine Nähte im Gesicht 5-0 oder 6-0 aus. Die gängigste und für den Großteil der Wunden sinnvollste Nahttechnik bleibt die Einzelknopfnaht. Wichtig ist, durch die Naht Spannung von den Wundrändern zu nehmen und auf parallelen Wundein- und -ausstich der Nadel mit gleichem Abstand zum Wundrand zu achten. Steht die Wunde unter stärkerer Spannung, stellt die Rückstichnaht nach Donati die bessere Technik dar (Abb. 6).
Spannungsfreie Wunden und Wunden im Gesicht können gut mit einer Intracutannaht - auch fortlaufend ohne die Notwendigkeit der Verknotung der Enden - versorgt werden.
Insbesondere bei der Versorgung von unkomplizierten glatt berandeten Wunden bei Kindern leisten sogenannte Wundpflaster („Steristrips“) oder Wundkleber („Histoacryl“) ausgezeichnete Dienste. Nicht selten ist die Abwehrreaktion des Kindes die größere Herausforderung bei der Versorgung als die Wunde selbst, so dass hier eine rasche und kosmetisch ansprechende Wundversorgung ohne erneute eingreifende Nachbehandlung durch Fadenzug erfolgen kann.
Wundkontrollen
Eine erste Wundkontrolle sollte nach einem Tag erfolgen. In der Regel reichen bei unkomplizierten Verletzungen zwei weitere Kontrollen (z. B. Tag 3 und 7) vor Entfernung des Nahtmaterials aus.
Stark kontaminierte Wunden, Wunden mit größerem Weichteilschaden und Bissverletzungen sind wegen der hohen Infektionsgefahr häufiger, mitunter täglich, zu kontrollieren. Grundsätzlich ist jedoch der individuelle Heilverlauf und die Beschaffenheit der Primärverletzung das Maß des Handelns.
Fadenzug
Hier gilt eine Grundregel, von der im Einzelfall abgewichen werden kann: fünf Tage im Gesicht - sieben Tage am Kopf - zehn Tage am Körper - 14 Tage an Händen und Füßen oder am Körper mit Spannung.
Infektionsschutz
Neben der sorgfältigen Verletzungs- und Wundversorgung ist grundsätzlich bei jeder Verletzung die Überprüfung des Tetanusschutzes vorzunehmen und nach den gültigen Kriterien der STIKO zu verfahren (vgl. Tabelle).
Bürokratie
Die Dokumentation, im Idealfall mit Foto, umfasst neben einer Bemerkung zum Unfallhergang die Beschaffenheit der Wunde, den Vorgang der Wundversorgung, die verwendeten Medikamente und Wundversorgungsmaterialien. Ein Hinweis zum Verhalten des Verletzten nach der Wundversorgung und zur ersten Wundkontrolle darf nicht fehlen, darüber hinaus ist eine etwaige Impfung im Impfbuch und in der Karteikarte zu dokumentieren. Kurze Notizen zum Heilverlauf bei Kontrollen runden die Dokumentation ab.
Bei einem Schul-, Arbeits- und Wegeunfall sind die Richtlinien der Berufsgenossenschaften zu beachten, ggf. ist ein BG-Bericht zu erstellen und die/der Verletzte einem zugelassenen H-oder D-Arzt vorzustellen, insbesondere wenn aus dem Unfall Arbeitsunfähigkeit resultiert.

Erschienen in: Der Allgemeinarzt, 2011; 33 (11) Seite 12-16