Die Suizidrate ist bei über 65-jährigen Menschen deutlich höher als in jüngeren Jahren. Dennoch nimmt das die Gesellschaft hin, ohne die gleichen kritischen Fragen zu stellen, mit denen die deutlich weniger erhöhte Suizidrate in der Adoleszenz diskutiert wird. Im folgenden Beitrag werden verschiedene Ansätze zur Erkennung und Einschätzung einer Suizidgefährdung sowie zur Suizidprävention vorgestellt.
Suizid kann als Folge eines psychischen Unfalls [5] bezeichnet werden, als Folge einer Handlung, die faktisch außerhalb unserer bewussten kognitiven Kontrolle im dissoziierten Zustand abläuft. Suizidologieexperten gehen heute davon aus, dass die Kontrolle über sich und seine Handlungsweisen für einen Menschen in dem Moment verloren gehen kann, in dem der unerträgliche seelische Schmerz alle Grenzen des für ein Individuum Aushaltbaren überschreitet. Der Prozess von subjektiv nicht bewältigbaren Problemen bis zur letztlich letalen Handlung verläuft meistens über eine längere Zeitdauer und bietet uns zahlreiche Gelegenheiten, gefährdete Menschen auf ihre Suizidalität anzusprechen.
Nach dem Kontinuitätsmodell von Wolfersdorf [14] entwickelt sich Suizidalität vom „passiv erlebten“ Wunsch nach Ruhe oder einer Unterbrechung im Leben kontinuierlich weiter über die Erwägung, sich zu töten, bis zur Suizidabsicht und der finalen Durchführung der Suizidhandlung. Die Betrachtung der Suizidalität als Kontinuum auf einer Achse von nicht suizidal bis hoch suizidal kommt den Erfahrungen im klinischen Alltag weitaus näher als eine kategoriale Betrachtung, in der eine Person als suizidal gefährdet oder andernfalls als nicht suizidal gefährdet bezeichnet wird. Als häufige Schwierigkeit begegnet uns die Frage, ab wann jemand in welchem Ausmaß als gefährdet gilt. Das wiederum hängt grundsätzlich vom subjektiven Leidensausmaß einerseits und der Resilienz, also dem Widerstandsvermögen, andererseits ab, mit dem jemand das Leiden zu bewältigen vermag.
Ringel beschrieb bereits 1953 das präsuizidale Syndrom [9] und hielt als einer der Ersten die „zunehmende situative und dynamische Einengung“ fest, die Suizidenten erleben, sowie sich aufdrängende Suizidgedanken. Er hat auch das Phänomen des „Selbstmordes bei psychisch gesunden Menschen“, den sogenannten Bilanzsuizid beschrieben – die Art von Suizid, die gerade im Alter im Zusammenhang mit Sterbehilfeorganisationen als assistierter Suizid an Bedeutung gewinnt. Die oben erwähnte schwierige Frage, ab wann jemand im pathologischen Sinne als suizidgefährdet eingestuft werden soll, wird in diesem Kontext noch schwieriger.
Traumatische Krise und Entwicklungskrise
Am ehesten bewährt haben sich in der klinischen Praxis zwei Modelle, die die Entstehung suizidaler Krisen beschreiben: traumatische Krise und Entwicklungskrise. Nach Cullberg [3] kann eine (traumatische) Krise ausgelöst werden durch das Erleben eines plötzlich auftretenden, hoch belastenden Ereignisses, wie beispielsweise eines Unglücks oder einer erfahrenen Gewaltanwendung.
Diesem Ansatz gegenüber steht die Entwicklungskrise nach Caplan [2], die für eine betroffene Person erst nach längerer Zeit und zahlreichen gescheiterten Bewältigungsversuchen ihren kritischen Höhepunkt erreicht. Eine suizidale Krise kann entsprechend diesen Autoren interpretiert werden als Kulmination eines längeren unbewältigten Leidensprozesses, der sich aufgrund eines (resp. mehrerer) als belastend erlebten Ereignisses zur akuten suizidalen Gefährdung zuspitzt.
Wie erkenne ich Suizidgefährdete?
Um es gleich vorwegzunehmen: Ältere Menschen aus dem westeuropäischen Kulturkreis mit Mehrfacherkrankungen und/oder chronischen Erkrankungen sind grundsätzlich verstärkt suizidgefährdet. Wenn dann noch psychische Erkrankungen, Verluste und Einsamkeit hinzukommen, steigt das Risiko weiter an. Dessen muss man sich bewusst sein, wenn man mit älteren Menschen zu tun hat.
Suizidalität lässt sich nie mit hundertprozentiger Sicherheit erfassen. Es handelt sich um ein Phänomen, das eingebettet im individuellen lebensgeschichtlichen Kontext eines Menschen entsteht und auch nur unter dessen Berücksichtigung zu verstehen ist. Durch das Erkennen bestimmter Risikofaktoren können wir lediglich auf ein erhöhtes Suizidrisiko schließen und neben spezifischen Assessmentinstrumenten unsere Erfahrung und unser „Bauchgefühl“ dabei einsetzen.
Das Suizidrisiko lässt sich konzeptionell zusammensetzen aus einer wenig präzise definierten „Basissuizidalität“ und der aktuell hinzukommenden erhöhten Suizidgefährdung. Das Konzept der Basissuizidalität geht davon aus, dass bestimmte Lebens- oder Krankheitserfahrungen eines Menschen sein Risiko, suizidal zu werden, erhöhen (Übersicht 1). Das sind unter anderem frühere Suizidversuche als einer der stärksten Prädiktoren für zukünftige Suizidhandlungen, Suizide in der Familie bzw. bei nahen Bezugspersonen oder missbräuchlicher Konsum von Substanzen. Besondere Relevanz erhalten im Alter die Risikofaktoren, verwitwet zu sein, das subjektive Gefühl, sozial isoliert zu sein sowie in belastenden sozioökonomischen Verhältnissen zu leben (z. B. Belastung durch schwierige Wohnverhältnisse, Armut).
Es lohnt sich daher, sich über die aktuelle Lebenssituation der Patienten ein Bild zu machen. Die Basissuizidalität kann über einen längeren Zeitraum erhöht sein, ohne dass das Suizidrisiko jedoch bedrohliche Ausmaße annimmt.
Einschätzung der Suizidalität
Bei der Einschätzung der Suizidalität hat es sich in der Praxis bewährt, folgende Ausprägungsdifferenzierungen vorzunehmen:
- keine Suizidalität
- erhöhte oder unklare und
- akute Suizidalität.
Mehrere Kriterien weisen auf eine aktuell erhöhte Suizidalität hin, die häufig Ausdruck einer Lebenskrise ist. Auslöser für Krisen sind in jedem Alter mehrheitlich Verluste von Personen oder Beziehungen, Kränkungserlebnisse oder subjektiv schwierig zu bewältigende Lebensübergänge und Veränderungen.
Suizidale Menschen leiden. Sie befassen sich mit dem Tod, mit dem Wunsch nach Ruhe und möchten Abstand von ihrem Leiden gewinnen können. Es überwiegen häufig depressive Symptome wie Hoffnungslosigkeit, Hilflosigkeit, Wertlosigkeit, Versagensgefühle, Resignation, aber häufig auch Schlafschwierigkeiten, innere Unruhe oder inneres Angetriebensein.
Ältere suizidgefährdete Menschen wenden häufiger als junge sogenannte harte Methoden (z. B. die Verwendung von Schusswaffen) an und geben noch weniger Hinweise auf ihre Not [4]. Werden Äußerungen über Suizidideen, -pläne, -intentionen oder vorbereitende Suizidhandlungen gemacht, kann man von höherer Suizidgefährdung ausgehen, je konkreter die Äußerungen gemacht werden. Weitere relevante Anzeichen sind soziale Rückzugstendenzen oder wenn sich Betroffene unerwartet von geschätzten oder geliebten Gegenständen trennen. Wichtig ist, die Signale, die eine suizidale Person aussendet, ernst zu nehmen und nicht zu verharmlosen.
Wie begegne ich suizidalen Menschen?
Suizidale Menschen möchten über ihre seelische Not und ihren unerträglichen Zustand sprechen. Die Hürde, sich anderen Menschen mitzuteilen, ist für Suizidale jedoch schier unüberwindbar. Gerade ältere Menschen können außerdem im Gegensatz zu jüngeren schlechter über ihre fast schon „intimen“ Schwierigkeiten sprechen. Es hilft ihnen deshalb sehr, wenn sie von anderen darauf angesprochen werden. Sie fühlen sich dadurch ein Stück weit entlastet sowie in und mit ihren Problemen nicht mehr isoliert.
Unabdingbare Voraussetzung dafür, jemanden auf Suizidalität anzusprechen, ist ein vertrauensstiftendes Setting, das mehr Ruhe, Raum und Zeit bietet als andere Gespräche. Je besser es uns gelingt, eine vertrauensvolle Zugangsweise zu diesen hochgradig leidenden Menschen herzustellen, desto eher werden sie bereit sein, uns Einblick in ihre Not zu gewähren.
Um ein nachvollziehbares Verständnis für die Entstehung der Suizidalität zu gewinnen, hat es sich in der Praxis bewährt, im Gespräch mit suizidgefährdeten Menschen den Ansatz des Suizidologen David Jobes [7] zu verfolgen: „I want to see it through your eyes.“ Ich möchte die Suizidalität aus den Augen der/des Betroffenen sehen. Durch ein empathisches, wohlwollendes Nachfragen und Zuhören lässt sich der Gefährdungsgrad oft rascher und verlässlicher einschätzen als anhand von checklistenartig abgehakten Interviewfragen. Dennoch sollen die Fragen direkt und offen formuliert werden. Unser eigenes ungutes Bauchgefühl und unsere Bedenken sollen dabei ruhig beachtet und offen mitgeteilt werden.
Etliche – auch suizidalitätserfahrene – Menschen fürchten sich vor Maßnahmen (wie die fürsorgerische Unterbringung), die gegen ihren Willen eingeleitet und durchgesetzt werden. Es lohnt sich, Suizidgefährdete darüber zu informieren, weshalb wir gerade jetzt nach Suizidgedanken oder Suizidintentionen fragen, und es lohnt sich, sie darüber aufzuklären, was wir aus den Antworten schließen und welchen nächsten Schritt wir aus welchen Gründen zu tun gedenken.
Eine besondere Problematik kann sich bei der Betrachtung der Suizidalität aus der Sicht von älteren Betroffenen ergeben. Es besteht an der Schnittstelle zu den Sterbehilfeorganisationen die Gefahr, die Patienten durch einen betont empathisch verständnisvollen Zugang in ihrer situativen und dynamischen Einengung (nach Ringel) zu verstärken. Dadurch kann eine vermeintlich interpretierte „gesunde Suizidalität“ bei einer beispielsweise verkannten Depression „vorangetrieben“ werden. Anders gesagt, man kann den Patienten auch zu gut verstehen, wenn man als helfende Person sich und sein eigenes Altersbild nicht sehr sorgfältig reflektiert.
Assessment der Suizidalität
Suizidalität patientengerecht und in nützlicher Zeit zuverlässig einzuschätzen, ist immer noch eine große Herausforderung in der klinischen Praxis. Immer wieder sehen wir uns vor die Aufgabe gestellt, innerhalb von kurzer Zeit eine zuverlässige Aussage über den aktuellen Gefährdungsgrad zu machen – und darüber hinaus nicht selten noch eine Einschätzung über die weitere Entwicklung dieser Gefährdung.
Zahlreiche Messinstrumente bieten eine wissenschaftlich evaluierte Unterstützung beim Assessment der Suizidalität. Gerade im Altersbereich gibt es heute jedoch relativ wenige Erfahrungen mit dem Einsatz von Suizidalitätsassessmentinstrumenten. Einen etwas anderen und praxisnäheren Ansatz gegenüber traditionellen Fragebögen bietet das visuelle Instrument PRISM-S von Harbauer [6].
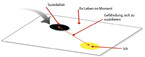
PRISM-S
In weniger als fünf Minuten soll PRISM-S (Pictorial Representation of Illness and Self Measure – Suicidality) erlauben, die aktuelle Suizidgefährdung zuverlässig zu messen (Abb. 1). Das standardisierte Instrument besteht aus einer weißen A4-Metallplatte mit einem gelben Punkt von sieben Zentimetern Durchmesser in der rechten unteren Ecke und einer schwarzen Kunststoffscheibe. Idealerweise setzt man sich neben den Patienten und eher nicht frontal zu diesem. Ihm wird dann erklärt, dass die Platte das eigene „Leben“ und der gelbe Kreis „sich selbst“ darstellt (Wording: der gelbe Punkt repräsentiert „Sie“). Dann wird eine schwarze, kreisförmige, magnetische Scheibe von fünf Zentimetern Durchmesser gezeigt, welche als Repräsentanz für den „Drang, sich das Leben zu nehmen“ eingeführt wird. Schließlich wird der Patient mit der Frage „Welchen Platz in Ihrem Leben nimmt zurzeit der Drang, sich das Leben zu nehmen, ein?“ aufgefordert, die „Suizidalitätsscheibe“ zu platzieren. Die Distanz zwischen dem gelben Punkt (Patient) und der „Suizidalitätsscheibe“ ist das quantitative Maß, das mit „Gefährdung, sich zu suizidieren“ beschrieben werden kann.
Der Patient wird anschließend gefragt: „Was bedeutet das für Sie (… wenn Sie den Drang, sich das Leben zu nehmen, an diesen Platz setzen)?“ Die spontan folgenden, konkreten Detailäußerungen werden qualitativ ausgewertet und bieten einen raschen und direkten Zugang zu den Hintergründen der Suizidalität.
Meistens genügen zwei bis drei Minuten, bis man einen Eindruck vom aktuellen Gefährdungsgrad des Patienten gewinnt. Der Patient drückt mit der Positionierung der schwarzen Scheibe sozusagen das gegenwärtige Gleichgewicht der beiden Tendenzen für oder wider die Suizidhandlung aus [7], was sich im Dialog mit dem Patienten thematisieren und konkretisieren lässt. Die Verwendung des Instrumentes PRISM-S ersetzt selbstverständlich nicht das ärztlich-psychologische Gespräch, in das die wertvollen und hilfreichen Erfahrungen der Fachpersonen und ihr "Bauchgefühl" mit einfließen.
Worauf ist bei der Einschätzung zu achten?
Die grundsätzliche Frage bei der Durchführung eines Suizidalitätsassessments bleibt mit und ohne Einsatz eines jeglichen Messinstruments bestehen: Worauf soll man zur Einschätzung der Suizidalität besonders achten? Auf welche „Suizidalitätsfaktoren“ soll man fokussieren und bei welchen Faktoren die Betroffenen aktiv fragen?
Gehen wir vom Verständnis einer multifaktoriell verursachten Suizidalität aus, weist die Literatur [13] auf verschiedene Einflussmerkmale hin, die bei Menschen kurz vor einer Suizidhandlung feststellbar sind (Übersicht 2): Hoffnungslosigkeit, innerer und äußerer Stress, das subjektive Gefühl der sozialen Isoliertheit, seelischer Schmerz sowie die schwierig zu übersetzende Perturbation. Im deutschen Sprachverständnis sprechen wir am ehesten von einem hohen inneren Aufgewühltsein, von einer ausgeprägten inneren Angespanntheit, vergleichbar mit einer sehr unruhigen, aufgewühlten Meeresoberfläche.
Zur Einschätzung des aktuellen Gefährdungsgrades ist es folglich empfehlenswert, sich einen Eindruck über mindestens eben diese Größen zu verschaffen: Wie viel Hoffnung vermögen Betroffene gegenwärtig noch zu schöpfen? Inwieweit befinden sie sich in einem akuten Stresszustand? Fühlen sie sich sozial isoliert und innerlich aufgewühlt? Ist der seelische Schmerz im Moment noch erträglich? Leider gibt es kein Kochrezept beziehungsweise keinen standardisierten Algorithmus, den man zur detaillierten und zuverlässigen Einschätzung der Suizidgefährdung einsetzen kann. Wir kommen gezwungenermaßen nicht umhin, uns auf weitere Signale zu sensibilisieren und diese im Gespräch durch direktes Ansprechen zu überprüfen.
Je konkreter und spezifischer Betroffene die kognitive und emotionale Einengung erleben, desto ausgeprägter kann die Not und damit die Suizidgefährdung eingeschätzt werden. Es lohnt sich, aktiv nach konkreten Suizidintentionen und Suizidplänen zu fragen sowie nach drängenden Suizidgedanken und allfälligen vorbereitenden Handlungen. Dabei ist entscheidend, inwieweit Patienten noch imstande sind, diese zusätzlichen Belastungen durch die Suizidalität aktuell zu regulieren und zu bewältigen oder eben nicht.
Wenn wir einschätzen können, wie gut das Suizidalitätsmanagement der Betroffenen funktioniert, erlaubt uns das, Rückschlüsse auf das vorhandene Widerstandsvermögen zu ziehen und den Gefährdungsgrad genauer einzuschätzen. Immer wieder berichten Menschen über ihre klaren, konkreten Suizidpläne und wissen bereits, wo sie sich ihr Leben nehmen und wie sie das genau tun würden, falls sie es nicht mehr aushalten würden. Dieser vorbereitete Ausgang aus ihrer Not kann ihnen helfen, das Leidensausmaß über Monate oder sogar Jahre auf einigermaßen erträglichem Niveau zu halten, ohne dass sie akut suizidal sein müssen. Ausschlaggebend ist, wie Betroffene das Ausmaß aller Risikofaktoren zu einem bestimmten Zeitpunkt erleben.
Welche präventiven Möglichkeiten gibt es?
Suizidprävention kann unter anderem nach direkten oder indirekten Angeboten und Maßnahmen unterschieden werden. Direkte Suizidprävention beinhaltet Maßnahmen beziehungsweise Angebote, die gezielt auf die Verhinderung von Suizidhandlungen und Suiziden fokussieren, wie beispielsweise Angebote und Maßnahmen für Hinterbliebene oder auch Öffentlichkeitsarbeit. Indirekte Suizidprävention ist auf Hilfs- und Unterstützungsmaßnahmen beziehungsweise -angebote ausgerichtet, wie beispielsweise Kriseninterventionszentren sowie Aus- und Weiterbildungsanstrengungen zu psychischer Gesundheit. In seinem Bericht "Suizid und Suizidprävention in der Schweiz" unterscheidet das Bundesamt für Gesundheit folgende Empfehlungen für die Suizidprävention [1]:
a) Public-Health-Maßnahmen, ausgerichtet auf die Allgemeinbevölkerung;
b) Health-Care-Maßnahmen, ausgerichtet auf Risikogruppen und
c) Forschung und Evaluation.
Zu den effektiven direkten Maßnahmen zur Suizidprävention gehört die Hot-Spot-Sicherung, die jene Orte durch bauliche Maßnahmen sichert, an denen viele Suizide begangen werden. Gitter oder Netze an Brücken können gefährdete Menschen am Sprung effektiv und nachhaltig hindern [12]. Menschen, die keine Möglichkeit haben, von einer bestimmten Brücke zu springen, weichen nicht einfach auf eine andere Brücke aus, stellt der Suizidologe Thomas Reisch in seinen Untersuchungen zu Brückensuiziden fest [8].
Installierte Notrufsäulen oder Überwachungskameras an Hot Spots bieten den Gefährdeten zudem die Möglichkeit, sofort auf ihre Not aufmerksam zu machen und Hilfe anzufordern. Bauliche Absicherungen von bestimmten Bahngleisabschnitten können nicht nur die Suizidrate verringern, sondern auch präventiv gegen die Traumatisierung der Lokomotivführer nach einem Zusammenstoß wirken. Generell können viele Suizide verhindert werden, wenn der Zugang zu Suizidmitteln (Schusswaffen, Medikamente, Giftsubstanzen) erschwert oder verhindert wird. Es lohnt sich daher, in der klinischen Praxis gefährdete Patienten auf verfügbare oder erreichbare Mittel anzusprechen und letztere nötigenfalls sicherstellen zu lassen. Insbesondere bei Menschen im Alter empfiehlt es sich, nach Schusswaffen (beispielsweise aus der Militärdienstzeit) zu Hause zu fragen. Erschießen ist in der Schweiz für Männer im Alter die am zweithäufigsten angewendete Suizidmethode [11].
Spezifische Präventionsmaßnahmen für Risikogruppen bieten weitere wertvolle Möglichkeiten, Suizide zu verhindern. Dazu gehören beispielsweise spezifische Beratungs- und Behandlungsangebote für Menschen im Alter und die niederschwelligen Dienstleistungen von Kriseninterventionszentren. Suizide können auch verhindert werden, indem die Berichterstattung über Suizide sparsam und zurückhaltend statt emotionalisierend und dramatisierend gestaltet wird. Durch den sogenannten Werther-Effekt können bei gefährdeten Menschen Imitationshandlungen induziert werden. Die Befunde mehren sich glücklicherweise, dass der gegenteilige Papageno-Effekt ebenso wirksam Suizide verhindern kann. Wird über Menschen berichtet, die ihre Lebenskrise oder ihre suizidale Krise erfolgreich bewältigt und hinter sich gebracht haben, ohne sich umzubringen, kann das für andere Menschen Anstoß sein, zu versuchen, die eigene Krise auch zu bewältigen. Papageno ist der Name des Vogelfängers in Mozarts Oper „Die Zauberflöte“, der befürchtet, seine geliebte Papagena zu verlieren, und Suizidpläne in seinem Kopf zu schmieden beginnt. Drei Knaben jedoch gelingt es erfolgreich, ihn von seinem Vorhaben abzubringen. Wünschenswert ist eine vermehrte Berichterstattung gerade über Menschen im Alter, die ihre (suizidale) Krise erfolgreich bewältigen können und Einblick gewähren, wie ihnen das gelungen ist.
Als klinisch tätige Fachpersonen können wir wesentlich zur Suizidprävention beitragen, indem wir uns auf die Erkennung von Depressionen sensibilisieren und diese möglichst früh und entsprechend fachgerecht psychotherapeutisch und pharmakotherapeutisch behandeln. Zudem obliegt uns die Möglichkeit, spezifische medizinische Angebote für Menschen im Alter zur Verfügung zu stellen und auszubauen.
Als sozial und moralisch verantwortlich Handelnde können wir aktiv dazu beitragen, dass die Beziehungsnetze alter Menschen aufrechterhalten und gepflegt werden. Als Mitmenschen können wir die Rücksichtnahme auf alte Menschen fördern, sodass sie sich von uns respektiert und willkommen fühlen und tief berührende Aussagen wie die von Laure Wyss der Vergangenheit angehören mögen:
„Wir Alten sind eine Last, eine Bedrohung. Das ganze Land ..., viele in unserer Umgebung suchen nach Lösungen, wie man mit uns fertig wird ..., wie uns ertragen punkto Kosten und auch psychisch. Es ist für niemanden erheiternd, sich mit uns zu beschäftigen, mit uns, die wir nichts mehr einbringen und ganz ohne Zukunft sind. Für uns aber auch kein Schleck, in diese Bevölkerungsschicht hineingestoßen zu werden.“ [10]
Wie können Angehörige unterstützt werden?
Hat ein geliebter Mensch einen Suizid begangen, ist das Drama für die Hinterbliebenen keinesfalls vorbei, es entwickelt sich zu einem neuen belastenden Höhepunkt einer lange dauernden Leidensgeschichte. Einerseits muss der Verlust mit all seiner Trauer und den häufig offengebliebenen Fragen akzeptiert werden. Andererseits führt der Tod zwangsläufig zu einer einschneidenden Veränderung des ganzen Lebens.
Gerade nach einem Suizid beginnt für die Hinterbliebenen eine lange Phase der persönlichen Verarbeitung, der Bewältigung und der Neuorientierung. Nicht immer gelingt es Freunden, Nachbarn und Bekannten, in dieser Zeit hilfreiche Unterstützung zu bieten. Nach wie vor fühlen sich viele unsicher, wie sie nach einem Suizid helfen sollen. Immer wieder erleben Hinterbliebene, dass ihnen zwar Hilfe angeboten wird, viele sich aber auch von ihnen abwenden – manchmal für immer.
Nach wie vor ist für viele Menschen der Suizid ein Tabuthema, und man spricht nicht gerne darüber. Gerade deshalb ist es auch für Hinterbliebene sehr wichtig, mit anderen darüber sprechen und sich austauschen zu können.
Genehmigter und bearbeiteter Nachdruck aus Psychiatrie & Neurologie 5/2013
Interessenkonflikte: keine deklariert
Erschienen in: Der Allgemeinarzt, 2014; 36 (6) Seite 16-24