Eine sorgfältig durchgeführte Leichenschau inklusive Feststellung von Todesursache und Todesart ist nicht nur wichtig für die Statistik, sondern kann auch strafrechtliche oder versicherungsrechtliche Bedeutung haben. Jeder niedergelassene Arzt ist dazu verpflichtet. Welche Klippen es dabei zu umschiffen gilt, soll im folgenden Beitrag dargestellt werden.
Gesetzlich ist die Leichenschau eine Aufgabe der Länder und dementsprechend in jedem Bundesland anders geregelt. Daher sollte sich jeder Arzt, der eventuell eine Leichenschau durchführen muss, über die Vorgaben seines jeweiligen Bundeslandes informieren, im Artikel wird die Bestattungsverordnung sowie das Bestattungsgesetz von Baden-Württemberg herangezogen.
Ort und Zeitpunkt der Leichenschau
Idealerweise soll die Leichenschau an dem Ort durchgeführt werden, an dem der Tod eingetreten ist oder wo die Leiche gefunden wurde. Ist das nicht möglich, z. B. auf öffentlichen Plätzen, kann der Arzt den Tod feststellen und dokumentieren und später an einem geeigneten Ort die Leichenschau durchführen. Informationen, die zur Feststellung der Todesursache notwendig sind, müssen dem Leichenschauarzt mitgeteilt bzw. ausgehändigt werden (z. B. Krankenakte, Arztbrief, Medikamentenplan etc.).
- Feststellung des Todes
- Feststellung der Todesursache
- Feststellung der Todesart
- Feststellung der Todeszeit
- Übertragbare Erkrankungen (Infektionsschutzgesetz)
- Meldepflichten
In den verschiedenen Bestattungsgesetzen der jeweiligen Bundesländer werden zum Zeitpunkt der Leichenschau unterschiedliche Angaben gemacht, in den meisten Fällen soll die Leichenschau unverzüglich erfolgen (schließlich soll an erster Stelle der Tod überhaupt festgestellt werden). Für den Fall, dass aus zwingenden Gründen die Leichenschau nicht durchgeführt werden kann, muss für einen Ersatz gesorgt werden.
Prinzipiell ist jeder niedergelassene Arzt zur Leichenschau verpflichtet, bei in der Klinik verstorbenen Patienten die Klinikärzte. Dies ist eine Änderung im Bestattungsgesetz § 20, wonach bis vor Kurzem noch jeder approbierte Arzt zur Leichenschau verpflichtet war. Es handelt sich um eine nicht delegierbare ärztliche Aufgabe. Eine Ausnahme gilt für Notärzte, bei denen eine rasche Wiederherstellung der Einsatzfähigkeit wichtig ist. Sie müssen den Tod feststellen und dies dokumentieren, die weitere Leichenschau wird dann von einem anderen Arzt vorgenommen, was von der Leitstelle organisiert werden muss.
Meldepflichten
Der Polizei müssen nicht natürliche und ungeklärte Todesarten gemeldet werden, sowie unbekannte bzw. nicht identifizierbare Leichen. Finden sich vor oder im Laufe der Leichenschau Hinweise für einen nicht natürlichen Tod, soll diese abgebrochen und sofort die Polizei verständigt werden. An das Gesundheitsamt müssen bestimmte Erkrankungen gemeldet werden, die im Infektionsschutzgesetz geregelt werden. Wenn Gefahr für ein höherwertiges Rechtsgut besteht, muss ebenfalls eine Meldung erfolgen. Ein Beispiel ist hier der Verdacht auf einen Stromtod. Unabhängig davon, dass nun ein nicht natürlicher Tod vorliegt und die Polizei sowieso informiert werden muss, muss auch eine Information der Polizei über eine eventuelle Gefahrenquelle erfolgen, die weitere Personen schädigen könnte (etwa ein fehlerhaft isoliertes Stromkabel).
Durchführung der Leichenschau
In der Bestattungsverordnung wird gefordert, dass die Untersuchung an der entkleideten verstorbenen Person bei ausreichenden Lichtverhältnissen durchgeführt wird. Alle Körperregionen inklusive der Körperöffnungen, des Rückens und der behaarten Kopfhaut müssen dabei inspiziert werden.
1. Feststellung des Todes
Eine Todesbescheinigung darf nur bei Vorliegen von sicheren Todeszeichen ausgestellt werden. Diese sind Leichenstarre, Leichenflecken, Fäulnis sowie nicht mit dem Leben vereinbare Verletzungen (z. B. Dekapitation). Vorsicht ist bei der Todesfeststellung geboten bei unsicheren Todeszeichen und ganz besonders bei Vorliegen von Ursachen des AEIOU-Komplexes (nach Prokop 1976) für eine Vita minima/Vita reducta:
- A – Alkohol, Anämie, Anoxämie
- E – Elektrizität / Blitzschlag
- I – Injury (Schädel-Hirn-Trauma)
- O – Opium, Betäubungsmittel, zentral wirksame Pharmaka
- U – Urämie, Unterkühlung
Unter der Reanimation kann der Tod auch vor Eintreten sicherer Todeszeichen festgestellt werden, wenn Zeichen eines definitiven und irreversiblen Herztodes vorliegen (Nulllinien-EKG) sowie der Patient normotherm ist und keine Besonderheiten vorliegen. Ein weiteres sicheres Todeszeichen, das allerdings hauptsächlich in der Klinik relevant ist, ist der Hirntod.
2. Todesursache und Todesart
Die Todesursache wird nach den Regeln der WHO in einer Kausalkette dargestellt. In der ersten Zeile wird die unmittelbare Todesursache eingetragen (Abb. 1). Beispiele hierfür sind Pneumonie, Peritonitis, Sepsis, Opiatintoxikation oder Strangulation etc. Wenn es möglich ist, werden ab der zweiten Zeile die vorausgegangenen Ursachen mit dem Grundleiden an letzter Stelle angegeben.
Unter II werden weitere Krankheitszustände aufgeführt, die zwar zum Tod beigetragen haben, aber nicht unmittelbar damit in Zusammenhang stehen. Ein häufiges Beispiel ist hier der Diabetes mellitus.
Bei der Todesart gibt es die drei Möglichkeiten: natürlich, nicht natürlich sowie ungeklärt. Eine natürliche Todesart liegt vor beim Tod aus innerer krankhafter Ursache, ohne dass (rechtlich bedeutsame) äußere Faktoren dazu beigetragen haben. Nicht natürlich sind damit alle Todesfälle, bei denen ein äußeres Ereignis dazu geführt hat, dass die Person verstorben ist. Dieses Ereignis kann aber auch Jahre zurückliegen. Ein Beispiel wäre ein junger Mann, der an einer Pneumonie verstirbt, da er nach einem Autounfall vor mehreren Jahren nun mit hohem Querschnitt bettlägerig ist. Zwar ist eine Pneumonie eine innere krankhafte Ursache des Todes, ohne die Bettlägerigkeit hätte sie aber wahrscheinlich nicht zum Tod eines jungen Patienten geführt. Was nicht sicher der einen oder anderen Todesart zugeordnet werden kann, ist ungeklärt. Hierzu zählen beispielsweise Tote, die dem Arzt völlig unbekannt und über die auch keine Informationen erhältlich sind.
3. Todeszeit
Sowohl für die Feststellung des Todes als auch für eine grobe Bestimmung der Todeszeit ist eine Kenntnis der Leichenerscheinungen erforderlich.
Totenflecken/Livores
Nach etwa 20 bis 30 Minuten treten sie als das erste sichere Todeszeichen auf. Das Blut senkt sich der Schwerkraft folgend in die zuunterst liegenden/hängenden Körperteile ab. Zunächst sind sie als kleine hellrote Flecken sichtbar, die im zeitlichen Verlauf miteinander konfluieren und sich durch den Verbrauch des Restsauerstoffs zunehmend blauviolett verfärben. Innerhalb der Totenflecken kann es bei Rissen in den Kapillaren zu kleinfleckigen Einblutungen kommen (Vibices). Zunächst sind Totenflecken hellrot, später blauviolett, eine bleibende kirschrote Farbe findet sich typischerweise bei einer Kohlenmonoxidvergiftung. Anfangs lassen sich die Totenflecken mit leichtem stumpfen Druck wegdrücken, je älter desto schwerer bis nicht mehr möglich ist die Wegdrückbarkeit. Bis ca. 6 h postmortal sind sie noch vollständig verlagerbar bei einer Bewegung der Leiche, zwischen 6 und 12 h postmortal teilweise und nach mehr als 12 h nicht mehr.
- Der Körper eines Verstorbenen, solange er noch durch sein Eigengewebe zusammengehalten wird, Skelette gelten dementsprechend nicht mehr als Leichnam.
- Jede Lebendgeburt (Gewicht egal), solange ein Lebenszeichen vorlag (Herzschlag, Atmung oder pulsierende Nabelschnur).
- Jede Totgeburt ab 500 g Gewicht, alles darunter sind Fehlgeburten.
- Körperteile, ohne die nicht überlebt werden kann (z. B. Kopf, Torso).
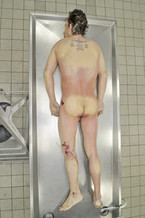
Von Totenflecken ausgesparte Regionen sind typischerweise die Aufliegeflächen sowie Stellen, an denen Kleidung oder Gegenstände eng an der Haut aufliegen (Aufliegedruck ist höher als der hydrostatische Druck, Abb. 2). Bei einer Anämie sowie innerem oder äußerem Verbluten können die Totenflecken nur schwach ausgeprägt sein, während sie bei einem plötzlichen Versterben aus innerer Ursache intensiv ausgebildet sein können.
Totenstarre/Rigor mortis
Sie tritt typischerweise drei bis vier Stunden postmortal auf, beginnend im Unterkiefer und Nacken und schreitet von dort nach oben und unten fort, wobei es wie fast immer auch Ausnahmen und Abweichungen dieser Regel gibt. Abhängig von der Umgebungstemperatur löst sie sich nach zwei bis drei Tagen (Zimmertemperatur) wieder.
Abkühlung
Dieser Punkt ist besonders abhängig von äußeren sowie inneren Gegebenheiten. Die Körperkerntemperatur (am besten tief rektal gemessen) bleibt zunächst auf einem postmortalen Temperaturplateau stehen (ca. 2 – 3 Stunden) und fällt danach um etwa 0,5 bis 1,5° C pro Stunde ab.
Trotz der Kenntnis aller postmortalen Leichenerscheinungen ist die Bestimmung der Todeszeit mit deren Hilfe schwierig und ungenau. Für den leichenschauenden Arzt sollte daher gelten, dass die Todeszeit nur dann explizit eingetragen wird, wenn er selber beim Sterben dabei war oder es glaubhafte Zeugen/Anwesende gibt, die beim Sterben dabei waren. Eine Schätzung ist nicht zulässig! Wenn der Todeszeitpunkt nicht bekannt ist, sollte der Zeitpunkt der Auffindung der Leiche dokumentiert werden. Speziell für das Erbrecht und die Erbfolge kann die Todeszeit sehr relevant sein, auch aus diesem Grund sollte sie daher nur eingetragen werden, wenn Sie sicher sind.
Späte Leichenveränderungen
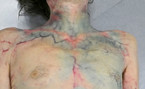
Zu den späten Leichenveränderungen zählen Autolyse, Fäulnis – beginnend als Grünverfärbung des rechten Unterbauches über durchschlagende Venennetze (Abb. 4) bis zu massiver Fäulnisgasbildung und Verwesung.
Häufige Fallstricke bei der Leichenschau
- Leicht zu übersehen sind die hellroten Totenflecken, die auf eine Kohlenmonoxidvergiftung hinweisen. Nicht immer ist es einfach, die Farbe als wirklich hellrot zu erkennen, zumal es auch bei Kälte (im Winter außerhalb der Wohnung) zu hellroten Totenflecken kommt. Eine gute Möglichkeit der Unterscheidung bieten die Finger- und Fußnägel der Toten. Totenflecken unterhalb der Nägel sind auch bei Kälte dunkel, bei Kohlenmonoxid allerdings hellrot (Abb. 3).
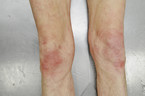
- Zu Kälteerythemen kommt es bei 50 – 70 % der Unterkühlungsfälle. Es handelt sich um eine blau-livide Verfärbung und teigige Schwellung an den Akren, Handrücken und Kniegelenkstreckseiten. Wenn sie nur dezent vorliegen (Abb. 5), können sie leicht übersehen werden.
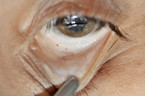
- Stauungsblutungen an den Augenlidern (Abb. 6) entstehen durch eine obere Einflussstauung, wie sie typischerweise beim Erdrosseln und Erwürgen vorliegt. Sie können nur sehr dezent sein und werden erst beim Ektropionieren des Augenlides und bei gutem Licht sichtbar. Weitere Prädilektionsstellen für Stauungsblutungen sind die Mundschleimhaut sowie die Region hinter den Ohren.
- Auch das Ausfüllen der Dokumente birgt so manche Tücke. Eine Unleserlichkeit führt zu zeitraubenden Nachfragen und stellt bei wiederholtem Vorkommen eine Ordnungswidrigkeit dar. Bitte verwenden Sie zum Ausfüllen auch ein Schreibgerät, das mit Druck verwendet wird. Die Durchschläge sind nicht lesbar, wenn die erste Seite mit einem Füller oder einem Filzstift ausgefüllt wurde.
- Auch wenn es selten der Fall ist, drohen doch juristische Konsequenzen bei folgenden Fehlern im Rahmen der Leichenschau: ein Übersehen von Befunden aufgrund mangelnder Sorgfalt (z. B. Untersuchung im schummrig beleuchteten Zimmer ohne Entkleiden) und eine bewusste Fehlklassifikation, wenn etwa ein natürlicher Tod attestiert wird trotz des Wissens, dass es sich nicht darum handelt (z. B. vermuteter Suizid, die Angehörigen bitten um einen natürlichen Tod wegen des Klatschs unter Nachbarn).
- Teilweise kursiert der Mythos, dass eine Leichenschau erst nach zwei Stunden erfolgen darf. Diese vermeintliche Regel gibt es nicht. Eine Leichenschau kann durchgeführt werden, sobald sichere Todeszeichen vorliegen oder nachdem eine Reanimation über einen längeren Zeitraum (ca. 20 Minuten) frustran durchgeführt wurde.
Für viele Versicherungen ist es sehr wichtig, was Sie bei der Leichenschau festgestellt haben. Je nach Versicherung werden manche Todesursachen nicht abgedeckt bzw. nur bei bestimmten Ursachen tritt die Versicherung überhaupt in Kraft (Bsp. Unfallversicherung).
Interessenkonflikte: Die Autorin hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2018; 40 (16) Seite 55-60