Müdigkeit ist ein Symptom, über das Patienten häufig in der Hausarztpraxis klagen. Diagnostik und Beratung sind in diesen Fällen schwierig: Müdigkeit kann so viele Ursachen haben. Die neu überarbeitete DEGAM-Leitlinie gibt hierzu hilfreiche Empfehlungen. Der Hausarzt kann damit zum einen abwendbar gefährliche Verläufe besser erkennen, zum anderen Überdiagnostik vermeiden.
Die neue Leitlinie empfiehlt eine empathische und biopsychosoziale Herangehensweise von Anfang an – auch wenn sich die Ursache der Müdigkeit zunächst nicht sicher klären lässt. Die DEGAM-Leitlinie wird zudem durch verschiedene Umsetzungshilfen ergänzt, die im Netz frei verfügbar sind.
Definition, Häufigkeit und Prognose
Müdigkeit ist ein physiologisches Phänomen. Sie wird zum Beratungsanlass, wenn Patienten diese als ungeklärt oder belastend erleben. Sie klagen ganz unterschiedlich über eher emotionale, kognitive oder körperliche Aspekte. Es liegt also keine einheitliche Symptomatik vor. Beziehen wir neben dem Hauptanlass noch zusätzliche Beschwerden mit ein, wird dieses Symptom von etwa jedem neunten Patienten in unserer Praxis berichtet. Teilweise ist die Müdigkeit unmittelbar erklärbar, z. B. im Rahmen eines grippalen Infekts. Liegt die Ursache aber nicht auf der Hand, besteht oft große Unsicherheit, wie man weiter vorgehen soll. Ohne signifikante psychische oder chronische physische Komorbidität ist Müdigkeit meist von kurzer Dauer. Nach sechs Monaten sind noch 60 % der Patienten symptomatisch – bei primär unklarer Ätiologie. Als prognostisch ungünstig zeigen sich ein höheres Alter, psychische oder chronische somatische Erkrankungen und die Fixierung auf eine somatische Störung.
Eine systematische Übersicht, die im Rahmen einer Dissertation an der Abteilung Allgemeinmedizin in Marburg erstellt wurde, ergab folgende Ursachenhäufigkeit: In circa 20 % liegt eine Depression vor, 1 – 5 % haben eine Anämie, kumulativ sind 3 – 6 % gravierende körperliche Ursachen wie Diabetes und COPD feststellbar. Bei 0,3 – 0,7 % liegt ein Malignom, bei < 2 % ein chronisches Müdigkeitssyndrom zugrunde. Bei den übrigen Patienten blieb die Ursache unklar.
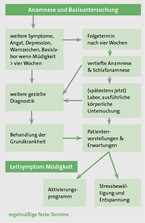
Anamnese
Die möglichst ausführliche und empathische Anamnese sollte von Beginn an biopsychosozial ausgerichtet sein. Sie beinhaltet insbesondere auch subjektives Erleben, Zeitverlauf, Kontext und Lebensführung, die Vorstellungen des Patienten zu Ätiologie und Behandlung sowie seine Beeinträchtigung im Alltag. Hinzu kommen assoziierte Beschwerden, Medikamenten- und Substanzgebrauch, Angst, Depression und Schlafstörung. Eine imperative Einschlafneigung, vorausgegangene Infekte, bisher nicht bekannte chronische Erkrankungen sowie die soziale, familiäre und berufliche Situation sollten ebenso berücksichtigt werden.
Wir empfehlen vor allem, folgende Screeningfragen auf eine Depression anzuwenden:- Haben Sie sich im letzten Monat oft niedergeschlagen, traurig, bedrückt oder hoffnungslos gefühlt?
- Hatten Sie im letzten Monat deutlich weniger Interesse und Lust an Dingen, die Sie sonst gerne tun?
Wenn beide Fragen mit "Nein" beantwortet werden, ist mit 98-prozentiger Wahrscheinlichkeit eine Depression ausgeschlossen. Beantwortet der Patient mindestens eine Frage mit "Ja", liegt in 35 % der Fälle diese psychische Erkrankung vor. Hier sollten sich weitere Fragen anschließen, die sich mit der Kernsymptomatik der Depression befassen (z. B. über PHQ D).
- Fühlten Sie sich im Verlauf des letzten Monats deutlich beeinträchtigt durch nervliche Anspannung, Ängstlichkeit, das Gefühl, aus dem seelischen Gleichgewicht zu sein?
- Sorgen Sie sich über vielerlei Dinge?
- Hatten Sie während der letzten vier Wochen eine Angstattacke (plötzliches Gefühl der Angst oder Panik)?
Auf eine Somatisierung weisen eine hohe Zahl vorausgegangener Arztkontakte hin sowie frühere variable Beschwerden mit weitgehend unergiebiger Diagnostik. Hinweise auf ein Schlafapnoe-Syndrom sind Schnarchen, nächtliche Apnoephasen und vor allem der Sekundenschlaf – ob am Steuer oder in einer anderen, inadäquaten Situation. Ein Schlaftagebuch liefert oft hilfreiche Hinweise für die weitere Behandlung (vgl. Kasten).
Weitergehende Untersuchungen
Bei weiterhin ungeklärter Ätiologie empfehlen wir einen orientierenden körperlichen Status mit Beurteilung von Haut und Schleimhäuten, Herz, Puls und Blutdruck, Atemwegen, Abdomen sowie Muskeltrophik, -kraft und -tonus als auch der Eigenreflexe. Die Laborparameter BSG oder CRP, der Blutzucker, ein kleines Blutbild, TSH und Leberwert (GGT oder GPT) sollten ebenfalls kontrolliert werden. Darüber hinausgehende Untersuchungen sind nur bei Auffälligkeiten in der hier beschriebenen Basisdiagnostik indiziert. Liegt eine bekannte Grunderkrankung vor, welche die Müdigkeit erklären könnte, sollte deren Behandlung parallel optimiert werden. Vor einer überzogenen Diagnostik warnen wir besonders. Sie führt zu unnötigen, falsch positiven Befunden, selbsterfüllenden Prophezeiungen und damit zu falschen Etikettierungen sowie zur Somatisierung. Ein niedriger Vitamin-D-Spiegel etwa, der bei routinemäßiger Bestimmung immer wieder gefunden wird, zeigt keine Korrelation zum Symptom Müdigkeit, und man erreicht mit einer Substitution nicht mehr als einen Plazebo-Effekt.
Mitbehandlung
Eine Überweisung der Patienten zum Gastroenterologen ist z. B. bei Gewichtsverlust oder chronischen Durchfällen angezeigt. Bei Verdacht auf eine schlafbezogene Atemstörung ist eine schlafmedizinische Abklärung hilfreich.
Muss man von einer gravierenden psychiatrischen Komorbidität, differenzialdiagnostischen Schwierigkeiten oder einer Überforderung der eigenen therapeutischen Möglichkeiten ausgehen, sollte an ein psychiatrisches Konsil gedacht werden. Bei Verdacht auf eine Berufskrankheit oder schädigende Umgebungsexpositionen ist eine arbeits- und umweltmedizinische Spezialpraxis sinnvoll. Die Überweisung in die Psychotherapie sollte erst erfolgen, wenn der Hausarzt seine psychosomatische Grundversorgung ausgeschöpft und mit dem Patienten schon eine ausreichende Behandlungsmotivation erarbeitet hat.
Ungenügend vorbereitete oder unzureichend motivierte Patienten bekommen schnell das Gefühl, abgeschoben zu werden. Das kann die Arzt-Patienten-Beziehung stark belasten und den weiteren Krankheitsverlauf negativ beeinflussen.
Wie geht es weiter?
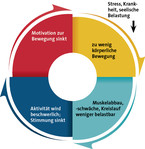
Grundlage für die weitere Behandlung ist eine tragfähige Arzt-Patienten-Beziehung. Den Vorstellungen, Bedürfnissen und Gefühlen des Patienten sollte man immer Raum geben. Auch die Offenheit für ein weites Spektrum biologischer, psychologischer und sozialer Faktoren ist wichtig, ebenso die Absprache verbindlicher Folgetermine (Folgekonsultationen "bei Bedarf" können die weitere Symptomatik triggern). Eine weiterführende Diagnostik mit speziellen Labortests und bildgebenden Verfahren sollte nur bei konkretem Verdacht erfolgen. Ein Symptomtagebuch kann hilfreich sein. Bei etlichen bekannten, aber auch unkonkreten Ursachen zeigen körperlich aktivierende Maßnahmen oder Verhaltenstherapien klare Vorteile. Denn der Teufelskreis der Dekonditionierung (Abb. 1) muss durchbrochen oder durch Verhaltensänderungen ein besserer Umgang mit körperlichen Beschwerden erreicht werden. Ohne eine spezifische Mangelsituation oder eine behandelbare Grunderkrankung gibt es keine empfehlenswerte medikamentöse Option. Nahrungsergänzungsmittel oder eine Thyroxingabe bei latenter Hypothyreose sind unwirksam, Dopingmittel bekanntlich gefährlich.
Um aus dieser Negativspirale wieder herauszufinden, muss man dem Patienten den Zusammenhang von Unterforderung, Dekonditionierung und Müdigkeit begreiflich machen. Subjektive Vorstellungen, die einer Aktivierung entgegenstehen, sollten bearbeitet und immer dazu genutzt werden, das Verhalten schrittweise zu ändern. Dabei sollte der Tagesablauf überdacht und das individuelle Leistungsvermögen durch motivierende Beratung erarbeiten werden: Wie lässt sich Aktivität zurückgewinnen und Selbstwirksamkeit erfahren? Erfolge sollte man hier positiv konnotieren, Misserfolge stützend aufarbeiten und Überforderungen vermeiden.
Spezielle Therapie
Als weitere Therapieoptionen gelten – je nach Ursachenanteil– die optimierte Behandlung der Grundkrankheit, die Vermeidung von Genussgiften, eine Medikamentenrevision, die Schlafhygiene und Entspannungstechniken. Auch hier gibt es eine Reihe von Umsetzungshilfen (vgl. Kasten). Die Feststellung eines Eisenmangels durch eine Ferritin-Messung ist nur bei Anämie oder grenzwertigem Befund/Hypochromie sowie bei einem Hinweis auf einen erhöhten Verlust sinnvoll. Ein Substitutionsversuch ist bei Ferritin < 20 µg/l oder Transferrinsättigung < 20 % bei menstruierenden Frauen mit Müdigkeit, Ausdauersportlern oder Patienten mit Herzinsuffizienz gerechtfertigt.
Chronisches Müdigkeitssyndrom/Myalgische Encephalitis (CFS/ME)
Für die CFS/ME gibt es mehrere Definitionen. Folgende Kriterien erfüllen sie gemeinsam: Müdigkeit und Erschöpfungsneigung liegen länger vor (meist über sechs Monate). Es lässt sich der Beginn der Symptomatik definieren (kein lebenslanges Problem). Das Symptom ist so stark, dass es zur signifikanten Störung der körperlichen, seelischen und sozialen Funktion sowie der Lebensqualität kommt. Jegliche Belastung – ob körperliche, mentale oder emotionale – verschlechtert die Symptomatik. Eine alternative Erklärung (körperliche oder seelische Störung) fehlt.
Die Betroffenen haben oft einen hohen Leidensdruck und suchen nach sozialer Anerkennung. Manche Patienten bekämpfen alle Hinweise, eine Verhaltenstherapie oder eine vorsichtige Aktivierung anzustreben. In Studien und bei weniger scharfen Kriterien war dieses Vorgehen aber eindeutig wirksam. Bei den übrigen Personen gab es keinen Nachweis, dass sich die Symptomatik nachhaltig verschlechtert hätte. Allerdings waren schwer beeinträchtigte Personen in solche Untersuchungen meist nicht eingeschlossen oder schieden vorzeitig aus.
Interessenkonflikte: Die Autorin hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2019; 41 (1) Seite 54-59