Am 1. Juli 2019 hat eine neue Etappe in der Darmkrebsvorsorge begonnen: Alle gesetzlich versicherten Bürger ab dem 50. Lebensjahr werden seit diesem Tag und dann alle fünf Jahre – bis sie 65 sind – über die Möglichkeiten der Darmkrebsvorsorge durch ihre Kasse schriftlich informiert und zur weiteren Beratung an ihre betreuenden (Haus-)Ärzte verwiesen.
- Die Einladung zur Darmkrebsvorsorge richtet sich an beschwerdefreie Versicherte.
- Männer und Frauen zwischen 50 und 54 Jahren haben einen jährlichen Anspruch auf einen immunologischen Test (iFOBT) auf Blut im Stuhl.
- Männer ab 50 haben einen Anspruch auf zwei Früherkennungskoloskopien (= Vorsorgekoloskopien) im Mindestabstand von zehn Jahren. Wird das Angebot erst ab 65 Jahren wahrgenommen, finanziert die Kasse nur eine Koloskopie.
- Frauen haben einen Anspruch auf zwei Früherkennungskoloskopien ab 55 Jahren. Wird das Angebot erst ab 65 wahrgenommen, finanziert die Kasse nur eine Koloskopie.
- Männer und Frauen haben ab 55 Jahren einen Anspruch auf den iFOBT-Test alle zwei Jahre, sofern noch keine Vorsorgekoloskopie gemacht worden ist.
- Findet eine Früherkennungskoloskopie statt, so entfällt der immunologische Stuhltest für die nächsten zehn Jahre!
- Einmal ab 50 Jahre soll eine ausführliche Beratung des Versicherten über die Darmkrebsvorsorge erfolgen. Diese Beratung wird besonders honoriert (EBM 01740).
- Alle Maßnahmen des Früherkennungsprogramms sollen ausführlich dokumentiert und analysiert werden. Dabei geht es darum, den Erfolg dieser gesundheitspolitischen Intervention umfassend auf ihren Nutzen hin zu evaluieren.
Die aktuellen Beschlüsse modifizieren das Darmkrebsfrüherkennungsprogramm aus dem Jahr 2002. Es beinhaltete für alle Bürger ab 50 Jahren einen jährlichen Stuhltest auf okkultes Blut (FOBT) und eine Früherkennungskoloskopie ab 55 Jahren, die einmal nach zehn Jahren wiederholt werden sollte. Deutschland hatte damit schon vor 17 Jahren ein weltweit einzigartiges Darmkrebsfrüherkennungsprogramm.
Grundlage der Einführung
Fall-Kontroll-Studien aus den USA, vor allem die der National Polyp Study unter Leitung von Sidney Winawer, hatten seinerzeit gezeigt, dass die Abtragung von Polypen (Adenome = Darmkrebsvorstufen) bei einer Koloskopie die Entstehung von Darmkrebs um 70 – 90 % in den nächsten Jahren reduzieren kann. Auch die Teilkoloskopie (Sigmoidoskopie) senkt die Rate von linksseitigem Darmkrebs.
Diese Evidenz, aufbereitet durch ein Gutachten der DGVS (W. Schmiegel, C. Pox, J. Riemann), überzeugte den Gesetzgeber, dieses weltweit innovative Programm zu implementieren. Damit wurde die S3-Leitlinie zum Dickdarmkrebs aus dem Jahre 1999 (erstellt durch die DGVS, die Deutsche Krebsgesellschaft und andere wissenschaftliche Fachgesellschaften) in die Tat umgesetzt [1].
Aktuelle Ergebnisse
Heute weiß man: Obwohl das Darmkrebsfrüherkennungsprogramm nur als freiwilliges Angebot implementiert wurde, hat es einen wertvollen Nutzen: Die Morbidität und Mortalität des Darmkrebses sinkt seither. Daten aus dem Robert Koch-Institut zeigen, dass die jährliche Inzidenz des Darmkrebses, die bis 2003 ansteigend war, seit dieser Zeit um circa 14 %
gefallen ist. Das heißt: Etwa 40.000 Darmkrebstote konnten vermieden werden (Abb. 1).
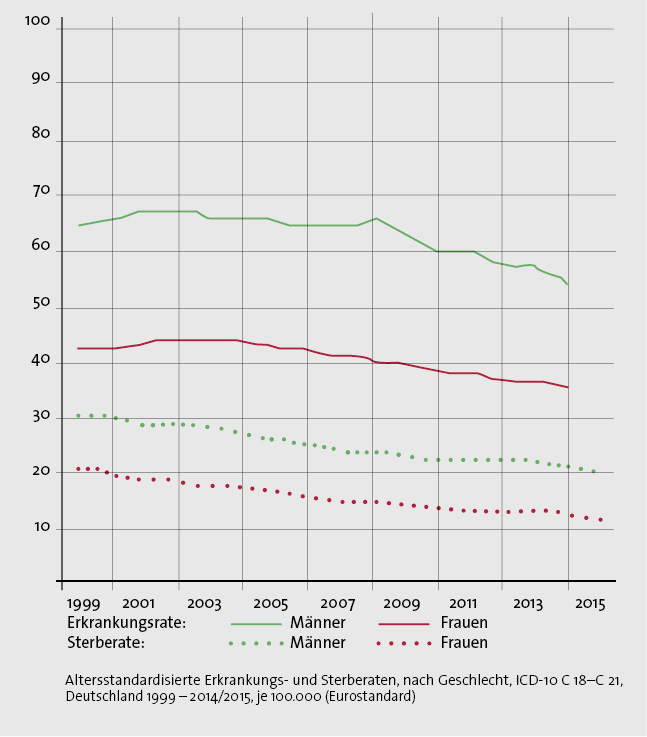 Abb. 1: RKI: Entwicklung der Morbidität und Mortalität bei Darmkrebs [Quelle]
Abb. 1: RKI: Entwicklung der Morbidität und Mortalität bei Darmkrebs [Quelle]
Die Arbeitsgruppe um Hermann Brenner aus Heidelberg konnte zudem kürzlich zeigen, dass aufgrund der Analysen der Ergebnisse der Vorsorgekoloskopien in den ersten zehn Jahren vermutlich bis zu 180.000 Karzinome durch diese Untersuchung verhindert werden konnten [2].
Die Einführung der Vorsorgekoloskopie hat zur erheblichen Verbesserung der Struktur- und Ergebnisqualität dieser Leistung beigetragen. So wurden Mindestmengen für Koloskopien und Polypektomien pro Zentrum festgelegt, regelmäßige, verbindliche Hygienekontrollen eingeführt und eine Verpflichtung zur Dokumentation der Untersuchung und der Ergebnisse einschließlich der Histologie auf einem standardisierten Formblatt vorgeschrieben.
Diese Untersuchungsergebnisse werden jährlich vom Zentralinstitut für die kassenärztliche Versorgung (ZI) erfasst und ausgewertet. Jedes Zentrum erhält einen Feedback-Bericht und kann die eigene Qualität mit der Gesamtkohorte vergleichen. Gleichzeitig bietet die Datenbank des ZI die weltweit größte Datenmenge zu den Ergebnissen der Vorsorge, die international publiziert werden [3]. Die Ergebnisse zeigen: Bei etwa jedem 100. Teilnehmer (0,9 %) findet sich bei der Vorsorgekoloskopie schon ein manifestes Karzinom. Bei 19,4 % werden Darmkrebsvorstufen (Adenome) entfernt. Die Daten des ZI belegen gleichzeitig, dass die Untersuchung sicher ist und nur sehr selten ernsthafte Komplikationen auftreten. Diese Untersuchungen werden von regionalen Nachbefragungen bei Patienten oder Analysen von Krankenkassen gestützt.
Durch die Einführung der Sedierung, zumeist mit Propofol, ist heute eine weniger schmerzhafte Darmspiegelung für die Patienten möglich. Damit ließ sich die Akzeptanz dieser Kon-trolle bei den Krankenversicherten erhöhen, denn die Untersuchung kann seither sogar schmerzfrei gestaltet werden. Manche Menschen leiden nach der Koloskopie an einem Blähbauch. Durch Einsatz von CO2-Gas bei der Untersuchung kann man die Beschwerden weitestgehend vermeiden. Was noch fehlt, ist die "gut schmeckende" Lösung zur Darmspülung!
Darmkrebsvorsorge: kein Selbstläufer!
Wesentlich mit zur Akzeptanz der Darmkrebsvorsorge haben auch die Stiftung "LebensBlicke" um Prof. Dr. Jürgen F. Riemann und die Felix-Burda-Stiftung unter der Leitung von
Dr. Christa Maar beigetragen – durch ihre kontinuierliche und unermüdliche Aufklärung von Bürgern und die Motivation von Ärzten. Stiftungen haben hier eine besondere Bedeutung: Ihnen vertrauen Bürger bei der Beratung – trotz Medien und Internet – weiterhin am meisten.
In den letzten 17 Jahren dürften sich mehr als 30 % der Anspruchsberechtigten einer Vorsorgekoloskopie unterzogen haben. Da es das erklärte Ziel ist und bleibt, die Todesrate an Darmkrebs weiterhin zu verringern, muss die Teilnehmerrate an Vorsorgemaßnahmen erhöht werden. Als Ergebnis des Nationalen Krebsplans wurde deshalb schon 2013 das Krebsfrüherkennungs- und Registergesetz (KFRG) verabschiedet. Dieses sah ein Einladungsverfahren für alle Versicherten zur Teilnahme an der Darmkrebsfrüherkennung vor, mit dem zur ärztlichen Beratung, zur Teilnahme an einem Stuhltest oder zur Vorsorgekoloskopie (dem sensitivsten Verfahren der Darmkrebsvorsorge!) eingeladen werden sollte. Die komplette Umsetzung des KFRG erfolgte erst jetzt zum 1. Juli 2019 – und mit einer Verzögerung von drei Jahren.
Einladung durch die Kassen hat Effekt
Dass eine Steigerung der Teilnahme an der Darmkrebsvorsorge durch ein Einladungsverfahren gelingen kann und effektiv ist, haben verschiedene Pilotprojekte von Krankenkassen gezeigt. Die Teilnehmerrate konnte um 50 – 150 % gesteigert werden. Die Folge: Darmkrebsvorstufen werden während der Koloskopie entfernt und falls sich schon ein Darmkrebs feststellen lässt, kann dieser zum Teil direkt endoskopisch entfernt oder zumeist heilend operiert werden [4].
Infolge des systematisierten Einladungsverfahrens erwartet der Vorsitzende des Gemeinsamen Bundesausschusses (G-BA) Josef Hecken einen signifikanten Anstieg der Inanspruchnahme der Darmkrebsfrüherkennung. Aufgrund der Erfahrungen aus dem Saarland sei eine Quote von 25 bis 35 % der Anspruchsberechtigten pro Jahr zu erreichen. "Ich hoffe, es wird richtig teuer", zitiert die ÄrzteZeitung den G-BA-Vorsitzenden.
Auf Basis neuerer wissenschaftlicher Daten hat der G-BA das Alter für anspruchsberechtigte Männer von 55 auf 50 Jahre gesenkt, das Alter der Frauen, die darauf einen Anspruch haben, jedoch bei 55 Jahren belassen. Die Patientenvertreter im Bundesausschuss hatten eine Senkung des Alters auf 45 Jahre für Männer und 50 Jahre für Frauen gefordert. Dies wurde jedoch von den Vertretern der Leistungserbringer (Kassenärztliche Bundesvereinigung, Deutsche Krankenhausgesellschaft) und der Kassen im G-BA abgelehnt.
Unzufrieden mit dem G-BA-Beschluss sind die Felix-Burda-Stiftung und die Stiftung LebensBlicke. Deren Vorsitzende Dr. Christa Maar und Prof. Jürgen Riemann kritisieren, dass der G-BA nicht der gemeinsamen Empfehlung der Fachgesellschaften gefolgt ist: der Einladung einen zertifizierten iFOBT und einen frankierten Rückumschlag beizulegen und Anspruchsberechtigten eine Liste der zur Vorsorgekoloskopie zugelassenen Ärzte zur Verfügung zu stellen sowie sechs Wochen nach Einladung ein Erinnerungsschreiben zu schicken.
Die Niederländer zeigen uns gerade, wie ein Darmkrebsvorsorgeprogramm effektiv gestaltet werden kann: durch ein Einladungsverfahren, bei dem direkt ein immunologischer Stuhltest (iFOBT) mitverschickt wird. Circa 75 % der angeschriebenen Versicherten haben den Stuhltest an Labors zurückgesendet. Alle Bürger mit positivem Ergebnis wurden zur Koloskopie eingeladen [5]! Auch in Deutschland ist seit dem 1. April 2017 der iFOBT anstelle des FOBT in die Regelversorgung eingeführt. Dieser verspricht eine höhere Sensitivität und Spezifität für Darmkrebsvorstufen und Frühformen von Darmkrebs als der bisherige Guajak-Test.
Familiäres Darmkrebsrisiko bis jetzt nicht thematisiert
Liegt ein familiäres Darmkrebsrisiko vor, so erhöht sich das Risiko für die Angehörigen, auch an Darmkrebs zu erkranken, auf das Zwei- bis Vierfache. Entgegen der Forderung von Patientenvertretern im G-BA wurde die besondere Berücksichtigung eines familiären Risikos nicht in die neuen Richtlinien aufgenommen.
Insofern bleibt die Frage weiterhin aktuell: Wie können Bürger mit familiär bedingtem Darmkrebsrisiko besser angesprochen werden? Der Berufsverband für niedergelassene Gastroenterologen (bng) versucht dazu unter der Schirmherrschaft der Stiftung LebensBlicke ein personenbezogenes Projekt zu initiieren und wissenschaftlich auszuwerten [6]. Mit der Festlegung und der Umsetzung eines organisierten Einladungsverfahrens ist nicht automatisch der Erfolg des Programms garantiert. Vielmehr stellen sich jetzt die Aufgaben der tatsächlichen Organisation und der Vermeidung von Fehlallokation von Ressourcen.
Konkrete Vorschläge zur Umsetzung des Programms
- MFAs in Hausarztpraxen und bei anderen Primärversorgern (Gynäkologen, Urologen) sollten in der Beratung von Patienten geschult und in diese mit einbezogen werden, um den Arzt zu entlasten und Patienten mit erhöhtem familiärem Risiko zu identifizieren.
- Der Einsatz oder die Wiederholung eines iFOBT nach durchgeführter Früherkennungskoloskopie für die nächsten zehn Jahre sollte unterbleiben.
- Wird ein iFOBT eingesetzt, sollte die Einnahme von NSAR oder ASS in den letzten 7 – 14 Tagen vor der Durchführung des Tests unterbleiben. NSAR führen häufig zu einem falsch positiven Testergebnis!
- Endoskopische Nachsorgeintervalle, z. B. nach Entfernung von Adenomen, sollten nach Leitlinien erfolgen.
- Teilnahmerate, Ergebnisse und Outcome müssen in nationalen Datenbanken und Krebsregistern zusammengefasst und ausgewertet werden. Die Ergebnisse und die Qualität der Vorsorgekoloskopie werden seit 2002 systematisch vom ZI erfasst.
Fazit
Diese Ergebnisse wurden hochrangig publiziert. Konsekutive Ergebnisse aus nationalen Krebsregistern, Krankenhausbehandlungen, zum Überleben von Patienten und deren Lebensqualität sowie zur Effizienz des iFOBT fehlen. Der G-BA fordert die Erhebung dieser Daten. Dem Verfasser wiederum fehlt bis dato die Fantasie, sich vorzustellen, wie in Deutschland diese Daten erhoben werden könnten. Die kontinuierliche Effizienzmessung und die Anpassung des Vorgehens sind zur Umsetzung des Ziels nötig: die Mortalität an Darmkrebs zu minimieren. Die elektronische Krankenversicherungskarte wäre der richtige Ort, um alle Leistungen und Ergebnisse der Darmkrebsfrüherkennung sowie Unter- oder Überversorgung des Versicherten zu erfassen.
Interessenkonflikte: Der Autor hat keine deklariert
Erschienen in: Der Allgemeinarzt, 2020; 42 (2) Seite 37-42


