Unwillkürliche Aktivitäten der Kiefermuskeln können im Schlaf oder im Wachzustand Zähnepressen oder -knirschen auslösen und werden als Bruxismus bezeichnet. Dieses Phänomen ist meist harmlos. Bei gravierenden Beschwerden können Körperwahrnehmungsschulung, kognitive Verhaltenstherapie, Schienen und Medikamente zum Einsatz kommen.
Unter dem Begriff Bruxismus werden unwillkürliche Kiefermuskelaktivitäten während des Schlafs oder im Wachzustand zusammengefasst [1]. Als diagnostischer Goldstandard gilt derzeit die Polysomnographie im Schlaflabor mit zusätzlichen Audio- und Videoaufzeichnungen, womit andere Kiefermuskelaktivitäten (Myoklonus, Tics, Schlucken) auszuschließen sind [2]. Maßgebend ist die Anzahl rhythmischer und phasischer Aktivitätsperioden der Kiefermuskulatur oberhalb einer Schwellenamplitude. In einer Studie von Maluly und Kollegen [3] betrug die Prävalenz von Schlafbruxismus in einer repräsentativen Stichprobe von 1.042 Personen 5,5 %. Im Gegensatz zum Schlafbruxismus existieren für Wachbruxismus keine anerkannten Kriterien und entsprechend ist dessen Prävalenz unbekannt. Unwillkürliche Kiefermuskelaktivitäten variieren stark interindividuell. Auch beim selben Individuum sind im Zeitverlauf deutliche Varianzen zu beobachten [4, 5, 6]. Korrekterweise setzt sich daher zunehmend die Ansicht durch, dass der Kiefermuskeltonus im Schlaf- und Wachzustand breit variiert und das Konzept einer Bruxismus-Dichotomisierung überholt ist [7].
Klinisch problematisch? Jein.
Bruxismus ist an sich unproblematisch. Bei gleicher Aktivität erfahren jedoch einzelne Individuen Beschwerden und andere nicht. Entsprechend ist bei Personen mit bruxismusassoziierten Beschwerden nicht allein die Kiefermuskelaktivität zu berücksichtigen, sondern auch die individuelle Vulnerabilität. Beachtenswert ist, dass bei Kindern und Jugendlichen Bruxismus vermutlich zum gesunden Skelettwachstum beiträgt, denn das Gesichtsskelett ändert seine Größe und Form als Reaktion auf mechanische Belastungen [8].
Nach dem medizinischen Axiom "primum non nocere" (vor allem nicht schaden) sind eine
"iatrogene Hypochondrie" zu vermeiden und besorgte Eltern zu beruhigen, wenn bei Minderjährigen Bruxismus beobachtet wird. Auch bei Erwachsenen werden dem Schlafbruxismus positive physiologische Funktionen zugeschrieben, u. a. eine Stimulation des Speichelflusses und Verminderung von Apnoe durch Stabilisierung der oberen Luftwege [1].
Mögliche Ursachen von Bruxismus
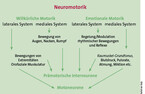
Neuroanatomisch ist die Regulation des Grundtonus der orofazialen Muskulatur dem emotionalen motorischen System zugeordnet [9, 10] (Abb. 1). Im Volksmund verbreitete Ausdrücke wie "verbissen an eine Aufgabe herangehen" oder "Zähne zusammenbeißen" oder "an einem Problem kauen" offenbaren die enge Koppelung von Kiefermuskelspannung und Gefühlen. Entsprechend können emotionale Belastungen zu Verspannungen und Beschwerden im Kauapparat führen [11]. Nachgewiesen ist, dass diverse psychotrope Substanzen (z. B. Kaffee, Alkohol, 3,4-methylenedioxymethamphetamine; Ecstasy) und Medikamente – insbesondere Antidepressiva vom Typ selektive Serotonin-Wiederaufnahmehemmer – Bruxismus verstärken können [12].
Kürzlich wurden im Rahmen einer Übersichtsarbeit insgesamt 26 Risikofaktoren für Bruxismus mit Angaben zum jeweiligen Chancenverhältnis (engl. Odds Ratio) identifiziert [13]. Darunter fallen u. a. neurodegenerative und hyperkinetische Bewegungsstörungen wie primäre Dystonie, Multisystematrophie, Parkinson-Krankheit, Down-Syndrom, Störungen des autistischen Spektrums, Morbus Hutchinson, Morbus Batten und Rett-Syndrom [14]. Rhythmische Kiefermuskelaktivitäten, die nicht von Bruxismus zu unterscheiden sind, treten auch bei epileptischen Anfällen auf, insbesondere wenn sie ihren Ursprung im Temporallappen haben [14].
Mögliche Konsequenzen von Bruxismus
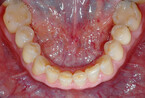
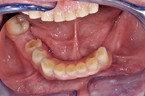
Bruxismus von hoher Intensität manifestiert sich am augenscheinlichsten am Abrieb der Zahnsubstanz. Inwiefern sich jemand dadurch gestört fühlt, hängt maßgeblich von der subjektiven Bewertung ab. Ein Therapiebedarf aus medizinischer Sicht ergibt sich, wenn infolge erheblichen Zahnsubstanzverlusts eine Schädigung der Zahnpulpa und somit eine Infektionsgefahr besteht (Abb. 2).
Nebst der Bezahnung können analog zu anderen Muskelaktivitäten Beschwerden am Bewegungsapparat auftreten. Früher unter dem Begriff Costen-Syndrom bekannt, werden diese unter dem Überbegriff "Craniomandibuläre Dysfunktion; CMD" oder "Myoarthropathie des Kausystems; MAP" (engl. "temporomandibular disorders; TMD") zusammengefasst. Eine kürzliche Literaturübersicht identifizierte eine vielschichtige Beziehung zwischen Bruxismus und muskuloskelettalen Beschwerden ohne starke Evidenz für einen direkten linearen Kausalzusammenhang [15]. Schon Kaumuskelaktivität unter der eingangs erwähnten "Bruxismusschwelle" kann Beschwerden evozieren [16]. Beschwerden in den Kiefergelenken bzw. der Kiefermuskulatur manifestieren sich meist mit bewegungsbegleitenden Knack- oder Reibegeräuschen und/oder Schmerzen. Gelegentlich ist die Mundöffnung eingeschränkt (Kiefergelenkblockade) [17]. Die Beschwerden schwanken typischerweise im Zeitverlauf und in Abhängigkeit der Haltung des Unterkiefers. Gehäuft klagen Betroffene auch über Tinnitus, Kopfschmerzen vom Spannungstyp und Migräne [18]. Anamnese und klinische Befundung sind die Grundpfeiler der Diagnostik dieser Beschwerden.
Behandlungsansätze
Behandlungsbedürftig sind bruxismusassoziierte Beschwerden, wenn sie von Betroffenen als belastend empfunden werden. Sie sollten zunächst über die grundsätzlich gute Prognose bei konservativer Therapie informiert werden. Irreversible okklusale Maßnahmen oder invasive Eingriffe sind zu vermeiden ("primum nihil nocere"), denn sie basieren auf einem obsoleten Krankheitsmodell [17].
Betroffene sind auf Basis eines biopsychosozialen Krankheitsmodells über mögliche Zusammenhänge von zentralnervöser Aktivierung (z. B. infolge Stressbelastung), erhöhter unbewusster Muskelspannung und resultierender Beschwerden im Kauapparat aufzuklären. Fallabhängig sind im Aufklärungsgespräch allfällige belastende soziale Kontextfaktoren anzusprechen und Verhaltensstrategien zu instruieren [17]. Da Spannungszustände der Kiefermuskulatur meist unbewusst sind, helfen Instruktionen zur Verbesserung der Körperwahrnehmung und Entspannungstechniken [19]. Eine in der Praxis bewährte und leicht auch in einer Gruppe zu erlernende Entspannungsmethode ist die progressive Muskelentspannung nach Jacobson. Der Einsatz von Biofeedback-Geräten kann die Veranschaulichung der Körperreaktionen auf Stress bzw. Entspannung (psychophysiologische Zusammenhänge) unterstützen. Für komplexere Fälle mit begleitender depressiver Verstimmung, Angststörung oder anderer psychischer Störung ist die kognitive Verhaltenstherapie geeignet [20].
Die Erkennung psychosozialer Belastungen wird in der zahnärztlichen Ausbildung generell zu wenig geschult [21]. Wohl auch deshalb dominieren im Klinikalltag symptomatische Behandlungen mittels Zahnschienen und Pharmakotherapie. Dentale Aufbissschienen schützen vor Zahnabrieb und können zumindest kurzfristig zu einer Symptomlinderung beitragen [22]. Kürzliche Übersichtsarbeiten bemängeln aber generell die Studienqualität bzgl. dieser Therapieform [23, 24]. Im Vergleich zu Placebo vermindern Medikamente wie Botulinumtoxin, Clonazepam und Clonidin die Intensität oder die Häufigkeit der Aktivität [23]. Eine elektrische Stimulation des Massetermuskels reduziert zwar kurzfristig die Masseteraktivität, aber es ist ungeklärt, ob diese Intervention nachhaltig wirksam ist.
Betroffene wünschen oft Informationen zu komplementären und alternativen Therapiemethoden. Randomisierte Studien zur Akupunktur zeigten eine Überlegenheit gegenüber einer Wartelistenkontrolle, hingegen keine klare Überlegenheit gegenüber Scheinakupunktur. Akupunktur hat eine vergleichbare Wirksamkeit wie Manualtherapie, physikalische Therapie und Aufbissschienen [25].
Interessenkonflikte: Die Autorin hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2020; 42 (19) Seite 42-46