Exsikkose und Dehydratation sind bei geriatrischen Patienten ein häufiges Problem. Altersphysiologische Veränderungen des Hormonhaushalts sowie der Nierenfunktion in Kombination mit äußeren Einflüssen erhöhen das diesbezügliche Risiko mit teilweise lebensbedrohlichen Folgen. Gezielte Diagnostik und rasche Therapie sind angesichts der Vulnerabilität multimorbider älterer Patienten notwendig. Besondere Bedeutung hat die Prävention von Austrocknungszuständen bei alten Menschen.
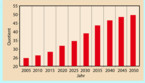
Die jährlich um ca. 3,5 Monate zunehmende durchschnittliche Lebenserwartung bei konstant niedriger Geburtenrate (1,4 Geborene/Frau) führt zur Alterung unserer Gesellschaft (Abb. 1).
In Deutschland betrug 2004 die Lebenserwartung 81,6 Jahre für Frauen und 76 Jahre für Männer. Der sogenannte Altenquotient (Zahl der über 65-Jährigen je 100 Personen im Alter von 15 - 65 Jahren) wird sich in Europa bis 2050 verdoppeln (vgl. Abb. 2).
Demografische Entwicklung und medizinischer Fortschritt führen zu weitreichenden Änderungen im Gesundheitswesen: Das Krankheitsspektrum verschiebt sich immer mehr von akuten zu chronischen Erkrankungen, die medizinische Tätigkeit von der kurativen Intervention auf das Management von resultierenden Funktionsdefiziten mit dem Fokus auf Erhalt der Lebensqualität und Autonomie. Die Erkennung und Behandlung von typischen geriatrischen Syndromen (vgl. Übersicht 1) ist angesichts der Neigung zu „underreporting“ bei vielen älteren Patienten z. T. von größerer Relevanz als die einzelnen Organdiagnosen.
Physiologische Altersveränderungen
Verschiedene physiologische Veränderungen machen alte Menschen im Vergleich zu jungen Erwachsenen viel anfälliger für Störungen der Wasser- und Elektrolythomöostase:
- Die Körperzusammensetzung ändert sich vom 30. zum 80. Lebensjahr deutlich: Der Wassergehalt nimmt von 60 % auf 45 % ab, insbesondere das EZV ist verringert. Der Anteil des Körperfetts nimmt dagegen von 17 % auf 30 % zu, gleichzeitig sinkt der (Muskel-)Eiweißanteil - mit erheblichen Konsequenzen u. a. für die Pharmakotherapie.
- Die Nierenfunktion verschlechtert sich mit zunehmendem Alter: Ab dem 40. Lebensjahr nimmt der renale Plasmafluss um 1 %/Jahr ab, die GFR sinkt um 10 ml/min pro Dekade. Dabei ist der Absolutwert des Serumkreatinins bei geriatrischen Patienten allein unzuverlässig, entscheidend ist die glomeruläre Filtrationsrate, die von Alter, Gewicht und Geschlecht abhängig ist. Verschiedene Formeln, z. B. die nach Cockcroft & Gault (1973), sind bei der Abschätzung der Nierenfunktion älterer Patienten hilfreich (vgl. Abb. 3). Zusätzlich nimmt die Konzentrationsfähigkeit der Nieren ab, dies führt zur Dehydratation.
- Das Durstgefühl nimmt mit zunehmendem Alter ab, auch bei Flüssigkeitsmangel mit entsprechender Erhöhung der Serumosmolarität werden zu geringe Flüssigkeitsmengen getrunken.
- Altersassoziierte Veränderungen der endokrinen Funktion wie ein niedrigerer Renin- und Aldosteronspiegel sowie vermindertes Ansprechen der Nieren auf ADH sowie höhere basale ANP-Spiegel begünstigen Dehydratation und verringerte Na-Rückresorption.
Treffen die o. g. altersphysiologischen Veränderungen mit exogenen Störfaktoren oder akuten interkurrenten Erkrankungen zusammen, resultieren daraus teilweise vital bedrohliche Veränderungen des Hydratationszustandes, die sich meist als kombinierte Störungen des Wasser- und Elektrolythaushalts darstellen.
Ursachen von Dehydratation und Exsikkose bei geriatrischen Patienten
Störungen der Flüssigkeits- und Elektrolyt-Homöostase beruhen auf verminderter Wasserzufuhr und/oder vermehrten Verlusten (vgl. Tabelle 1).
Insbesondere das mit zunehmendem Alter nachlassende Durstgefühl auch bei höherer Serumosmolarität stellt einen Risikofaktor für Exsikkose dar. Nach 24-stündigem Durstexperiment tranken ältere Männer deutlich weniger Wasser als jüngere und konnten ihre Serum-Na-Konzentration langsamer und unzureichend normalisieren (Philipps et al., 1991). Schluckstörungen verschiedener Genese kommen als somatische Ursache einer Exsikkose in Betracht. Nicht selten schränken Patienten mit Urininkontinenz ihre Flüssigkeitszufuhr ein, um die Symptomatik ihrer Funktionsstörung zu reduzieren. Bei fehlenden Sozialkontakten oder Pflegedefiziten erfolgt ein Ausgleich des Flüssigkeitsmangels oft verspätet oder überhaupt nicht. Zu den häufigsten Ursachen vermehrter Flüssigkeitsverluste im Alter zählt die Diuretikatherapie, die u. U. auch zu Elektrolytstörungen führt.
Folgen der Exsikkose
Exsikkose führt zu multiplen Komplikationen bis hin zu vital bedrohlichen Risiken. Die trockene Haut exsikkierter alter Patienten ist vulnerabel und das Dekubitusrisiko erhöht. Der Flüssigkeitsmangel begünstigt außerdem auch die ohnehin häufig beklagte Obstipation. Deutlicherer Volumenmangel kann zu orthostatischer Dysregulation und Stürzen führen. Vor allem bei Multimedikation und evtl. weiteren exogenen Störfaktoren ist Exsikkose ein begünstigender Faktor für die Entwicklung eines Delirs. Ausgeprägte Dehydratation kann bei geriatrischen Patienten ein akutes Nierenversagen verursachen, eine Rhabdomyolyse stellt eine weitere bedrohliche Komplikation dar. Aus der Verschlechterung der Rheologie bei Exsikkose kann ein akuter Myokardinfarkt oder ein apoplektischer Insult resultieren.
Elektrolytstörungen
Wasser- und Elektrolytstörungen sind bei geriatrischen Patienten häufig kombiniert. Je nach der Relation des Wasser- oder Elektrolytverlusts kann man zwischen isotoner, hypotoner oder hypertoner Dehydratation unterscheiden. Natrium ist dabei die wichtigste osmotisch wirksame Substanz im Extrazellulärraum. Eine häufige Ursache für hypertone Dehydratation (Serum-Na > 150 mmol/l) ist Fieber mit Wasserverlust über Atmung und Schwitzen. Die klinische Symptomatik kann von Lethargie über Krampfanfälle bis zum Koma reichen, bei einer Serum-Na-Konzentration > 160 mmol/l beträgt die Mortalität über 50 %. Die Elektrolytnormalisierung sollte wegen der Gefahr eines Hirnödems langsam und nicht ausschließlich mit Glukose 5 % (freies Wasser) erfolgen.
Die Inzidenz einer Hyponatriämie bei Pflegeheimbewohnern beträgt bis zu 50 % und kann verschiedene Ursachen haben (vgl. Abb. 4). Außer bei z. B. erhöhten Serumglukose- oder -protein-Werten als Ursache einer hyperosmolaren bzw. isoosmolaren Hyponatriämie ist eine Hyponatriämie meist mit Serum-Hypoosmolarität verbunden. Dabei lassen sich Dehydratation (z. B. durch Diuretika-Therapie), Euvolämie (z. B. im Rahmen eines Syndroms der inadäquaten ADH-Sekretion = SIADH) oder Hypervolämie (z. B. bei Herz- oder Niereninsuffizienz) unterscheiden. Das SIADH ist eine im Alter wichtige Ursache einer Hyponatriämie mit normalem EZV. Auslöser sind neben Tumoren, pulmonalen oder zerebralen Erkrankungen vor allem im Alter häufig verordnete Medikamente wie Neuroleptika, Antidepressiva oder Antikonvulsiva. Zur weiteren Differenzierung einer hypoosmolaren Hyponatriämie dient die Urin-Natrium-Konzentration (Urin-Na < 20 mmol/l: extrarenale Na-Verluste, > 20 mmol/l: renaler Verlust). Auch der Ausgleich einer Hyponatriämie hat wegen der Gefahr einer pontinen Myelinolyse langsam zu erfolgen.
Symptomatik der Exsikkose
Wie bereits dargestellt, ist Durst bei alten Menschen kein sicheres Zeichen für Austrocknung. Klinische Symptome der Exsikkose bei älteren Patienten sind z. B. trockene Schleimhäute, verminderter Hautturgor mit stehenden Hautfalten, reduzierte Schweißproduktion (trockene Axilla) und verminderte Jugularvenenfüllung. Je nach Ausprägungsgrad und Dynamik der Exsikkose kann das Spektrum klinischer Manifestationen von Schwäche, Schwindel, Apathie bis hin zu Krampfanfällen und akutem Delir, von Hypotonie mit Kollaps- und Sturzneigung bis zum Volumenmangelschock und akutem Nierenversagen reichen.
Laborchemisch zeigt sich meist eine Erhöhung des Serum-Hämatokrits sowie von Kreatinin und Harnstoff (mit erhöhtem Serum-Harnstoff/Serum-Kreatinin-Quotienten, meist > 20:1).
Therapie und Prävention der Exsikkose im Alter
Neben der Beseitigung der Ursache ist die zentrale therapeutische Maßnahme bei jeder Exsikkose im Alter eine ausreichende Flüssigkeitssubstitution. Je nachdem, wie ausgeprägt das Flüssigkeitsdefizit ist und wie schnell die Austrocknung entstanden ist, reichen die Optionen von oraler Zufuhr über subkutane Infusion bis zur intravenösen Flüssigkeitsgabe.
Trinken ist die physiologischste Möglichkeit, erfordert aber aus den oben dargestellten Gründen die kontinuierliche Anregung, Überwachung und Anleitung und damit einen hohen Zeitaufwand für das Pflegepersonal. Die Erstellung - und Kontrolle - von individuellen Trinkplänen stellt bei alten Menschen mit reduziertem Durstgefühl eine wichtige Prävention von u. U. gefährlichen Austrocknungszuständen dar. Der Vorteil einer subkutanen Flüssigkeitszufuhr bei leichter bis mittelschwerer Exsikkose ist vor allem der geringe technische und personelle Aufwand. Diese sogenannte Hypodermoclysis ist auch zu Hause oder im Pflegeheim einfach durchführbar und effektiv. Zur subkutanen Infusion eignen sich isotone Lösungen wie Ringerlösung, NaCl 0,9 % oder Glukose 5 %, als Applikationsort Bauch, Oberschenkel oder Rücken. Ausgeprägtere Volumenverluste erfordern meist eine intravenöse Flüssigkeits- oder Elektrolytsubstitution, die allerdings ärztlicher Überwachung bedarf und meist im Rahmen einer stationären Versorgung stattfinden wird.
Bei Patienten mit chronischem Flüssigkeitsmangel und gleichzeitig vorliegender nicht anders behebbarer Mangelernährung ist auch die Anlage einer PEG (perkutaner endoskopischer Gastrostomie) unter Berücksichtigung von Indikation, Prognose und erklärtem Willen des Patienten und seiner Angehörigen zu erwägen (vgl. Tabelle 2).

Erschienen in: Der Allgemeinarzt, 2011; 33 (16) Seite 50-55