In der hausärztlichen Praxis stellen sich täglich Patienten mit Husten vor. Meist ist er durch Virusinfekte bedingt und verschwindet nach wenigen Wochen von selbst – auch ohne aufwendige Diagnostik und Therapie. Hält das Symptom jedoch mehr als acht Wochen lang an, so spricht man vom "chronischen Husten". Da viele Differenzialdiagnosen infrage kommen, kann das Aufdecken der Ursache für den behandelnden Arzt eine besondere Herausforderung sein. Dieser Artikel möchte eine strukturierte Abklärung – orientiert an der Häufigkeit von potenziell verursachenden Erkrankungen und am individuellen klinischen Bild des Patienten – vorstellen. Das hier beschriebene pragmatische Vorgehen basiert auf den Inhalten der S3-Leitlinie "Husten" der DEGAM.
Fragestellungen
- Welche Ursachen können hinter einem chronischen Husten stecken?
- Welche weiterführende Diagnostik sollte bei dem Patienten erfolgen?
- Wie ist das therapeutische Vorgehen bei häufigen Krankheitsbildern?
Ursachen von chronischem Husten
Mit einer Prävalenz von 10 – 20 % (u. a. abhängig von Jahreszeit und Raucherstatus) ist auch der chronische Husten ein häufiger Beratungsanlass in der Hausarztpraxis [1, 2]. Wann ein länger bestehender Husten abgeklärt werden muss, sollte nicht strikt von der Definition "chronischer Husten" (mehr als acht Wochen Dauer) abhängig gemacht werden. Hier ist das individuelle klinische Bild und die hausärztliche Erfahrung entscheidend: Während bei einer protrahierten Bronchitis bis zum kompletten Abklingen durchaus sechs bis acht Wochen abgewartet werden kann, sollten bei vollkommen unklarem Husten abhängig vom klinischen Eindruck schon nach drei bis vier Wochen Erkrankungen, die typischerweise chronischen Husten verursachen, abgeklärt werden. Wichtige und häufige Ursachen von chronischem Husten sind COPD und Asthma bronchiale, außerdem sollte an medikamenteninduzierten Husten gedacht werden. So tritt unter ACE-Hemmern bei etwa 5 – 10 % der Patienten ein trockener Husten auf. Des Weiteren können oft eine bronchiale Hyperreagibilität, ein UACS (upper airway cough syndrome) oder ein gastroösophagealer Reflux ursächlich sein [3, 4]. Die Differenzialdiagnostik kann dadurch erschwert werden, dass der Husten nicht immer monokausal zu erklären ist.
Nicht alle Ursachen eines chronischen Hustens sind harmlos – gefährliche Verläufe, die bei den Überlegungen zur Differenzialdiagnose bedacht werden müssen, sowie deren Warnzeichen in Anamnese und Befund ("Red Flags") zeigt Tabelle 1.
Welche weiterführende Diagnostik ist sinnvoll?
Anamnese und körperliche Untersuchung erlauben meist eine erste Zuordnung bzw. Verdachtsdiagnose [3, 4]. Hierbei ist die Bedeutung der Raucheranamnese hervorzuheben – Rauchen ist beim chronischen Husten häufig (mit)ursächlich [5]. Ergänzend wird dann weitere gezielte Diagnostik eingeleitet. Um potenziell ernste Differenzialdiagnosen, insbesondere ein Bronchialkarzinom, nicht zu übersehen, empfehlen nationale und internationale Leitlinien nach acht Wochen Husten eine Röntgen-Thorax-Aufnahme [6 – 8]. Ergänzend ist häufig eine Spirometrie sinnvoll, hierdurch lassen sich COPD und Asthma differenzialdiagnostisch voneinander abgrenzen (wichtiges Kriterium ist u. a. die Reversibilität der Obstruktion). Diagnostik und Therapie dieser beiden Erkrankungen werden in den entsprechenden nationalen Versorgungsleitlinien (NVL) ausführlich thematisiert [9, 10]. Bei unserem Patienten zeigen sich im Röntgen-Thorax und in der Lungenfunktionsprüfung keine Auffälligkeiten. Die häufigsten Ursachen, an die der Hausarzt nun differenzialdiagnostisch denken sollte, sind in dieser Situation:
Bronchiale Hyperreagibilität (BHR)
Typisch ist der wochen- bis monatelang anhaltende trockene Husten nach einem initialen respiratorischen Infekt. Begleitsymptome und Fieber bestehen typischerweise nicht und die Lungenfunktion ist unauffällig. Pathophysiologisch existieren Gemeinsamkeiten zum Asthma, deshalb wird gelegentlich auch von "cough variant asthma" gesprochen [11]. In unserem geschilderten Fall sprechen Anamnese und negative bildgebende Diagnostik sowie unauffällige Lungenfunktion für den Verdacht auf eine postinfektiöse BHR.
Upper Airway Cough Syndrome (UACS)
Chronische Reizungen der oberen Atemwege wie Sinusitis und allergische Rhinitis führen über den Mechanismus des "post nasal drip" zu einer Stimulation von Hustenrezeptoren. Zusätzlich zu klinischen Hinweisen wie Räuspern und Nasensekretion können typische Sekretstraßen und eine pflastersteinartige Zeichnung der Rachenhinterwand zu sehen sein [3].
Reflux
Die Diagnose wird dadurch erschwert, dass nicht alle Patienten mit Reflux-bedingtem Husten typische gastrointestinale Symptome wie Sodbrennen und Aufstoßen haben. Die kausalen Zusammenhänge werden teils kontrovers diskutiert [1]. Wenn aber klinische Hinweise vorliegen oder die anderen genannten Diagnosen ausgeschlossen werden konnten, sollte ein Reflux-assoziierter Husten in Betracht gezogen werden [3].
Pragmatisches Vorgehen mit probatorischer Therapie
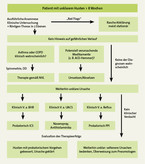
Das Vorgehen richtet sich danach, welche der genannten Diagnosen dem Hausarzt nach Anamnese und Klinik am wahrscheinlichsten scheint (Algorithmus: vgl. Abb. 1). In der Regel ist keine aufwendige "Bestätigungsdiagnostik" notwendig. Es empfiehlt sich daher ein Therapieversuch "ex juvantibus" mit inhalativen Kortikosteroiden (ICS) [6, 12, 13]. Dieses Vorgehen wäre bei unserem Patienten Herrn B. sinnvoll. Oft tritt eine Besserung bereits innerhalb der ersten ein bis zwei Wochen ein. Falls sich nach sechs bis acht Wochen kein Behandlungserfolg einstellt, ist eine Überweisung zum Pneumologen sinnvoll.
Analog ist bei Verdacht auf UACS eine probatorische Therapie mit abschwellenden Nasentropfen und einem oralen Antihistaminikum der ersten Generation, bei Verdacht auf chronische Sinusitis mit topischen nasalen Steroiden möglich [14]. Bei Verdacht auf einen Reflux-bedingten Husten wird ein Behandlungsversuch mit Protonenpumpenhemmern (PPI) empfohlen, häufig sprechen die Patienten aber erst auf eine Therapie in doppelter Standarddosis über mindestens acht Wochen an [6]. Eine endoskopische oder pH-metrische Diagnostik ist hier primär meist nicht notwendig. Da die genannten probatorischen Therapieansätze den Patienten wenig belasten, kann bei protrahiertem Husten ohne "Red Flags" auf eine aufwendige und teure Diagnostik oder eine Überweisung zum Spezialisten zunächst verzichtet werden.
Wenn der Husten unklar bleibt
Bei 10 – 40 % der Patienten mit chronischem Husten bleibt trotz strukturierter Abklärung die Ursache unklar [1, 15], auch wenn zusätzliche seltenere Ursachen mit abgeklärt wurden (z. B. Pertussis, eosinophile Bronchitis – die hier aus Platzgründen nicht einzeln thematisiert sind). Natürlich sollten solch schwierige Fälle im Verlauf einem pneumologischen Kollegen vorgestellt werden. Aber auch weitere spezielle Diagnostik kann die Hustenursache nicht immer eindeutig feststellen. Rein psychogener Husten ist selten. Ein Erklärungsmodell für einen ungeklärten Husten ist eine Erhöhung der Sensitivität des Hustenreflexes [15], bei welcher dann bereits subklinische Reize Husten auslösen können.
Chronischer Husten kann sehr belastend sein, daher sollten in diesen Fällen Hausarzt und Patient im vertrauensvollen Gespräch individualisierte Konzepte zur Symptombewältigung erörtern. Es können z. B. Psychotherapie, Atemphysiotherapie und Logopädie erwogen werden.
Interessenkonflikte: Felix Holzinger: keine deklariert; Sabine Beck: Honorar der DEGAM für redaktionelle Arbeit, Honorar der TGAM (Tiroler Gesellschaft für Allgemeinmedizin) für Vortrag
Erschienen in: Der Allgemeinarzt, 2015; 37 (13) Seite 48-51