Das Update der Leitlinie zur Herzinsuffizienz hat die Europäische Gesellschaft für Kardiologie (ESC) im Mai vorgelegt. Für Allgemeinmediziner besonders relevant: der neue Diagnostik-Algorithmus, der erlaubt, anhand der natriuretischen Peptide eine Herzinsuffizienz sicher auszuschließen, sowie die Einführung einer neuen Substanzklasse in die therapeutische Palette.
Das Lebenszeitrisiko, an einer Herzinsuffizienz zu erkranken, beträgt bei 55-jährigen Männern 33 %, bei gleichaltrigen Frauen 28 %. Sieben Prozent der stabilen, ambulant behandelten Patienten mit Herzinsuffizienz versterben innerhalb eines Jahres an plötzlichem Herztod oder an einer Verschlechterung der Herzinsuffizienz. Diese lebensbedrohliche Erkrankung wird heute vielfach medikamentös behandelt – mit ACE-Hemmern/Angiotensin-Rezeptor-Blockern, Mineralokortikoidrezeptorantagonisten, Diuretika und Betablockern sowie Device-Therapien (kardiale Resynchronisationstherapie, Kunstherz). In besonders schweren Fällen ist eine Herztransplantation erforderlich.
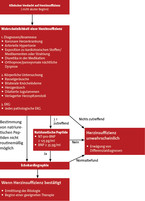
Die neue, vor wenigen Monaten vorgelegte Leitlinie zur Behandlung der Herzinsuffizienz wurde letztmals vor vier Jahren von der ESC aktualisiert [6]. Als wichtigste Neuerung für Allgemeinmediziner und nicht-kardiologisch tätige Ärzte ist sie nun um einen Algorithmus für die Diagnostik der chronischen Herzinsuffizienz ergänzt worden (Abb. 1).
Dieser Algorithmus definiert klar, wann eine Herzinsuffizienz ausgeschlossen werden kann und wann sich eine weiterführende Diagnostik anschließen sollte. So kann anhand klinischer Untersuchungen, EKGs und laborchemischer Bestimmung von natriuretischen Peptiden eine Herzinsuffizienz nahezu ausgeschlossen werden.
Neues Medikament: der Neprilysininhibitor
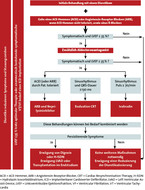
In die medikamentöse Therapie der Herzinsuffizienz wurde – aufgrund der Ergebnisse der PARADIGM-HF-Studie bei Überlegenheit der Therapie mit Sacubitril/ Valsartan im Vergleich zu Enalapril und einer Mortalitätsreduktion von circa 20 % – eine neue Wirkstoffkombination [4] in die Leitlinie aufgenommen: der Neprilysininhibitor. Allerdings gilt die Empfehlung für die Gabe dieser Wirkstoffklasse nicht ausnahmslos für alle Patienten mit Herzinsuffizienz, sondern nur für diejenigen, die dem Studienkollektiv der PARADIGM-HF-Studie entsprechen.
Hierzu zählen Patienten mit erhöhtem Plasmaspiegel der natriuretischen Peptide (BNP ≥ 150 pg/ml bzw. NT-pro-BNP ≥ 600 pg/ml oder bei Hospitalisierung innerhalb der letzten zwölf Monate bzgl. der Herzinsuffizienz BNP ≥ 100 pg/ml bzw. NT-pro-BNP ≥ 400 pg/ml), bei denen – falls nicht kontraindiziert – bereits eine Herzinsuffizienz-Medikation mit ACE-Hemmer bzw. Angiotensin-Rezeptor-Antagonist, Betablocker und Mineralokortikoidrezeptorantagonist erfolgt ist. Darüber hinaus müssen diese Herzpatienten die ACE-Hemmer bzw. Angiotensin-Rezeptor-Antagonisten auch vertragen (zum schematischen Vorgehen vgl. Abb. 2).
Neue Kategorie der Herzinsuffizienz (HFmrEF)
In subtilen Analysen von Studien zur diastolischen Herzinsuffizienz zeigte sich, dass Patienten mit einer linksventrikulären Ejektionsfraktion (EF) zwischen 40 und 49 % bzw. mit einer EF ≥ 50 % teilweise ein unterschiedliches Outcome haben. Die Herzinsuffizienz wird deshalb jetzt neu kategorisiert in drei Typen: Herzinsuffizienz mit eingeschränkter systolischer LV-Funktion (EF < 40 %; heart failure with reduced ejection fraction, HFrEF), Herzinsuffizienz mit mittelgradig eingeschränkter Ejektionsfraktion (EF 40 ‒ 49 %; heart failure with mid-range ejection fraction, HFmrEF) und Herzinsuffizienz mit erhaltener linksventrikulärer Funktion (EF ≥ 50 %; heart failure with preserved ejection fraction, HFpEF). Konkrete Therapieempfehlungen gibt es für Patienten mit HFmrEF allerdings noch nicht.
Indikationen für CRT-Devices
Im Vergleich zur alten Leitlinie von 2012 sind nun CRT-Implantationen bei einer QRS-Dauer zwischen 120 und 130 ms kontraindiziert, nachdem die EchoCRT-Studie eine erhöhte Mortalität bei CRT-Implantationen und einer QRS-Dauer < 130 ms zeigte [7]. So besteht nach der aktuellen Leitlinie jetzt eine klare Indikation zur CRT-Implantation bei einer linksventrikulären Ejektionsfraktion ≤ 35 %, Sinusrhythmus, einem kompletten Linksschenkelblock mit einer QRS-Dauer ≥ 130 ms unter optimaler medikamentöser Therapie oder bei Patienten mit einer Ejektionsfraktion ≤ 35 % und (vor Schrittmacherimplantation erwartetem) hohem Anteil an rechtsventrikulärer Stimulation (z. B. bei höhergradigen AV-Blöcken). Bei Patienten mit gleichen Kriterien ohne kompletten Linksschenkelblock kann eine CRT-Implantation erwogen werden.
Zentrale Schlafapnoe und systolische Herzinsuffizienz
Entgegen den Erwartungen zeigte die SERVE-HF-Studie eine Mortalitätserhöhung bei Patienten, die eine Herzinsuffizienz mit reduzierter Ejektionsfraktion (HFrEF) sowie eine zentrale Schlafapnoe unter Adaptiver Servo-Ventilation (ASV) haben [2]. Demnach ist diese Therapie nun kontraindiziert bei Patienten mit HFrEF und zentraler Schlafapnoe.
Empfehlungen zur Prävention
Auch im Bereich der Prävention gibt es jetzt Empfehlungen, mit denen die Entstehung einer Herzinsuffizienz verhindert oder zumindest verzögert werden kann. Diese umfassen vor allem die Therapie der arteriellen Hypertonie, insbesondere vor dem Hintergrund der aktuell veröffentlichten SPRINT-Studie [8]. Die Untersuchung hat gezeigt, dass eine Senkung des systolischen Blutdrucks unter 120 mmHg auch bei älteren Patienten (≥ 75 Jahre) und Hochrisiko-Patienten das Auftreten von kardiovaskulären Erkrankungen, Tod und Herzinsuffizienz-Hospitalisierung verringert. Die Gabe von Statinen bei Patienten mit erhöhtem/hohem Risiko für eine koronare Herzerkrankung wird weiterhin empfohlen, da hier ebenfalls eine Verringerung der Inzidenz einer Herzinsuffizienz beobachtet wurde [1, 3]. Die Therapie mit Empagliflozin (SGLT2-Inhibitor) bei Patienten mit Typ-2-Diabetes wird betont – der derzeit einzige Wirkstoff, mit dem die Mortalität reduziert und das Auftreten einer Herzinsuffizienz nachweislich verringert werden kann [9].
Viele Studien haben Patienten mit mid-range Herzinsuffizienz (HFmrEF) in die Population von Patienten mit diastolischer Herzinsuffizienz (HFpEF) eingeschlossen, sodass derzeit nur Empfehlungen für beide Gruppen bestehen. Lebensqualität und Prognose basieren im Wesentlichen auf Komorbiditäten und weniger auf einer Exazerbation der Herzinsuffizienz. So empfiehlt die Leitlinie, den Fokus auf die Behandlung von Komorbiditäten zu setzen. Als einzig klare Empfehlung gilt weiterhin die Therapie mit Diuretika, mit denen sich die Symptome vermindern lassen. Eine nachgewiesene medikamentöse Therapie zur Reduktion der Mortalität besteht weiterhin nicht. Mineralokortikoidrezeptorantagonisten können allerdings die Hospitalisierungswahrscheinlichkeit senken [5].
- Neuer Diagnostikpfad für den ambulanten Bereich (Klinik/EKG/natriuretische Peptide)
- Neue Wirkstoffklasse Neprilysininhibitor in Ergänzung zur bisherigen Standardtherapie
- CRT-Implantation erst ab QRS-Dauer von 130 ms sinnvoll
- Kontraindikation einer ASV bei zentralem Schlafapnoesyndrom und LVEF ≤ 40 %
- Empagliflozin zeigt Verbesserung des Outcomes bzgl. Herzinsuffizienz
- Therapie der HFpEF und HFmrEF derzeit nur symptomatisch mittels Diuretika gesichert
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2016; 38 (19) Seite 55-58