Die Herausforderung bei der Behandlung des Diabetischen Fußsyndroms und damit einhergehender Fußulcera besteht nicht nur darin, bestehende Ulcera zu heilen, sondern vor allem darin, diese Heilung zu bewahren und Rezidive zu verhindern. Dazu bedarf es wirkungsvoller Präventivmaßnahmen, zuverlässiger Früherkennungsmethoden und vor allem der Mitarbeit des Patienten. Sind diese Voraussetzungen gegeben, kann es gelingen, Fußulcera dauerhaft zu vermeiden und die letzte Konsequenz – die Amputation – abzuwenden.
Untersuchungen zum Ulcus-freien Überleben zeigen häufig einerseits zwar hohe Heilungsraten, andererseits jedoch auch viele Rezidive. So wurde in einer Studie mit 370 Patienten zunächst bei 62 % eine Heilung beobachtet, nach ca. zwei Jahren war es jedoch bei 40 % dieser Patienten zum Wiederauftreten von Fußulcera gekommen [1]. Auch spielt die Stelle, an der ein Ulcus auftritt, eine wichtige Rolle für die Wahrscheinlichkeit, ein Rezidiv zu erleiden: So gingen Plantarulcera mit einem Rezidivrisiko von 83 % einher, Ulcera an anderen Stellen lediglich mit 54 % [2]. Die Schwierigkeit, diabetische Fußulcera dauerhaft zu vermeiden, hängt nicht zuletzt mit der Vielfalt der pathogenetischen Vorgänge zusammen, die zu einem Ulcus führen können. Dazu gehören an erster Stelle die diabetische Neuropathie (führt vor allem zu schmerzlosen Druckulcera), die diabetische Makroangiopathie (trockene Gangrän) sowie Infektionen mit der Gefahr septischer Thrombosen (feuchte Gangrän) (Abb. 1).
Maßnahmen zur Verhinderung von Fußulcera und Rezidiven
Ist die Schulung von Diabetespatienten geeignet, diabetische Fußulcera zu verhindern? Ein Cochrane-Review mit 11 Studien kommt in dieser Frage zu dem Ergebnis, dass zum einen die Qualität der untersuchten Studien zu dieser Fragestellung nur von mäßiger Qualität war und sich zum anderen keine Evidenz für einen positiven Einfluss von Patientenschulungen auf relevante Endpunkte hinsichtlich des Diabetischen Fußes zeigte [3]. Auch ein Cochrane-Review mit fünf Studien zu komplexen Interventionen, die unterschiedliche kombinierte Behandlungsansätze und Behandlungsebenen (Patient, Therapeut, Gesundheitssystem) untersuchten, zeigte eine niedrige Qualität der Studien. In einigen der analysierten Untersuchungen wurde ein positiver Effekt komplexer Interventionen beobachtet, eine klare Evidenz dafür konnte aber nicht gefunden werden [4]. Die Intelligenz der Patienten scheint ebenfalls keinen wesentlichen Einfluss auf das Rezidivrisiko beim diabetischen Fußulcus zu haben [5].
Kein verlorener Kampf!
Ist die Behandlung des diabetischen Fußulcus also einbereits verlorener Kampf? Nein, denn jeder individuelle Fall bietet auf den Patienten abgestimmte Möglichkeiten, Fußulcera zu vermeiden bzw. Rezidive zu verhindern.
Auch massive Ausgangsbefunde können erfolgreich behandelt werden und auf Dauer stabil bleiben. Das setzt jedoch voraus, dass sich die Patienten selbst intensiv ihrer Füße annehmen und zuverlässig bei den präventiven Maßnahmen mitarbeiten (siehe Kasuistik).
Frühes Erkennen und frühes Behandeln – das A und O
Eine Herausforderung ist das rechtzeitige Erkennen von Frühstadien des diabetischen Fußulcus. Je früher ein Ulcus erkannt wird, desto weniger ausgeprägt ist der Befund und desto wahrscheinlicher ist eine erfolgreiche Behandlung. So ist das präventive Callusdébridement bei der medizinischen Fußpflege eine wirkungsvolle Maßnahme zur Rezidivprophylaxe neuropathischer Ulcera [6].
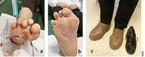
Doch wie können Frühstadien zuverlässig erkannt werden? Oft fällt es selbst dem Geübten schwer, eine Gefährdungssituation zu erkennen bzw. richtig einzuordnen (Abb. 3). Auch kann angesichts körperlicher Einschränkungen bei vielen Patienten eine zuverlässige Selbstinspektion der Füße nicht immer gelingen.
Es hat sich aber gezeigt, dass die Temperaturmessung der Fußsohle, die auf einfache Weise vom Patienten selbst durchgeführt werden kann, ein wirksames Instrument zur Rezidivprophylaxe sein kann und in Studien sowohl der Standardbehandlung als auch einer täglichen Fußinspektion signifikant überlegen war [7, 8]. Trotz dieser eindrücklichen Daten hat sich die Temperaturmessung der Fußsohle zur Prävention des diabetischen Fußulcus in der Praxis bis heute noch nicht durchgesetzt. Möglicherweise sollte die Temperaturmessung zukünftig verstärkt eingesetzt werden – vor allem bei Patienten mit hohem Ulcus-Risiko.
Es kommt auf den Patienten an
Welche diagnostischen und therapeutischen Maßnahmen auch immer getroffen werden: Die Einstellung und die Mitarbeit des Patienten sind die zentralen Faktoren für einen Therapieerfolg. So wird ein Patient, der in Badeschuhen auf einem Charcot-Fuß unterwegs ist, ein höheres Ulcus-Risiko haben als ein Patient, der – wie in der oben genannten Kasuistik beschrieben – aktiv an den Präventionsmaßnahmen teilnimmt.
Fazit für die Praxis
Die Prävention diabetischer Fußulcera ist schwierig, insbesondere bei "Hochrisiko-Füßen" (mit Deformitäten). An erster Stelle steht die Einstellung des Patienten. Nur dann können Maßnahmen wie gutes Schuhwerk, Fußpflege und Schulung greifen. Möglicherweise könnte das Temperaturmonitoring bei Hochrisiko-Patienten ein wirkungsvoller Weg der Früherkennung sein. Durch die Prävention tiefer infizierter Ulcera können Amputationen verhindert werden.
- regelmäßige Vorstellung im Diabetes-Fuß-Zentrum alle drei Monate mit Beratungsgesprächen zu Diabetes und Begleiterkrankungen (hier: Bluthochdruck)
- medizinische Fußpflege zur Callusentfernung
- persönliche Fußpflege
- orthopädische Maßschuhe mit diabetesadaptierter Fußbettung
Interessenkonflikte: Der Autor hat keine deklariert.
Erschienen in: Der Allgemeinarzt, 2014; 36 (15) Seite 48-50