Eine Reanimationssituation ist zwar ein seltenes Ereignis im Arbeitsleben eines Allgemeinarztes, es gibt jedoch kaum einen Kollegen, den es noch nie „erwischt“ hat. Für viele ist weiterhin der Allgemeinarzt auch in diesen perakuten Situationen der Ansprechpartner Nummer 1. Auch wenn diese Notrufe in der Regel unmittelbar an den professionellen Rettungsdienst weitergeleitet werden, ist nicht selten v. a. im ländlichen Bereich der Hausarzt der erste Helfer am Einsatzort. Das zweite durchaus denkbare und relativ häufige Szenario ist die Reanimationssituation in der Arztpraxis.
Die Patienten und deren Angehörige verlangen von jedem Arzt ein zielgerichtetes und rasches Handeln gemäß den aktuellen Empfehlungen; eine Anspruchshaltung, die durchaus legitim und verständlich ist, denn es gibt nur noch maximal diese eine Chance für das Überleben des Patienten. Auf der anderen Seite sind Erfahrung und praktische Fertigkeiten in puncto Reanimationsmaßnahmen oft gering. Fortbildung tut not, doch leider ist das Angebot sehr überschaubar. So ist die Durchführung einer entsprechenden Fortbildungsmaßnahme zumeist von der Eigeninitiative des Arztes bzw. seines Praxisteams abhängig. Was kann man nun aber tun, damit man zum einen den Ansprüchen seiner Patienten und zum anderen den Ansprüchen an sich selbst in diesen seltenen, aber dramatischen Momenten gerecht wird? Welche theoretischen Hintergründe sollte man seinen praktischen Bemühungen zugrunde legen?
Internationale Leitlinien – von ILCOR bis GRC
In den Augen des Autors sind Reanimationen eine Teamsportart, mit der Besonderheit, dass sich das Team zuvor oft nicht kennt, ehe es gemeinsam aufs Feld geht. Um diesem Missstand entgegenzutreten, ist es wichtig, eine gemeinsame Sprache („Sprache der Reanimation“ oder manchmal auch „gemeinsames mentales Modell“ genannt) zu sprechen. So kann sich das Team viel schneller formieren und gemeinsame taktische Ziele verfolgen. Elementarer Kernpunkt sind die jeweils aktuellen internationalen Leitlinien.
Alle fünf Jahre werden durch die ILCOR (International Liaison Committee on Resuscitation) die sogenannten International Consensus on Cardiopulmonary Resuscitation and Emergency Cardiovascular Care Science With Treatment Recommendations veröffentlicht. Zeitgleich und berufend auf diese Empfehlungen geben die kontinentalen Fachgesellschaften ihre Leitlinien heraus, in Europa das ERC (European Resuscitation Council). Die kontinentalen Gesellschaften haben in den letzten Jahrzehnten auch verschiedene Kurskonzepte für unterschiedliche Zielgruppen etabliert (Basisreanimation, erweiterte Reanimationsmaßnahmen, Kindernotfälle, traumatologische Notfälle), welche dann durch die nationalen Ableger organisiert und durchgeführt werden (GRC – German Resuscitation Council, Deutscher Rat für Wiederbelebung).
Durch diese nur lediglich auf den ersten Blick verwirrend-hierarchische Struktur gelingt es, eine weltweite „Sprache der Reanimation“ zu sprechen und dennoch die kontinentalen bzw. nationalen Besonderheiten und Gegebenheiten zu würdigen. Das Ziel: ein interprofessionelles und interdisziplinäres Team.
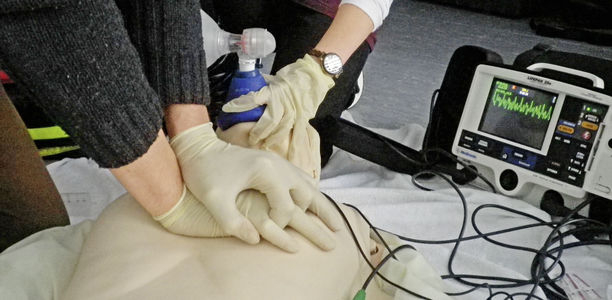
Durch diesen international-einheitlichen Ansatz kann es mit ein wenig Übung und Kenntnis der aktuellen Leitlinien relativ einfach gelingen, eine solch perakute Notfallsituation „state of the art“ abzuarbeiten. Vom Laienhelfer, über den professionellen Rettungsdienst bis hin zur innerklinischen Versorgungsphase arbeiten Menschen unterschiedlicher Berufsgruppen und Fachabteilungen so reibungslos zusammen. Dies wird auch in der Überlebenskette verdeutlicht (Abb.1).
Erste Kettenglieder sind entscheidend
Gerade dem Hausarzt kommt hier in den ersten Kettengliedern eine wichtige bis überragende Rolle zu: Damit Angehörige die kritische Situation schnell erfassen und ebenso zügig durch einen Notruf sowie Erstmaßnahmen handeln können, bedürfen sie einer vorherigen Sensibilisierung für die Thematik (insbesondere durch den Hausarzt!) und Schulung. Gerade diese ersten Kettenglieder muss aber auch jeder ärztliche Kollege selbst beherrschen. Sofern verfügbar sollte auch schnellstmöglich bei bestehender Indikation eine Defibrillation durchgeführt werden, in vielen Einrichtungen wird dafür auch ein automatisierter externer Defibrillator (AED) vorgehalten, wie er auch von Laien angewendet werden kann, weil er den einzig kritischen Schritt, die Indikationsstellung einer Defibrillation, dem Anwender abnimmt und sogar Hinweise zu den Reanimationsmaßnahmen gibt. Kommt dann der professionelle Rettungsdienst hinzu, gelingt durch die „gemeinsame Sprache der Reanimation“ eine lückenlose Übernahme der Maßnahmen und ein suffizienter Informationsfluss, was sich dann an der Schnittstelle zur Klinik wiederholt – so wird der „Stille-Post-Effekt“ minimiert.
Was muss ich nun beherrschen?
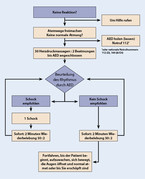
Das Erkennen des Herz-Kreislauf-Stillstandes, die Indikation zur Reanimation (vielleicht ist dem Hausarzt ja eine Patientenverfügung bekannt?) und der rasche Notruf sind als obligat vorauszusetzen. Bei Helfern aus dem Gesundheitswesen wird auch weiterhin neben der adäquaten Thoraxkompression (Mitte des Brustkorbes, Drucktiefe 5 cm, Frequenz 100/min), im Verhältnis 30 : 2 eine Beatmung empfohlen (möglichst mit hoher Sauerstoffkonzentration, beispielsweise durch eine Beutelbeatmung mit Sauerstoffreservoir). Grundsätzlich ist die Zeit ohne Thoraxkompressionen (sogenannte no-flow-time) auf ein absolutes Mindestmaß zu reduzieren. Sofern vorhanden ist, parallel zu den Basismaßnahmen schnellstmöglich ein AED anzubringen und ggf. eine Defibrillation durchzuführen, denn deren Erfolgswahrscheinlichkeit sinkt um ca. 10 % pro Minute (Abb. 2).
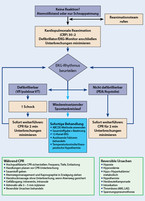
Alle weiteren Maßnahmen wie Etablierung eines Gefäßzuganges, Medikamentengabe und Sicherung des Atemweges sind darin geübten und erfahrenen Teams, und somit in der Regel dem professionellen Rettungsdienst, vorbehalten – eine Verschlechterung der Basismaßnahmen dadurch ist nicht zu tolerieren, da die Bedeutung der Basismaßnahmen nachweisbar den Effekt der sogenannten erweiterten Maßnahmen übersteigt (Abb. 3).
Regelmäßiges Training ist mehr als wünschenswert
Die genannte Aneinanderkettung verschiedener Maßnahmen wird innerhalb kurzer Zeit nur in einem Team möglich sein. Dazu ist zwar zum einen das Faktenwissen der aktuellen Empfehlungen notwendig, ebenso aber auch das praktische Üben und somit Beherrschen der Handlungsschritte. Diese Übungen sollten in gleicher Gruppenzusammensetzung und möglichst auch in der realen Arbeitsumgebung durchgeführt werden, wohl wissend, dass die Realsituationen immer Abweichungen notwendig machen werden. Dennoch ist es nur so möglich, etwaige Fallstricke (z. B. niemand hört den klingelnden Notarzt, weil alle im Behandlungszimmer sind) zu identifizieren und alle vorhandenen Ressourcen zu nutzen (wie groß ist unser Team, wer hat welche Stärken, was für notfallmedizinisches Material ist vorhanden und können wir damit umgehen?). Ein positiver Begleiteffekt solcher Trainingsveranstaltungen sind häufig auch durchaus motivierende und erfrischende Teambildungselemente, wie sie im Praxisalltag oft untergehen.
Interessenkonflikte: keine deklariert
Erschienen in: Der Allgemeinarzt, 2014; 36 (5) Seite 28-32