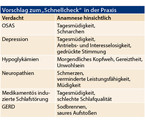
Obwohl wir etwa ein Drittel unseres Lebens verschlafen, wird dem ungestörten Schlaf in der Praxis oft zu wenig Bedeutung beigemessen. Gezielte Fragen im Hinblick auf die Qualität der Nachtruhe werden kaum gestellt. Wir möchten Sie im Folgenden mit Krankheitsbildern bei Diabetes-Patienten vertraut machen, die überzufällig häufig mit Schlafproblemen assoziiert sind. Ein einfacher „Schnellcheck“ kann dabei häufige Schlafstörungen beim Diabetiker aufdecken.
Die Lebenszeit, die wir mit Schlafen verbringen, braucht der Körper, um sich zu regenerieren. Ein ungestörter Schlaf sollte ein hohes Maß an Schlafqualität bieten. Das heißt, dass man beim Erwachen Erholung und Entspannung verspüren sollte. Gerade bei chronisch kranken Menschen sind die Energiereserven deutlich begrenzt. Daher ist ein ungestörter Schlaf unerlässlich, der Erholungs- und Aufbauphasen durchläuft.
Ein Schlafender durchläuft in der Regel verschiedene Stadien, das Einschlaf-, Leichtschlaf-, Tiefschlafstadium und den REM-Schlaf. Die Schlafstadien müssen einem gewissen Rhythmus folgen, um einen erholsamen Schlaf zu garantieren. Jeder Mensch hat eine eigene innere Uhr, die nach seinem Biorhythmus läuft, sie ist auch abhängig von der Kultur bzw. von sozialen und gesellschaftlichen Faktoren [14]. Folge einer gestörten Schlafarchitektur ist häufig die Tagesmüdigkeit. Dazu werden meist spontan noch Kopfschmerzen, Gereiztheit, Verstimmtheit und allgemeines Unwohlsein genannt.
Im nun Folgenden werden diabetesassoziierte Krankheitsbilder und ihr möglicher Einfluss auf den Schlafablauf dargestellt.
Obstruktives Schlafapnoesyndrom (OSAS)
Beim obstruktiven Schlafapnoesyndrom kollabieren die oberen Atemwege wiederholt während des Schlafs. Die daraus entstehende Atemstörung ist gekennzeichnet durch Schnarchen, Apnoen und Hypopnoen (Atemstillstände von länger als 10 Sekunden bzw. Verminderung des Atemflusses mit Abfall der Sauerstoffsättigung um mehr als 4 %). Durch diese Phasen kommt es zu sympathoadrenergen Alarmreaktionen, den sogenannten „Arousals“, so dass die Atmung wieder einsetzt. Diese gehäuften Arousals zerstören die physiologischen zyklisch wechselnden Schlafstadien, der Schlaf ist somit gestört und nicht erholsam. Tagesmüdigkeit ist häufig die Folge. Das OSAS ist schon bei der Bevölkerung ohne Diabetes ein häufiges Krankheitsbild [25], die Häufigkeit bei Diabetikern, speziell bei länger bestehendem Diabetes wird mit 30 - 40 % angegeben [5, 17].
Eine gezielte Befragung der Patienten ist also sinnvoll und mit einigen simplen Fragen nach Tagesmüdigkeit, Schnarchen und Sekundenschlaf bereits aufschlussreich. Das Schnarchen ist zwar typisch für das OSAS, aber keinesfalls beweisend. Der größere Teil der Bevölkerung schnarcht, ohne ein OSAS zu haben, und beklagt auch keine Tagesmüdigkeit. Interessanterweise trifft Letzteres z. T. auch für manche Diabetiker zu, obwohl formal ein OSAS vorliegt [9, 17]. Eine mögliche Erklärung ist, dass durch das Vorhandensein einer Neuropathie manche klinischen Symptome des OSAS vermindert wahrgenommen werden.
Insbesondere bei adipösen Patienten sowie bei Diabetikern mit hohem kardiovaskulärem Risikoprofil oder langer Krankheitsdauer ist ein Screening auf OSAS sinnvoll. Laut Professor Arnold Astrup aus Kopenhagen haben Adipöse ein mehr als dreifach höheres Risiko als Normalgewichtige, an Schlafapnoe zu erkranken [2].
Das OSAS ist eigenständig mit einer Insulinresistenz assoziiert. Mit einer nächtlichen Beatmungstherapie (CPAP-Beatmung) wird die Insulinempfindlichkeit verbessert und damit möglicherweise auch die Stoffwechsellage. Die Datenlage hinsichtlich der reinen Verbesserung des Glukosestoffwechsels ist allerdings kontrovers [8, 22].
Diabetes und Depression
Die Lebenszeitwahrscheinlichkeit eines Diabetikers, an einer Depression zu erkranken, liegt zwischen 24 und 29 %. Jüngere Studien zeigen, dass Menschen mit Diabetes mellitus eine 1,6- bis 2-fach höhere Wahrscheinlichkeit haben, an einer Depression zu erkranken [1]. Jeder achte Diabetiker leidet an einer Depression!, heißt es in einer Mitteilung der Deutschen Diabetes Gesellschaft (DDG) [11]. In der nationalen Diabetesleitlinie wird bei Diabetikern deshalb ein routinemäßiges Depressionsscreening empfohlen. Betroffene Diabetiker benötigen eine psychologische Behandlung, vor allem zu Beginn der Erkrankung und wenn erstmals Spätkomplikationen auftreten [26]. Dem hohen Risiko von Diabetikern, an einer Depression zu erkranken, ist inzwischen auch durch die Integration des WHO-5-Screeners (WHO-5-Fragebogen zum Wohlbefinden) in den Diabetespass Rechnung getragen worden [12].
Bei einer Depression können die verschiedenen physiologisch zyklisch auftretenden Schlafphasen verändert sein. Insofern kann man auch bei Tagesmüdigkeit eine Depression nicht ausschließen. Symptome wie Antriebslosigkeit, Interesselosigkeit oder Libidoverlust können Hinweis auf eine Depression ähnlich wie beim obstruktiven Schlafapnoesyndrom geben. Auch die Depression ist eigenständig mit einer Insulinresistenz assoziiert.
Hypoglykämie - nachts oft unbemerkt
Das Vorkommen nächtlicher Hypoglykämien bei Typ-1-Diabetikern ist ein besonderes und häufiges Problem, es wird mit bis zu 56 % angegeben. Die Episoden können ein bis zwölf Stunden andauern und sind auch durch die gestörte Aufwachreaktion häufig asymptomatisch. Zu den nächtlichen Hypoglykämien und deren Einfluss auf die kognitive Funktion und die Stimmungslage liegen wenig Daten vor. Dem Praktiker bekannt sind aber die Berichte der Patienten über Kopfschmerzen, Gereiztheit, Verstimmtheit und allgemeines Unwohlsein, was häufig als Folge von unbemerkt gebliebenen nächtlichen Hypoglykämien interpretiert wird.
Aus verschiedenen Studien ist auch die fördernde Wirkung des Schlafes auf die Konsolidierung der Gedächtnisinhalte bekannt. Studienergebnisse zeigen, dass eine kurz andauernde Hypoglykämie während der frühen Nachtruhe die schlafassoziierte Gedächtnisbildung signifikant verschlechtert.
Viele Patienten fühlen sich nach einer Hypoglykämienacht vermehrt deprimiert, müde und unruhig. Die Ergebnisse einiger Studien zeigten ein deutlich beeinträchtigtes Wohlbefinden und eine gesteigerte Müdigkeit [4]. Viele der Studiendaten stammen von Kindern und Jugendlichen mit Typ-1-Diabetes, einem „Lieblingsstudienkollektiv“, da hier diabetesassoziierte Komplikationen fehlen [3]. Die Zahl insulinpflichtiger Diabetiker - auch mit Typ-2-Diabetes - steigt, daher ist auch in diesen Gruppen eine Zunahme der Inzidenz von Hypoglykämien (auch nächtlicher und unbemerkter) zu erwarten [21].
Nykturie - die wohl häufigste Schlafstörung
Bei der Nykturie handelt es sich um ein Symptom mit mehreren möglichen Ursachen. Sie wird von den Patienten als gewichtiger Störfaktor für einen gesunden erholsamen Schlaf empfunden. Sie tritt ein als Folge der Hyperglykämie, wenn die Nierenschwelle für Glukose (ca. 180 mg/dl oder 10 mmol/l) bei schlecht eingestelltem Diabetes chronisch überschritten wird („osmotische Diurese“). Nykturie kann aber auch Zeichen einer Herzinsuffizienz (und ihrer Therapie) sein.
Da die Nykturieforschung eher wenige wissenschaftliche Meriten liefert, ist man, was ihre Inzidenz angeht, eher auf indirekte Schlüsse angewiesen. So wurden im Rahmen der „Third National Health and Nutrition Examination Survey“ in den USA beispielsweise 733 Erwachsene mit Typ-2-Diabetes im Zeitraum von 1991 bis 1994 untersucht. Dabei hatten 40,7 % der Patienten ein HbA1c > 8 %, was im Mittel einem BZ entspricht, der über der Nierenschwelle liegt. Weiterhin untersuchte die „Cardiovascular Health Study“ insgesamt 5 464 Erwachsene über 65 Jahre initial ohne Herzinsuffizienz, 862 davon litten an Diabetes mellitus. Eine Herzinsuffizienz trat während der mehr als 13 Jahre des Follow-up bei 31 % der Teilnehmer mit Diabetes mellitus auf [7, 16].
Aus solchen Daten lässt sich indirekt zurückschließen, dass die Nykturie wohl der wichtigste nächtliche Störfaktor beim Diabetiker sein dürfte. In kleineren Erhebungen (n = 74) wird dies (gemeinsam mit dem Faktor schmerzhafte PNP) auch so bestätigt [13].
Zusätzlich kann Nykturie auch Folge der diabetischen Neuropathie im Sinne der diabetischen Zystopathie sein: Die Wittener Diabetes-Erhebung (standardisierte Befragung von 4 079 Typ-2-Diabetikern, mittleres Alter 67,4 Jahre, mittlere Diabetesdauer 8,8 Jahre, mittleres HbA1c: 7,05 %) durch Urologen, Allgemeinmediziner und Internisten ergab bei 65,5 % der Männer und 70,4 % der Frauen LUTS (Lower Urinary Tract Symptoms). Dies muss nicht zwingend diabetesassoziiert sein, wobei die typischste Komplikation dann eine überaktive Blase ist, eine Nykturie beklagten aber immerhin 88,4 % der Männer und 78,7 % der Frauen [23].
Neuropathie - ein Teufelskreis
Wer Schmerzen hat, schläft schlecht - wer schlecht schläft, hat mehr Schmerzen. Nach der Literaturlage betrifft die periphere Neuropathie 30 - 50 % der Langzeitdiabetiker, eine schmerzhafte periphere Neuropathie 10 - 20 % [19]. Nahezu 70 % der Neuropathie-Patienten haben Schlafprobleme: Sie schlafen schlecht ein, wachen nachts wegen Schmerzen auf, und auch morgens ist es mit ihrer ohnehin gestörten Nachtruhe verfrüht vorbei. Besonders der mitteltiefe und der erholsame tiefe Schlaf sind nicht mehr vorhanden. Patienten mit derart gestörten Schlafphasen erscheinen am Tag erschöpft, müde und vermindert leistungsfähig [6].
Medikamente
Medikamente beeinflussen unseren Schlaf-Wach-Rhythmus. So können manche Substanzklassen durch ihre stimulierende Wirkung die einzelnen Schlafphasen stören. Die typischen Begleitmedikamente beim Diabetiker sind an erster Stelle Antihypertensiva und Statine, die Einfluss auf den ungestörten Schlaf nehmen. Berichtet wird dieses Phänomen bei Kalziumkanalblockern, Betablockern und ACE-Hemmern. Leider ist hier aber die Datenlage unbefriedigend und häufig nur kasuistisch [24].
Gastroösophageale Refluxerkrankung (GERD)
Die gastroösophageale Refluxkrankheit ist mit einer Prävalenz von mehr als 10 % eine häufige Erkrankung. Sie kommt häufiger bei Diabetikern insgesamt [15] und noch häufiger in der Gruppe der Diabetiker mit Neuropathie vor [20].
Obwohl die meisten Patienten unter postprandialen Beschwerden am Tage leiden, treten vermehrt auch nächtliche Beschwerden auf, insbesondere bei einer Refluxösophagitis [10]. Jeder zweite empfindet beispielsweise das nächtliche Sodbrennen als beeinträchtigender als während des Tages. Etwa 40 % der Patienten geben eine eingeschränkte Arbeitsfähigkeit an, wenn sie in der Nacht vorher unter Sodbrennen gelitten haben [18].
Fazit für die Praxis
Auch wenn Diabetiker oftmals nicht spontan über Schlafprobleme berichten, heißt das noch lange nicht, dass ihr Schlaf tatsächlich ungestört und erholsam ist. Nächtliche Hypoglykämien zum Beispiel bleiben oft unbemerkt. Die Patienten klagen über allgemeines Unwohlsein gepaart mit Kopfschmerzen, Übelkeit und Gereiztsein. Diese Angaben können auf nächtliche Hypoglykämien hinweisen.
Hingegen sind Aussagen wie ständige Müdigkeit am Tag und/oder das bekannte nächtliche Schnarchen hinweisend auf ein obstruktives Schlafapnoesyndrom oder eventuell auch auf eine Depression. Beide Krankheitsbilder kommen bei Menschen mit Diabetes überzufällig häufig vor.
Schmerzhafte Neuropathien, Medikamente oder gastroösophageale Refluxerkrankungen gehen meist mit Durchschlafstörungen einher, wobei die Patienten sich typischerweise am nächsten Tag weniger leistungs- bzw. arbeitsfähig fühlen. Es wurde gezeigt, dass den Schlaf beeinflussende Begleiterkrankungen (vgl. Tabelle) nicht selten sind. Nicht alle werden vom Betroffenen nachts tatsächlich bemerkt (OSAS, Depression, Hypoglykämie), so dass eine gezielte Anamneseerhebung lohnend ist.
Erschienen in: Der Allgemeinarzt, 2013; 35 (7) Seite 39-42