Nach einer Bandverletzung am Sprunggelenk werden verschiedene Heilungsphasen durchlaufen. Jedes Stadium erfordert eine andere Therapie: von abschwellenden Maßnahmen über Ruhigstellung bis hin zu langsam zunehmender Belastung. Aber auch der Schweregrad der Verletzung spielt eine Rolle. Allgemein gilt, dass heute die nichtoperative Behandlung bevorzugt wird.
Die Bandverletzung am Sprunggelenk ist eine der häufigsten akuten Verletzungen am Bewegungsapparat [3, 7, 11]. Am häufigsten sind die Außenbänder, seltener die Syndesmose zwischen Tibia und Fibula und die medialen Seitenbänder betroffen [1].
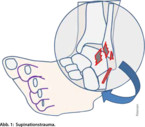
Die isolierte Durchtrennung des Lig. tibiotalare anterius führt bei erhaltenem medialem Bandapparat zu einer anterolateralen Rotationsinstabilität [2]. Bei zusätzlicher Durchtrennung des Lig. calcaneofibulare kommt eine Verkippung des Talus hinzu [2] (Abb. 1).
Verschiedene Autoren haben gezeigt, dass nach einer Sprunggelenksverletzung in der Folgezeit häufig chronische Probleme auftreten. Dabei stehen rezidivierende Instabilitäten im Vordergrund. Diese Rezidivinstabilitäten können mechanisch oder funktionell bedingt sein. Bei einer funktionellen Instabilität kommt es zu einer Beeinträchtigung der Rückkopplung zwischen passiven (Bandapparat) und aktiven Stabilisatoren (Muskeln und Ansatzsehnen).
Diagnostik
Eine manuelle Stabilitätstestung des Bandapparates ist in der Akutsituation aufgrund der Schmerzen nicht möglich. Es können falsch negative Befunde bedingt durch Abwehrspannungen resultieren. Daher sind für die Diagnose der Unfallmechanismus, die Schwellung und der Schmerz ausschlaggebend (vgl. Tabelle 1).
Auch gehaltene Röntgenaufnahmen haben in der Akutdiagnostik keine Bedeutung. Die Daten hinsichtlich der vorderen Schublade und des lateralen Aufklappens sind bei gehaltenen Röntgenaufnahmen zu variabel, um ihren Einsatz zu empfehlen [4]. Die konventionelle Röntgendiagnostik des Sprunggelenkes in zwei Ebenen ist jedoch notwendig. So können knöcherne Verletzungen (Malleolarfrakturen, knöcherne Bandausrisse, Flakefrakturen) ausgeschlossen werden. Ein asymmetrischer Gelenkspalt oder eine vergrößerte tibiofibulare Distanz kann auf Verletzungen der Syndesmose hinweisen.
Die MRT hat in der Akutdiagnostik eine sehr hohe Sensitivität. In der Praxis spielt sie jedoch keine Rolle.
Bei chronischen Sprunggelenksbeschwerden sollte die Stabilität manuell getestet werden. Anterolaterale Rotationsschubladen lassen sich am besten in Plantarflexion auslösen. Das laterale Aufklappen ist am größten, wenn sich der Fuß in Neutralposition befindet, und der Vorschub des Talus lässt sich am besten untersuchen, wenn sich der Fuß in Dorsalextension befindet. Bei chronischen Instabilitäten können auch gehaltene Aufnahmen sinnvoll sein [6]. Allerdings ist bei der Interpretation gehaltener Aufnahmen auch bei chronischen Läsionen Vorsicht geboten, da die Ergebnisse sehr variabel sind [4].
Bei chronischen Beschwerden dient die MRT jedoch der Diagnose osteochondraler Läsionen, die als Folge eines Supinationstraumas bevorzugt an der medialen Talusrolle auftreten können.
Chronische Probleme nach Bandruptur am Sprunggelenk
Sprunggelenksverletzungen sind offenbar nicht so gutartig, wie lange Zeit angenommen wurde. Bei bis zu einem Drittel der Patienten sollen chronische Beschwerden nach einer Sprunggelenksverletzung auftreten [14, 15, 16].
Am häufigsten kommt es zu chronischen Instabilitäten. Ursachen für Beschwerden nach Sprunggelenksdistorsion können aber auch übersehene Syndesmosenverletzungen, osteochondrale Läsionen oder Plicae im OSG sein.
Vom Schweregrad der Außenbandverletzung scheint die Häufigkeit chronischer Beschwerden nicht abzuhängen [13]. Gerade leichte Verletzungen werden oft unterschätzt, weshalb die Therapie nicht mit der erforderlichen Konsequenz durchgeführt wird [12, 14].
Bandheilung
Die Bandheilung verläuft in unterschiedlichen Phasen (vgl. Tabelle 2). Diese drei Phasen verlaufen nicht streng hintereinander, sondern sie überlappen sich [5]. Ihre Dauer ist außerdem variabel und individuell unterschiedlich.Angaben aus dem Schrifttum reichen von 16 bis 50 Wochen [5]. Die Bandheilung kann außerdem durch verschiedene Faktoren beeinflusst werden. Dazu zählen Nikotinkonsum, Therapiebeginn, Alter und NSAR.
Operativ oder nicht operativ?
Nach einer Metaanalyse zeigt die operative Therapie Vorteile hinsichtlich der Wiederaufnahme des Sports, der Rezidive, der Inzidenz chronischer Beschwerden und Rezidivinstabilitäten [9]. Die ausgewerteten Studien haben aber auch Nachteile der operativen Versorgung aufzeigen können: Die Rekonvaleszenz ist länger und es treten häufiger Bewegungseinschränkungen auf. Alle begutachteten Studien wiesen methodische Mängel auf, so dass in dieser Metaanalyse keine eindeutige Empfehlung für eine der beiden Behandlungsalternativen ausgesprochen wird [9].
Heute wird bei Grad-I III-Läsionen eine nicht operative Therapie favorisiert. Bei Grad-III-Läsionen mit Ruptur aller drei Bänder und erheblichem Hämatom sollte jedoch die Indikation zur operativen Therapie geprüft werden.
Immobilisieren oder trainieren?
Eine Metaanalyse zum Vergleich von Immobilisation und funktioneller Behandlung hat ergeben, dass eine funktionelle Behandlung der längerfristigen Immobilisation überlegen ist [8]. Frühfunktionell behandelte Patienten kehrten früher zum Sport oder an den Arbeitsplatz zurück. Es bestanden seltener chronische Beschwerden wie Schwellneigung oder mechanische Instabilitäten und die Behandlungszufriedenheit war höher. Diese Studie kommt zu der Schlussfolgerung, dass die frühfunktionelle Behandlung von Bandverletzungen des Sprunggelenks der längerfristigen Immobilisierung überlegen ist.
Gips, Tape oder Orthese?
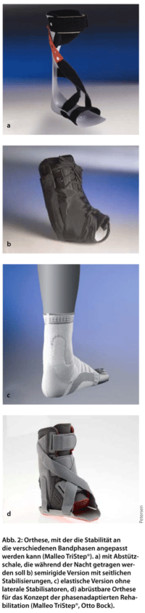
Während der frühfunktionellen Behandlung sollte das Sprunggelenk extern stabilisiert werden (Abb. 2). Dabei lassen sich nach Literaturangaben mit semirigiden Orthesen signifikant bessere Behandlungsergebnisse erzielen als mit elastischen Bandagen oder Tapeverbänden [8]. Ein Problem des Tapes ist der schnelle Wirkungsverlust sowie Komplikationen wie Hautirritationen. Eine Multicenter-Studie (CAST-Studie) hat allerdings gezeigt, dass eine kurzzeitige Immobilisierung im Unterschenkelgips vorteilhaft bei Grad-III-Läsionen sein kann [10]. Bei zweitgradigen Verletzungen wurde das beste Ergebnis mit einer Kombination aus Orthese und Bandage erzielt.
Phasenadaptiertes Therapiekonzept
In der Frühphase (Entzündungsstadium) steht die Kontrolle der posttraumatischen Schwellung im Vordergrund. Dazu kommt das PECH-Schema (P=Pause, E=Eis, C=C(K)ompression, H=Hochlagerung) zur Anwendung. Den Einsatz nichtsteroidaler Antirheumatika sehen wir kritisch, da diese Medikamente Heilungsprozesse an Sehnen- und Bandgewebe behindern.
Bei Grad-I- und Grad-II-Verletzungen kann der Patient sofort mit einer Orthese versorgt werden. Bei drittgradigen Verletzungen ist aufgrund der Schwellung und der Schmerzen in der Entzündungsphase eine kurzzeitige Immobilisierung des Sprunggelenkes empfehlenswert (Kunststoffschale, Walker oder Gips). So wird auch die passive Plantarflexion durch die Schwerkraft oder Bettdecke während der Nachtruhe verhindert.
Nach einigen Tagen der Ruhigstellung wird das Sprunggelenk mit einer Orthese stabilisiert und die Gewichtsbelastung über zwei bis vier Wochen schrittweise wieder aufgebaut. Für die Proliferationsphase eignen sich semirigide Orthesen. In der Regenerationsphase fördert eine kontrollierte mechanische Belastung die richtige Orientierung (Ausrichtung) der Kollagenfasern.
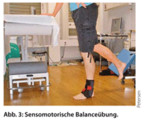
Nach Abschluss der Heilung ist insbesondere bei Patienten, die regelmäßig Sport treiben, eine Unterstützung des Sprunggelenks durch eine Bandage zu empfehlen. Um den Anforderungen einer phasenadaptierten Rehabilitation gerecht zu werden, können auch Orthesen zum Einsatz kommen, deren Stabilität schrittweise abgerüstet werden kann (Abb. 2d). Wünschenswert ist ein begleitendes sensomotorisches Training, das nach ca. vier Wochen, beginnen sollte (Abb. 3).

Erschienen in: Der Allgemeinarzt, 2010; 32 (19) Seite 38-40